Анемия средней степени тяжести
Синдромы: нефротический, анемический
Узи почек
ЭхоКг
Биопсия почки
ЭКГ
СМАД
Анализ мочи: альбумин/креатинин
3. Из за повышеного давления-->увеличивается СВ-->повышается ОПСС-->перегрузка левых отделов сердца-->гипертрофия сердца
Ослабленный (приглушенный) первый тон наблюдается при поражении мышцы сердца и, связанной с этим, уменьшением скорости ее сокращения (кардиосклероз, миокардит), при изменении митрального и/или трикуспидального клапанов (укорочении и утолщение створок при ревматизме, инфекционном эндокардите, реже - атеросклерозе).
Усиление второго тона (акцент 2 тона) чаще всего связано с повышением давления в аорте (акцент 2 тона на аорте), легочной артерии (акцент 2 тона на легочной артерии). Увеличение громкости 2 тона может наступить при краевом склерозе полулунных клапанов, но при этом звук может приобретать металлический оттенок. Напоминаю, что акцент 2 тона определяется путем сравнения громкости 2 тона на аорте и легочной артерии.
4. ОНМК, ОИМ, ХПН, гипертоническая энцефалопатия
5. нефрогенная гипертензия развивается в результате увеличения синтеза ренина и снижения активности ангиотензиназы, простагландиновой и калликреин-кининовой систем.
Задача. ЖАЛОБЫ И АНАМНЕЗ
Студент 24 лет обратился к врачу общей практики с жалобами на ознобы, приступообразный сухой кашель, боли в грудной клетке и животе при кашле, повышение температуры до 39,6 °С, головные боли, общую слабость. Считает себя больным в течение последних 5 дней, когда появились нижеперечисленные жалобы, насморк, резь в глазах. Через 4 дня насморк и рези в глазах уменьшились, но присоединилось першение за верхней третью грудины и кашель, вначале сухой неинтенсивный. В последние сутки кашель усилился, стал приступообразно беспокоить вечером при укладывании в постель и, особенно, по утрам – в три – шесть часов. Из-за кашля стали болеть мышцы. Сегодня сильный утренний приступ кашля без отхождения мокроты заставил больного обратиться за медицинской помощью.
ОБЪЕКТИВНЫЙ СТАТУС
Состояние средней степени тяжести, больной возбужден, просит помочь избавиться от мучительного приступа кашля; выражение лица страдальческое. Кожные покровы повышенной влажности, горячие, светло-розового цвета; конъюнктивы гиперемированы с обеих сторон. Тонус мышц плечевого пояса, брюшного пресса повышен, пальпация их несколько болезненна. Отмечается незначительное нарушение проходимости обоих носовых ходов, осиплый голос. При осмотре обе половины грудной клетки симметричны. ЧДД – 18 в мин. Голосовое дрожание равномерное с обеих сторон. Над легкими при перкуссии легочной звук с коробочным оттенком. При аускультации дыхание жесткое, выслушиваются сухие свистящие хрипы с обеих сторон. Бронхофония не усилена. Тоны сердца громкие, ЧСС – 100 в мин, усилен I тон над верхушкой. Пульс скорый, удовлетворительного наполнения и напряжения. АД – 110/70 мм рт. ст. Живот слегка напряжен, слабо участвует в акте дыхания, симптом Щеткина – Блюмберга отрицательный. Печень, селезенка не увеличены. Симптом поколачивания отрицательный с обеих сторон.
ОАК: Гемоглобин - 138 г/л, Эритроциты 4,6×1012/л, Цветовой показатель 0,95, Тромбоциты 280×109/л, Лейкоциты 5,9×109/л, Палочкоядерные нейтрофилы 5%, Сегментоядерные нейтрофилы 68%, Эозинофилы 3%, Базофилы 0%, Лимфоциты 25%, Моноциты 5%, Скорость (реакция) оседания эритроцитов 8 мм/час.
ЗАДАНИЯ:
1. Предполагаемый диагноз и его обоснование.
2. Оцените представленные результаты анализов.
3. План дополнительного обследования.
4. Основные принципы лечения.
1. Предполагаемый диагноз и его обоснование.
Острый бронхит на фоне острой респираторной вирусной инфекции (ОРВИ) неизвестной этиологии (предположительно аденовирус)
Обоснование:
данные анамнеза: синдром интоксикации (общая слабость, недомогание, головная боль, повышение температуры тела), симптом поражения бронхов (сухой кашель); острое начало заболевания; связь заболевания с переохлаждением
объективные данные: пиретическая температура. при аускультации - дыхание жесткое, сухие свистящие хрипы с обеих сторон.
2. Оцените представленные результаты анализов.
Гемоглобин - 138 г/л, - норма
Эритроциты 4,6×1012/л, - норма
Цветовой показатель 0,95, - норма
Тромбоциты 280×109/л, - в пределах нормы
Лейкоциты 5,9×109/л, - в пределах нормы
Палочкоядерные нейтрофилы 5%, - в пределах норы
Сегментоядерные нейтрофилы 68%, - в пределах нормы
Эозинофилы 3%, - норма
Базофилы 0%, - норма
Лимфоциты 25%, - норма
Моноциты 5%, - норма
Скорость (реакция) оседания эритроцитов 8 мм/час. - норма
3.Перечень дополнительных диагностических мероприятий:
• общий анализ мокроты (при наличии)
• микроскопия мокроты с окраской по Грамму
• бактериологическое исследование мокроты
• микроскопия мокроты на БК
• спирография
• рентгенография органов грудной клетки
• электрокардиография
• консультация пульмонолога (при необходимости проведения дифференциальной диагностики и неэффективности проводимого лечения)
4. Немедикаментозное лечение
Лечение неосложненного острого бронхита обычно проводится в домашних условиях;
Для уменьшения интоксикационного синдрома и облегчения выделения мокроты - поддержание адекватной гидратации (обильное питье до 2-3 л воды, морсов в сутки);
Прекращение курения;
Устранение воздействия на больного факторов окружающей среды, вызывающих кашель (дыма, пыли, резких запахов, холодного воздуха).
Медикаментозное лечение:
При наличии вязкой мокроты показаны мукоактивные препараты (амброксол, бизолвон, ацетилцистеин, карбоцистеин, эрдостеин); возможно назначение препаратов рефлекторного действия, экспекторантов (обычно, отхаркивающие травы) внутрь.
Бронходилататоры показаны больным с явлениями бронхиальной обструкции и гиперреактивности дыхательных путей. Наилучшим эффектом обладают короткодействующие бета-2-агонисты (сальбутамол, фенотерол) и холинолитики (ипратропия бромид), а также комбинированные препараты (фенотерол+ипратропия бромид) в ингаляционной форме (в том числе через небулайзер).
Возможно применение внутрь комбинированных препаратов, содержащих экспекторанты, муколитики, бронхолитики.
При сохранении затяжного кашля и появлении признаков гиперреактивности дыхательных путей возможно применение противовоспалительных нестероидных препаратов (фенспирид), при неэффективности их – ингаляционные глюкокортикостероидные препараты (будесонид, беклометазон, флютиказон, циклесонид), в том числе через небулайзер (суспензия будесонида). Допустимо применение фиксированных комбинированных ингаляционных препаратов (будесонид/формотерол или флютиказон/сальметерол).
При отсутствии мокроты на фоне проводимой терапии, навязчивом, сухом надсадном кашле применяются противокашлевые средства (супрессанты кашля) периферического и центрального действия: преноксдиазин гидрохлорид, клоперастин, глауцин, бутамират, окселадин.
5 задача. Пациент М., 56 лет
Жалобы: на одышку, усиливающуюся при незначительной физической нагрузке и в покое, кашель с отделением слизисто-гнойной мокроты, сердцебиение, общую слабость.
Анамнез заболевания: страдает ХОБЛ много лет. Ухудшение состояния в течение месяца, после ОРВИ усилился кашель с выделением мокроты гнойного характера, появилось «свистящее» дыхание, субфебрилитет, после проведенной антибиотикотерапии температура нормализовалась, однако продолжает беспокоить кашель. Пациент отмечает снижение толерантности к физической нагрузке, усилилась одышка, а также увеличились отеки на нижних конечностях.
Анамнез жизни: Вредные привычки: курит много лет, 2 пачки в день. Работал на стройке.
Аллергоанамнез: без особенностей.
Объективный статус: Состояние средней степени тяжести.Сознание ясное, легче себя чувствует в положении ортопноэ. Кожные покровы: диффузный цианоз. Рост-170 см. Вес-65 кг. Над легкими ослабленное везикулярное дыхание, рассеянные сухие хрипы. При аускультации сердца: тоны приглушены, выслушивается систолический шум вдоль левого края грудины и акцент II тона над легочным стволом. ЧСС-98 в минуту, АД - 140/80 мм рт.ст. Живот мягкий, безболезненный, край печени выступает на 3 см из-под реберной дуги. Отеки голеней и стоп.
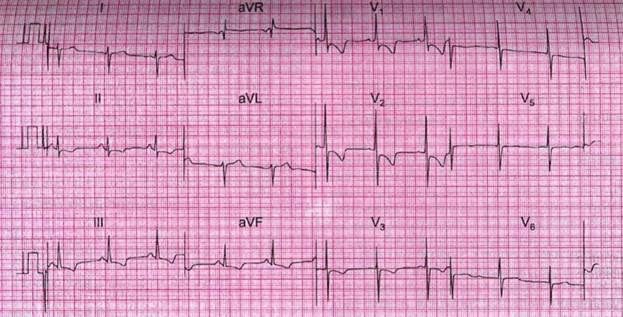
Электрокардиография: синусовая тахикардия с ЧСС 98 в минуту, S-тип ЭКГ, высокий остроконечный P во II, III, avF отведениях, высокий Rв V1, V2, глубокий S в левых грудных отведениях.
ЗАДАНИЯ:
1. Ваш предварительный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Какие дополнительные методы обследования подтвердят Ваш диагноз?
4.Определите план ведения и лечение пациента.
5. Составьте план профилактических мероприятий.
1.Ваш предварительный диагноз.
ХОБЛ, преимущественно бронхитический тип,
категория С?, фаза обострения. ДН III
Осложнения основного заболевания: Хроническое легочное сердце в стадии
декомпенсации. ХСН ФК III
2. Обоснуйте поставленный Вами диагноз.
ХОБЛ поставлен на основании жалоб и анамнеза, где известно пациент много лет страдает ХОБЛ и курит долго, много 2 пачки в день, также что в клинике усилился кашель с выделением мокроты гнойного характера, появилось «свистящее» дыхание, при аускультации ослабленное везикулярное дыхание, рассеянные сухие хрипы
преимущественно бронхитический тип имеется кашель с гиперсекрецией мокроты, сухие хрипы при аускультации, диффузный цианоз при осмотре что говорит о существенным нарушением легочной вентиляции и гипоксемии
категория С для подтверждения нам необходимо узнать данные спирографии
Обострение характеризуется усилением кашля, одышки, увеличением количества мокроты и гнойного компонента в ней.
ДН 3 в жалобах одышка в покое
ХЛС одышка, снижение толерантности к нагрузке, диффузный цианоз так как гипоксемия, тоны сердца глухие, выслушивается систолический шум вдоль левого края грудины и акцент II тона над легочным стволом, тахикардия,
ХСН правожелудочковая,так как признаки застоя в БКК край печени выступает на 3 см из-под реберной дуги. Отеки голеней и стоп.
ЭКГ свидетельствует о гипертрофии и дилатации правых отделов сердца высокий остроконечный P во II, III, avF отведениях, высокий R в V1, V2, глубокий S в левых грудных отведениях.
3.Какие дополнительные методы обследования подтвердят Ваш диагноз?
Данные спирографии и пройти опросники CAT, mMRC, чтобы посмотреть степень проходимости воздушного потока и установить категорию ХОБЛ.
Определение газового состава крови(сатурация)для установки степени ДН.
УЗИ сердца и обзорная рентгенография грудной клетки в передней проекции
, чтобы подтвердить ХЛС? и ХСН?
4.План ведения и лечение пациента
Немедикаментозное лечение пациентов с ХОБЛ необходимо начинать с обучения. То есть, образовательные программы должны освещать темы по отказу от курения, информацию о самом заболевании, общие подходы к лечению ХОБЛ, отдаленные перспективы и возможные осложнения и исходы заболевания.
Одним из важных компонентом является выявление и устранение факторов риска. Для всех курящих пациентов наиболее важным мероприятием является отказ от курения, так как это значительно уменьшит прогрессирование заболевания и будет являться залогом более стабильного течения ХОБЛ
Данному пациенту с ХОБЛ необходимо наличие ежедневной физической активности, также дыхательная гимнастика и посещение «школ больных с ХОБЛ»
При всех стадиях ХОБЛ назначается легочная реабилитация. У данных пациентов отмечается улучшение переносимости физической нагрузки, уменьшение одышки и слабости при проведении программ легочной реабилитации.
Медикаментозное лечение:
Бронхолитики короткого действия сальбутамол
Ингаляционные глюкокортикостероиды+ ДДБА
ингибиторы фосфодиэстеразы-4
муколитики
5. Профилактика данного заболевания - это полный отказ от курения, в том числе и от пассивного. Дальнейшее ведение диспансеризация с частотой наблюдения 4 раза в год; частота лабораторных и диагностических исследований: ОАК, ОАМ - 2 раза в год, обзорная Рентгенография ОГК - 1 раз в год, микроскопия мазков мокроты - 1 раз в год, оксиметрия- 1 раз в год, спирометрия - 1 раз в год, микроскопия мазков мокроты - 1 раз в год.
- Психопрофилактика
- рекомендации по навыкам ЗОЖ
Общие рекомендации, касающиеся любого варианта ХЛС:
Соблюдение труда и отдыха
Двигательная активность - в соответствии с возможностями пациента,
ограничение касается только чрезмерных статических нагрузок у больных с декомпенсированным ХЛС
Диета с ограничением соли
Избегать переохлаждений
Ежегодная вакцинация против гриппа и пневмококковой инфекции, активное лечение легочных инфекций, использование средств, направленных на профилактику сезонных обострений инфекций верхних дыхательных путей (например, топических лизатов ИРС19)
6 Задача. Пациент Н., 56 лет
Жалобы: на одышку, усиливающуюся при незначительной физической нагрузке и в покое, кашель с отделением слизисто-гнойной мокроты, сердцебиение, общую слабость.
Анамнез заболевания: страдает ХОБЛ много лет. Ухудшение состояния в течение месяца, после ОРВИ усилился кашель с выделением мокроты гнойного характера, появилось «свистящее» дыхание, субфебрилитет, после проведенной антибиотикотерапии температура нормализовалась, однако продолжает беспокоить кашель. Пациент отмечает снижение толерантности к физической нагрузке, усилилась одышка, а также увеличились отеки на нижних конечностях.
Анамнез жизни: Вредные привычки: курит много лет, 2 пачки в день. Работал на стройке.
Аллергоанамнез: без особенностей.
Объективный статус: Состояние средней степени тяжести.Сознание ясное, легче себя чувствует в положении ортопноэ. Кожные покровы: диффузный цианоз. Рост-170 см. Вес-65 кг. Над легкими ослабленное везикулярное дыхание, рассеянные сухие хрипы. При аускультации сердца: тоны приглушены, выслушивается систолический шум вдоль левого края грудины и акцент II тона над легочным стволом. ЧСС-98 в минуту, АД - 140/80 мм рт.ст. Живот мягкий, безболезненный, край печени выступает на 3 см из-под реберной дуги. Отеки голеней и стоп.
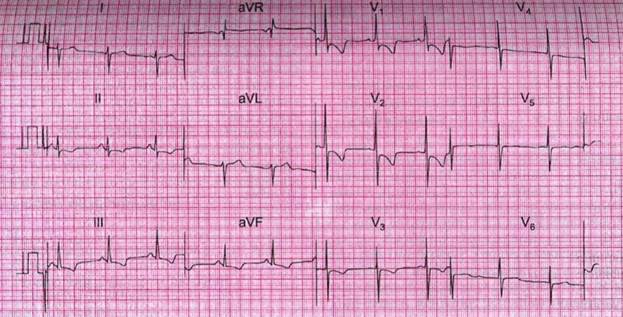
Электрокардиография: синусовая тахикардия с ЧСС 98 в минуту, S-тип ЭКГ, высокий остроконечный P во II, III, avF отведениях, высокий Rв V1, V2, глубокий S в левых грудных отведениях.
РИСУНОК
ЗАДАНИЯ:
1. Ваш предварительный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Какие дополнительные методы обследования подтвердят Ваш диагноз?
4.Определите план ведения и лечение пациента.
5. Составьте план профилактических мероприятий.
1. ХОБЛ, преимущественно бронхитический тип,категория С,фаза обострения. ДН 3 степени. Хроническое легочное сердце в стадии декомпенсации. ХСН НК III.
2. ХОБЛ поставлен на основании жалоб и анамнеза, где известно пациент много лет страдает ХОБЛ и курит долго, много 2 пачки в день, также что в клинике усилился кашель с выделением мокроты гнойного характера, появилось «свистящее» дыхание, при аускультации ослабленное везикулярное дыхание, рассеянные сухие хрипы преимущественно бронхитический тип имеется кашель с гиперсекрецией мокроты, сухие хрипы при аускультации, диффузный цианоз при осмотре что говорит о существенным нарушением легочной вентиляции и гипоксемии. Категория С для подтверждения нам необходимо узнать данные спирографии Обострение характеризуется усилением кашля, одышки, увеличением количества мокроты и гнойного компонента в ней. ДН 3 степени, так как в жалобах одышка даже в покое.ХЛС одышка, снижение толерантности к нагрузке, диффузный цианоз так как гипоксемия, тоны сердца глухие, выслушивается систолический шум вдоль левого края грудины и акцент II тона над легочным стволом, тахикардия, ХСН правожелудочковая,так как признаки застоя в БКК край печени выступает на 3 см из-под реберной дуги. Отеки голеней и стоп. ЭКГ свидетельствует о гипертрофии и дилатации правых отделов сердца высокий остроконечный P во II, III, avF отведениях, высокий R в V1, V2, глубокий S в левых грудных отведениях.
3. -Общий анализ крови;
- Рентгенография грудной клетки
-Биохимические тесты для обнаружения электролитных нарушений, диабета, белковой недостаточности;
- Определение газового состава крови;
- Определить КЩС.
4. НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ:
-Отказ от курения обязательно, поскольку это значительно уменьшает прогрессирование ХОБЛ и является залогом более стабильного течения заболевания.
-Рациональное питание, богатое белками.
-Адекватная физическая нагрузка
- Дыхательная гимнастика
-Посещение "школ больных ХОБЛ"
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ: увеличить дозу или частоту применяемых бронходилятаторов короткого действия, предпочтительно бета-2-агонистов
-Вакцинация - пневмококковой, гриппозной вакцинами.
- Терапия, направленная на расширение суженного бронха и поддержание его а нормальном состоянии за счёт устранения спазма и повышенной выработки слизи:
- м-холинолитики;
-бетта-2-агонисты;
-теофиллины
5. Профилактика- отказ от курения. Дальнейшее ведение диспансеризация с частотой наблюдения 4 раза в год; частота лабор. И диагностических исследований: ОАК, ОАМ - 2 раза в год, обзорная Рентгенография ОГК - 1 раз в год, микроскопия мазков мокроты - 1 раз в год, оксиметрия- 1 раз в год, спирометрия - 1 раз в год, микроскопия мазков мокроты - 1 раз в год.
- Психопрофилактика
- рекомендации по навыкам ЗОЖ
7 Задача. ЖАЛОБЫ И АНАМНЕЗ
Пациентка О 37 лет обратилась к врачу общей практики с жалобами на появившуюся немотивированную утомляемость, зябкость, сонливость, сухость кожных покровов, «беспричинную» прибавку массы тела, запоры, нарушение менструального цикла в виде меноррагий, чередующихся с периодами отсутствия менструаций.
Из анамнеза: 2 года назад перенесла операцию по поводу узлового зоба. С этого времени к врачам не обращалась, заместительная терапия не назначалась.
ОБЪЕКТИВНЫЙ СТАТУС
Общее состояние удовлетворительное, ИМТ–29 кг/м2, кожные покровы сухие, бледные, послеоперационный рубец на шее без особенностей. Щитовидная железа не увеличена. Лицо одутловатое, язык с отпечатками зубов. Дыхание везикулярное, хрипов нет. ЧДД–15 в минуту. Границы относительной сердечной тупости в норме. Тоны сердца приглушены, ритмичные. ЧСС-54 в мин. АД–110/65 мм рт. ст. Живот мягкий, безболезненный. Печень и селезенка не увеличены. Почки не пальпируются. Симптом поколачивания отрицательный с двух сторон.
Анализ крови: гемоглобин - 103 г/л, эритроциты - 3,3×1012/л, лейкоциты - 6,3×109/л, СОЭ-11 мм/ч. холестерин–8,2 ммоль/л, триглицериды–4,7 ммоль/л.
Общий анализ мочи: цвет - желтый, удельный вес - 1024, белок - отр., сахар – отр., эпителий – 3-4 в поле зрения, лейкоциты - 0-3 в поле зрения, эритроциты - 0-2в поле зрения.
Биохимический анализ крови: глюкоза – 3,7 ммоль/л, АСТ - 17 Ед/л, АЛТ – 21 Ед/л, Na – 139 ммоль/л, К – 4,2 ммоль/л, Fе – 4,7 мкмоль/л.
Гормональный профиль: ТТГ – 19,7 мкМЕ/мл (норма 0,4-4,0 мМЕ/л), Т4 своб. – 7,2 пкмоль/л (норма 10 пмоль/л-25 пмоль/л).
УЗИ щитовидной железы: V пр. доли – 0 см3, V лев. доли – 1,2 см3, V общ. – 1,2 см3. Эхогенность в норме. Структура диффузно-неоднородная, узловые образования не определяются.
ЭКГ: брадикардия – 52 удара в минуту, снижение вольтажа комплексов QRS.
ЗАДАНИЯ:
1. Ваш предварительный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Какие дополнительные методы обследования необходимы для постановки окончательного диагноза?
4.Определите план ведения пациентки
5. Определите прогноз для данной пациентки
1. Ваш предварительный диагноз.
(Предварительный диагноз: первичный послеоперационный гипотиреоз, ст.тяжести манифестный компенсированный.ЖДА легкой стпени тяжести)
2. Обоснуйте поставленный Вами диагноз.
(Синдром дефицита т3 т4 -на основе жалоб (немотивированная утомляемость, зябкость, сонливость, сухость кожных покровов, «беспричинная» прибавка массы тела, запоры, нарушение менструального цикла), анамнеза (операции по поводу узлового зоба), анализов (ттг повышен,т4 снижен) по УЗИ правая доля удалена а также в ЭКГ брадикардия говорит о выставленном предварительном диагнозе.
В ОАК сниж гемоглобина и эритр а также в бх снижение железа говорит об анемии легкой степени
В БХ повышение холестерина и триглицеридов.
ИМТ
3. Какие дополнительные методы обследования необходимы для постановки окончательного диагноза?
лабораторные:свТ3, АТ к ТГ, АТ к ТПО. инструментальные: ЭХОкг, УЗИ внутренних органов,кровь на микрореакцию МРТ или КТ гипофиза
4.Определите план ведения пациентки
(Левотироксин натрия 1,6мкг/кг утром на тощак за 30 мин до еды, через 4 часа после приема избегать прием антацидов,железа,кальция. Контроль общего состояния, пульса, уровня ТТГ. Первое определение уровня ТТГ на 6 неделе терапии,затем раз в 3 месяца.После достижения клинико-лабораторного эффекта 1р в 6 мес,для определения адекватности дозы левотироксина. Целевой уровень ТТГ 0,5-1,5 мЕд/л.
Вечером для лечения анемии сорбифер-дурулес препарат железа а также диета богатая железом.
4. Определите прогноз для данной пациентки
Прогноз благоприятный при своевременном лечении
 2020-08-05
2020-08-05 318
318








