Стабильная стенокардия напряжения - характеризуется эпизодами обратимого несоответствия между потребностями миокарда и их обеспечением, в связи с ишемией или гипоксией, которые обычно индуцируются физической нагрузкой, эмоциональным или иным стрессом, а также воспроизводятся, хотя могут возникать и спонтанно.
КЛАССИФИКАЦИЯ:
| I ФК | Больной хорошо переносит физ нагрузки (ходьба или подъем по лестнице); СК возникает только при нагрузке высокой интенсивности |
| II ФК | Небольшие ограничения физ активности; СК возникает при ходьбе в обычном темпе по ровному месту более 200 м и при подъеме более чем на один пролет лестницы. |
| III ФК | Выраженное ограничение обычной физ активности; СК возникает при ходьбе в обычном темпе по ровному месту на расстоянии до 200м или при подъеме на один пролет лестницы |
| IV ФК | Невозможность выполнения какой – либо физ активности без возникновения СК |
КЛИНИКА:
СК – это клинический синдром, характеризующийся дискомфортом в ГК, нижней челюсти, плече, спине, руке;
Провоцируется физ нагрузкой или эмоциональном стрессом и прекращается в покое или после приема нитроглицерина;
Боль за грудиной обычно продолжается от 1 до 10 мин.
Одной из важных характеристик является связь с нагрузкой, конкретным видом деятельности или эмоциональным стрессом. Классические симптомы возникают или становятся более тяжелыми при уве‑ личении уровня нагрузки — например, при ходьбе в гору или против ветра, или в холодную погоду — и быстро прекращаются в течение нескольких минут после устранения этих провоцирующих факторов. Также классическими чертами стенокардии являются ухудшение симптомов после обильной еды или утром после пробуждения
ДИАГНОСТИКА:
- при сборе анамнеза необходимо выявлять признаки ССЗ, оценку наличия факторов риска (ФР) (семейный анамнез ССЗ, дислипидемия, сахарный диабет (СД), артериальная гипертония (АГ), курение и другие ФР); (Одышка может являться един‑ ственным симптомом КБС и может оказаться трудно дифференцировать ее от одышки, связанным с брон‑ холегочным заболеванием);
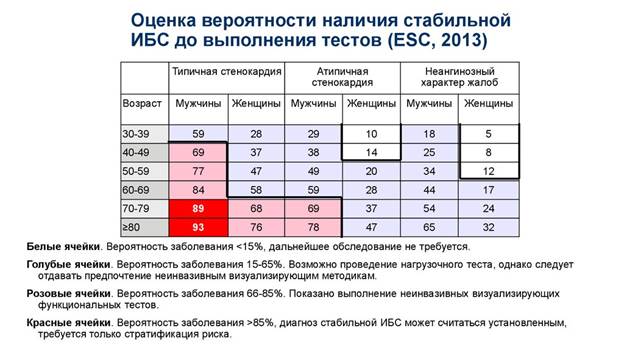
1.Провести оценку претестовой вероятности наличия ИБС до выполнения тестов:
- если вероятность низкая < 15%, то обследование не требуется4
- если вероятность 15 – 65% (промежуточная вероятность), то показано дальнейшее неинвазивное обследование, включающие функционаольный стресс – тест (ЭКГ, ЭХО – КГ, сцинтиграфия) или исследование анатомической области при помощи КТ, ангиографии;
- при высокой вероятности > 85% - показана КАГ с последующей реваскуляризацией.
2. Лабораторные тесты:
- У всех пациентов рекомендуется проводить общий анализ крови с измерением уровней гемоглобина и лейкоцитов;
- БХ – крови: липидограмма(ОХ, ЛПНП, ЛПВП, ТГ); креатинин с расчетом рСКФ по формуле CKD – EPI (при наличии факторов риска ХБП);оценка гликемии (при необходимости – пероральный тест толерантности к глюкозе, гликированный геемоглобин);
- если имеется подозрение на нарушение функции ЩЖ, то рекомендовано определение ТТГ;
- если имеется ХСН, то необходимо исследовать уровень BNP/NT pro BNP;
- если есть подозрение на ОКС, то рекомендовано оценить уровень тропонинов;
- если пациент ранее принимал статины, то необходимо исследовать уровень трансаминаз и КФК.
3. Инструментальные тесты:
- необходимо провести регистрацию ЭКГ в покое (во время приступа или после приступа);
· Существуют два клинических сценария: (i) пациент без болей в грудной клетке или дискомфорта, и (ii) пациент с симптомами стенокардии.
· Первая ситуация встречается чаще и нередко в состоянии покоя регистрируется нормальная ЭКГ. Однако даже при отсутствии признаков нарушения реполяризации на ЭКГ могут обнаруживаться косвенные проявления коронарной болезни сердца, такие как признаки перенесённого в прошлом ИМ (в виде патологических зубцов Q) или нарушения проводимости (блокада левой ножки пучка Гиса (БЛНПГ) или замедление атриовентрикулярной проводимости). Фибрилляция предсердий (ФП) является частой находкой у пациентов с болью в грудной клетке (обычно с нетипичной клинической симптоматикой). Депрессия сегмента ST при суправентрикулярной тахиаритмии не является предиктором обструктивной КБС. Регистрация ЭКГ может иметь решающее значение для диагностики ишемии миокарда, если динамические изменения сегмента ST регистрируются во время при‑ ступа стенокардии. Диагноз стенокардии Принцметалла или вазоспастической стенокардии основан на обнаружении типичного преходящего подъёма или депрессии сегмента ST при приступе стенокардии (обычно в покое)
- трансторакальная ЭХО – кг рекомендуется для исключения других причин боли в ГК; выявление региональных нарушений движения стенки желудочка – подтверждающих ИБС; измерение ФВ ЛЖ для стратификации риска; оценка диастолической функции.;
- ультразвуковое исследование сонных артерий для выявления увеличения ТИМ или бляшки у пациентов с неустановленным, ранее атеросклеротического заболевания.
- Rg – ОГК у пациентов с атипичным проявлением или на подозрение заболевания легких, а так же у пациентов СН;
- проведение МРТ сердца рекомендуется пациентам, у которых, несмотря на использование эхоконтрастных веществ, трансторакальная ЭхоКГ не позволяет ответить на клинический вопрос (обычно в связи с недостаточным акустическим окном), при отсутствии противопоказаний к МРТ сердца.;
- МСКТ-коронарография не рекомендуется при значительной коронарной кальцификации, нерегулярном сердечном ритме, выраженном ожирении, невозможности выполнять команды по задержке дыхания или любых других условиях, делающих получение изображения хорошего качества маловероятным; МСКТ-коронарография должна быть рассмотрена как альтернатива КАГ, если результаты другого неинвазивного теста являются двусмысленными или не представляют диагностической ценности;
- проведение стресс – теста для выявления или подтверждения ИБС (стресс ЭКГ или стресс ЭХО - кг), Стресс-ЭКГ рекомендуется для оценки толерантности к физической нагрузке, симптомов, аритмии, реакции АД и рисков ССС у отдельных групп пациентов, Стресс-ЭКГ можно быть рассмотрена для оценки контроля симптомов и ишемии у пациентов, получающих терапию, Стресс-ЭКГ не рекомендуется для диагностических целей у пациентов с депрессией сегмента ST ≥0,1 мВ на ЭКГ покоя или у пациентов, получающих препараты наперстянки;
- холтеровское мониторирование – выявление преходящей депрессии сегмента ST при суточном мониторировании ЭКГ позволяет диагносцировать ИБС у асимптомных пациентов; для выявления СК с возможной аритмией и при подозрении на спонтанную СК; эффективность антиангинальной терапии.;
- КАГ – проводится для уточнения диагноза в случаях недостаточной информативности результатов неинвазивных тестов и с целью определения возможности реваскуляризации миокарда. Метод позволяет оценить состояние коронарного русла и степень сужения сосуда.
ЛЕЧЕНИЕ:
Цель: уменьшение симптомов, контроль за нагрузками на миокард (ЧСС, АД), контроль факторов риска и увеличение продолжительности жизни.
Медикаментозное лечение:
- В – а/б: бисопролол, метопролол, карведилол;
- антагонисты кальция: Верапамил, дилтиазем; Амлодипин, нефидипин;
- Нитраты;
- Статины;
- антиагрегантная терапия.
| · Нитраты короткого действия рекомендуются для немедленного купирования приступа стенокардии; · Препаратами первой линии терапии для контроля ЧСС и симптомов стенокардии являются ББ и/или БКК (I A); · Если симптомы стенокардии не удается успешно контролировать с помощью ББ или БКК, следует рассмотреть комбинацию ББ с ДП БКК. В качестве первой линии терапии должна быть рассмотрена комбинация ББ и ДП БКК; · НПД (нитраты пролонгированного действия)должны быть рассмотрены как препараты второй линии терапии, когда начальная терапия ББ и/или НДП БКК противопоказана, плохо переносится или недостаточна для контроля симптомов стенокардии. При назначении НПД для снижения толерантности к ним должно быть рассмотрено наличие безнитратного интервала; · Никорандил, ранолазин, ивабрадин или триметазидин должны быть рассмотрены в качестве препаратов второй линии терапии для снижения частоты приступов стенокардии и улучшения толерантности к физическим нагрузкам у пациентов, которые плохо переносят, имеют противопоказания или симптомы которых недостаточно контролируются при назначении ББ, БКК и НПД.; · У пациентов с исходно низкой ЧСС и низким АД ранолазин или триметазидин могут быть рассмотрены в качестве препаратов первой линии для снижения частоты приступов стенокардии и улучшения толерантности к физической нагрузке; · У отдельных групп пациентов комбинация ББ или БКК с препаратами второй линии (ранолазин, никорандил, ивабрадин и триметазидин) может быть рассмотрена в качестве первой линии терапии с учетом ЧСС, АД и переносимости; · Нитраты не рекомендуются пациентам с обструктивной гипертрофической кардиомиопатией, также не рекомендуется совместное назначение с ингибиторами фосфодиэстеразы |
Хирургическое лечение:
Реваскуляризация миокарда – инвазивное восстановление кровоснабжение миокарда включает АКШ и ЧКВ.
Показания:
- лечение показано пациентом с высоким риском осложнения;
- болезнь левой КА со стенозом > 50%;
- проксимальный стеноз левой передней нисходящей КА >50%;
- 2х или 3х сосудистая болезнь со стенозом >50%;
- единственная проходимая КА со стенозом > 50%.
Для снижения контраст – индуцированного повреждения почек у пациентов высокого риска рекомендовано – уменьшить количество контраста, использовать низкомолекулярные контрасты, провести гидратацию изотоническим раствором хлорида натрия.
ЧКВ – проводят в виде баллонной ангиопластики, которую сочетают с установкой стента для предупреждения рестеноза.
Стенты:
- голометаллические – без лекарственного покрытия;
- стенты с лекарственным покрытием с эверолимусом. Стенты с лекарственным покрытием предпочтительней особенно у пациентов с противопоказанием к двойной антиагрегантной терапией;
- растворимые (биодеградируемые) стенты – чаще вызывают тромбозы стента.
1. За 2ч перед процедурой пациент должен принять 300 – 325 мг АСК и 600мг клопидогрела;
2. Высокие дозы статинов за 12 – 24ч снижают риск периоперационного ИМ (аторвастатин 80 мг или розувастатин 40 мг);
3. После имплантации стента с целью профилактики внутристентового тромбоза назначают двойную антиагрегантную терапию АСК 75 мг + клопидогрель 75 мг:
- если стент голометалический – на 1 месяц;
- современный стент выделяющий лекарства – 3 – 6 мес;
- стент выделяющий лекарства первых поколений – 12 мес.
Терапия двумя дезагрегантами может быть продолжена более года в случае: низкой ФВЛЖ, пожилой возраст, дисфункция почек, СД, множественные перекрывающие и малого размера стенты.
КОРОНАРНОЕ ШУНТИРОВАНИЕ в зависимости от использования в качестве шунта артерии (лучевой, внутренней грудной и тд) или веныподразделяется на аутовенозное и артериальное.
Показания:
- стеноз ствола левой КА > 50;
- сложное поражение > 70% трех основных артерий;
- многососудистое поражение у пациентов с СД;
- проксимальный стеноз передней нисходящей КА + стеноз другой основной КА
1. Прием АСК перед АКШ может улучшить проходимость шунтов, снизить смертность и частоту поздних ИМ;
2. В случаях высокого риска кровотечений следует отменить АСК за 3 – 5 дней до операции;
 2020-08-05
2020-08-05 137
137








