При экскреторной урографии у 60% больных опухолью почки отмечается вполне нормальная экскреция контрастного вещества, обеспечивающая хорошую видимость лоханки, чашечек и мочеточника, благодаря чему удается на основании этого исследования диагностировать бластоматозный процесс в почке. По данным Olsson (1962), только у 10% больных со злокачественной опухолью почки на экскреторных урограммах не выявляется тени верхних мочевых путей. У большинства больных на обзорных рентгенограммах обнаруживаются значительные изменения в размерах и контурах почек, позволяющие заподозрить в них опухоль.
Обычно на урограммах те части почечной паренхимы, которые не поражены опухолью выявляются более плотной тенью, чем те отделы почки, которые содержат опухоль. Этот феномен — различие в плотности теней различных отделов почечной паренхимы при наличии в ней опухоли — особенно хорошо бывает виден, когда больному вводят двойную дозу контрастного вещества с целью получить “нефроурографию”.
Ретроградная пиелография должна производиться не ранее, чем спустя 5—7 дней по прекращении гематурии, так как в противном случае сгусток крови, находящийся в лоханке или чашечке, в рентгеновском изображении может дать дефект наполнения, который ошибочно может быть принят за тень истинной опухоли.
Ретроградная пиелография вообще, а при опухолях почки в особенности должна производиться очень деликатно. Контрастную жидкость следует вводить в лоханку осторожно, под низким давлением и в количестве не более 5—6 мл. При таких условиях удается избежать лоханочно-почечных рефлюксов и тем самым предупредить возможность метастазирования опухоли (А. Я. Пытель, 1954, 1959). По этим же соображениям не следует применять при экскреторной урографии по поводу опухоли почки компрессию мочеточников.
Для опухоли почки на ретроградной пиелограмме, так же как и на экскреторной урограмме, характерными признаками являются:
- дефект наполнения лоханки или чашечек (иногда этот дефект бывает весьма обширным и выражается в ампутации большой и малой чашечек);
- сегментарное расширение лоханки и чашечек;
- удлинение, вытянутость чашечек и деформация их, а иногда укорочение чашечек с оттеснением их в сторону.
При весьма больших опухолях, сдавливающих чашечно-лоханочную систему, на пиелограмме вообще отсутствуют изображения лоханки и чашечек (рис. 196, 197, 198).
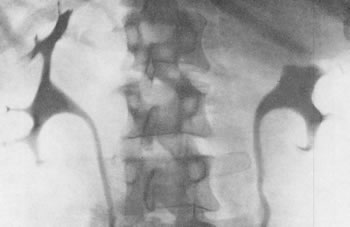
Рис. 196. Ретроградная двусторонняя пиелограмма. Мужчина 49 лет. Гипернефроидный рак левой почки.

Рис. 197. Ретроградная пиелограмма. Женщина 62 лет. Гипернефроидный рак левой почки.
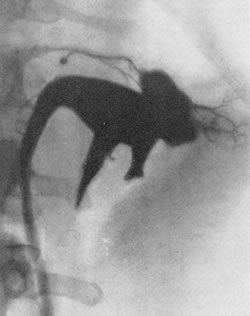
Рис. 198. Ретроградная пиелограмма. Женщина 48 лет. Гипернефроидный рак левой почки. Пиелолимфатический рефлюкс.
Если опухоль мала и располагается близко к поверхности почки, деформация чашечно-лоханочной системы может быть очень незначительной и заключаться в уплощении или смещении одной какой-либо чашечки. При расположении опухоли в центре почечной паренхимы изменения на пиелограмме или урограмме могут заключаться в раздвигании шеек чашечек. При наличии опухоли больших размеров наблюдается сильное сдавление, укорочение или отодвигание чашечек по направлению к полюсу почки, что создает весьма причудливую картину.
Нередко большая опухоль приводит к смещению почки и ее ротации. Это выявляется на пиелограмме необычной тенью, напоминающей чашечно-лоханочную систему аномальной почки.
При расположении опухоли в верхнем полюсе почки лоханка и чашечки могут быть не сдавлены, а лишь оттеснены вниз. Это создает картину, напоминающую форму цветка колокольчика.
Опухоль, располагающаяся в нижнем полюсе почки, особенно в его медиальной части, может сдавливать мочеточник и смещать его в сторону позвоночника. Такая компрессия мочеточника приводит к дилятации лоханки и гидронефрозу. В этих случаях распознавание причины расширения лоханки требует дополнительного обследования, производства снимков в различных положениях туловища больного с использованием контрастных веществ высокой концентрации.
При наличии больших опухолей почки тень верхней части мочеточника иногда располагается на середине позвоночника. Значительное же отклонение тени мочеточника в латеральную сторону указывает на наличие больших пакетов парааортальных лимфатических узлов, пораженных метастазами опухоли, что чаще всего наблюдается при семиноме.
Характерным для опухоли почки является наличие на экскреторной урограмме увеличения размеров одного из полюсов ее и увеличения расстояния от лоханки до свободной поверхности верхнего или нижнего полюса почки. Увеличение тени полюса почки говорит о наличии в этой зоне добавочной ткани, каковой чаще всего является опухоль. Этот симптом рельефнее выявляется при сочетании ретроградной пиелографии с пневморетроперитонеумом.
Иногда небольшую опухоль почки, проросшую в лоханку, удается обнаружить при комбинированном исследовании — пневмопиелографии с последующей обычной пиелографией жидким контрастным веществом.
Необходимо подчеркнуть, что пиелограмма при солитарной кисте почки весьма часто напоминает картину опухоли и в таких случаях диагноз может быть окончательно установлен только при помощи почечной ангиографии.
На рис. 199 представлена схема рентгенологических признаков, наиболее часто встречающихся при опухолях почек. Нижеследующие признаки позволяют с уверенностью высказаться за опухоль почки:
- общая деформация почечной лоханки;
- врастание новообразования в стенку или просвет лоханки; в первом случае отдельные чашечки или лоханка могут быть неравномерно сужены, стенки их ригидны вследствие инфильтрации опухолью, во втором— имеет место дефект наполнения почечной лоханки неправильной формы;
- рефлюкс контрастного вещества в сосуды опухоли или по периферии опухолевого узла; этот признак может наблюдаться как при ретроградной пиелографии, так и экскреторной урографии (Olsson, 1962) с компрессией мочеточников;
- наклоненная, как бы запрокинутая, тень чашечно-лоханочной системы; этот признак наблюдается чаще всего при расположении опухоли в верхней половине почки.
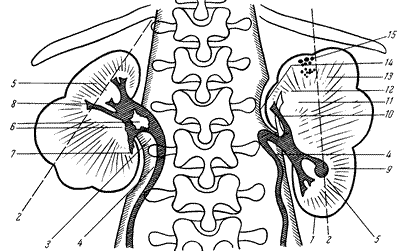
Рис. 199. Признаки рентгенологического изображения опухолей почек (схема по Trzetrzewinski, Mazurek).
1 — полициклический контур почки; 2 — изменение направления длинной оси почки; 3 — смещение мочеточника; 4 — изгиб мочеточника; 5 — смещение чашечек; 6 — неровность контуров чашечек и лоханки; 7 — ампутация чашечки; 8 — удлиненная чашечка; 9 — расширение малых чашечек; 10 — перекрещивание чашечек; 11 — значительное смещение больших чашечек; 12 — очаги в виде серых пятен; 13 — “немые почечные поля”; 14—изменение контура поясничной мышцы; 15 — очаги обызвествления.
Из указанных рентгенологических симптомов наиболее частым является деформация почечной лоханки. Деформация может быть незначительной либо резко выраженной, что в известной мере зависит от варианта формы самой чашечно-лоханочной системы. Так, при варианте, имеющем длинные чашечки, наличие даже небольшой опухоли в почечной паренхиме может выявиться на пиелограмме сдавлением или отклонением чашечки, тогда как при другом варианте, когда чашечки короткие, а лоханка внепочечного типа, опухоль пиелографически может не выявляться, в то время как на обзорном снимке она может проявиться в виде деформации наружного контура почки.
Иногда и сейчас находит применение метод Mullerheim: ретроградная пиелография с наложением на прощупываемую в животе “опухоль” кольца из металлической проволоки. В настоящее время новые более совершенные способы распознавания опухолей почек делают этот метод мало применимым.
Экскреторная (внутривенная) урография в настоящее время благодаря применению двух- и особенно трехатомных рентгеноконтрастных веществ (трийотраст, диодон, урокон и др.) позволяет во многих случаях распознать опухоль почки на основе тех же признаков, что и при ретроградной пиелографии. Однако экскреторная урография в меньшей степени, чем ретроградная пиелография, выявляет морфологические изменения почек и верхних мочевых путей. В большинстве случаев основная цель экскреторной урографии заключается в выяснении функционального состояния контралатеральной, не пораженной опухолью, почки. Для распознавания новообразований почки иногда прибегают к пневморену или пресакральному пневморетроперитонеуму. Целесообразнее пневморетроперитонеум комбинировать с экскреторной урографией или ретроградной пиелографией. Такая комбинация позволяет лучше определить контуры почки, установить увеличение одного из полюсов ее, а также опухолевый дефект в чашечно-лоханочной системе. С введением в медицинскую практику метода томографии последний с успехом может заменить пневморетроперитонеум, особенно если томография сочетается с экскреторной урографией трийотрастом.
Известно немало случаев, когда, применяя томографию, экскреторную урографию, нефротомографию, ретроградную пиелографию, пневморетроперитонеум, не удавалось установить опухоль почки, и только благодаря почечной ангиографии диагноз новообразования был установлен.
Почечная ангиография
Почечная ангиография имеет исключительно большое значение в распознавании опухолей, особенно когда они невелики и локализуются в кортикальном веществе почки. В таких случаях только этот метод позволяет распознать новообразовательный процесс (рис. 200).

Рис. 200. Схема дифференциальной диагностики между гидронефрозом, гипернефроидным раком и солитарной кистой почки.
При наличии сильно васкуляризированной опухоли, что часто имеет место при гипернефроидном раке, почечная артерия на стороне бластоматозного поражения обычно шире, чем артерия здоровой почки. Как основная артерия, так и ее ветви могут смещаться опухолевым узлом в различном направлении. Если опухоль очень велика, то брюшная аорта может оказаться смещенной в ту или другую латеральную сторону. Иногда на ангиограмме тонкие, как бы натянутые, сосуды образуют кольцо вокруг округлой, четко ограниченной гипернефроидной опухоли.
В зоне опухоли обычно обнаруживаются деформированные сосуды. Наибольшая ширина некоторых из них достигает 4 мм в диаметре. Большинство сосудов — тонкие, неправильно извитые с аневризмоподобными расширениями. Среди них находятся неправильной формы скопления контрастного вещества—так называемые “озера” или “лужицы”, представляющие собой деформированные артерио-венозные фистулы в результате опухолевой деструкции сосудов. Часто контрастное вещество по этим артериовенозным анастомозам, находящимся внутри опухоли, поступает в вены почки, что может быть выявлено сравнительно рано на флебограмме.
Согласно данным Woodruff, Chalek, Ottoman, Wilk (1956), в 1/4 всех злокачественных почечных новообразований не удается выявить на ангиограммах в опухолевых узлах деформированных, патологически измененных сосудов. Однако с постепенным накоплением опыта этот процент с каждым годом стал уменьшаться. Так, Edsman (1958) находил характерные патологически измененные сосуды в опухолевых узлах у 93% больных гипернефроидным раком.
По нашим данным, среди 93 больных гипернефроидным раком, которым была произведена почечная ангиография, измененные сосуды в опухолевом узле были обнаружены у 82, что составляет 88,2%.
Как правило, патологическая сосудистая картина опухоли лучше всего видна в артериальной фазе. В нефрографической фазе плотность нормальной паренхимы обычно высока, тогда как в зоне, где расположена опухоль, видны очаги малой плотности наряду с очагами повышенной плотности, но с неровными границами. Иногда вследствие тромбоза артериального сосуда, питающего опухоль, или в результате некроза опухоли не видно в зоне ее сосудов. Это создает ложное впечатление о якобы бедности раковой опухоли сосудами. Редко встречающиеся аваскулярные опухоли могут создавать дифференциально-диагностические трудности, поскольку при них на ангиограмме отсутствует самый характерный симптом — наличие в зоне опухоли патологических сосудов. Olsson (1962) считает, что даже при наличии больших очагов некроза в части опухоли бывают видны патологические сосуды, и, следовательно, при более тщательном исследовании удается почти во всех случаях распознать опухоль на основании почечной ангиографии и отдифференцировать ее от кисты.
Что касается распознавания маленьких опухолей, то они могут быть диагностированы только благодаря почечной ангиографии на основании наличия в них патологических сосудов.
Опыт нашей клиники позволяет выявить ангиографические признаки, характерные для некоторых опухолей почек. Определенные виды опухолей почек могут быть распознаны по специфическим признакам в сравнительно ранней стадии болезни.
Ангиографические признаки опухолей почек зависят от стадии бластоматозного процесса и фазы циркуляции контрастной жидкости в почке при ангиографии. Для диагностики опухолей почек имеют значение все 4 фазы циркуляции контрастной жидкости в почке.
При гипернефроидном раке в одних его случаях можно наблюдать в зоне опухолевого узла равномерное распределение мелкоточечных скоплений контрастной жидкости и нежной паутинообразной сетки за счет неправильно расположенных вновь образованных сосудов. Эти изменения —так называемые “озера” или “лужицы”, зависящие от скопления в сосудах опухоли (артерио-венозных анастомозах) контрастной жидкости, обнаруживаются у 69% больных гипернефроидным раком (рис. 201, 202). В других случаях удается выявить в артериальной фазе увеличение диаметра стволовой части почечной артерии, деформацию и обрыв ветвей 1-го и 2-го порядка в области опухоли. В паренхиматозной фазе ангиографии обычно удается выявить в зоне опухоли большое количество пятен за счет беспорядочного скопления контрастной жидкости (рис. 203, 204). В венозной фазе на венограммах удается определить расположенные вблизи метастазы опухоли.

Рис. 201. Транслюмбальная почечная ангиограмма. Женщина 48 лет. Гипернефроидный рак правой почки. Средняя и нижняя трети почки содержат очаги “лужиц”. Правая почечная артерия заметно шире левой.
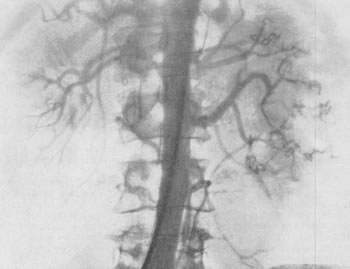
Рис. 202. Почечная ангиограмма по Сельдингеру, артериальная фаза. Мужчина 59 лет. Гипернефроидный рак левой почки. В средней и нижней трети почки скопления контрастного вещества в виде бесформенных пятен — “лужиц”.
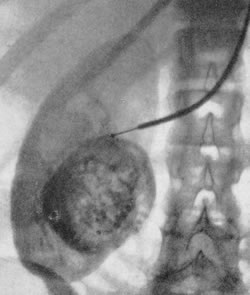
Рис. 203. Селективная почечная ангиограмма. Нефрографическая фаза. Гипернефроидный рак почки (Merino, Tarquini, 1958).
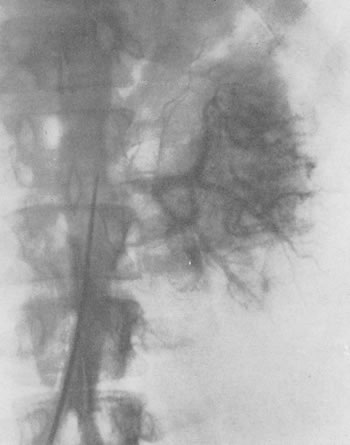
Рис. 204. Трансфеморальная почечная ангиография (артериографическая фаза). Больной 51 года. Гипернефроидный рак левой почки. В зоне опухолевой массы очаги скоплений контрастного вещества в виде бесформенных пятен — “лужиц”.
При аденокарциноме изменения артериальных сосудов выражаются в удлинении и сужении их, в расширении межартериальных пространств. Почечная артерия сужена и удлинена. Мелкие ветви на участке, пораженном опухолью, отсутствуют. При поражении аденокарциномой всей почки картина напоминает артериальную фазу гидронефротической трансформации почки. Однако если гидронефроз сопровождается одновременными изменениями всех отделов почечного артериального дет рева, то при аденокарциноме диаметр стволовой части почечной артерии оказывается суженным только в далеко зашедших стадиях болезни.
Ангиографическим признаком саркомы почки является беспорядочность в расположении тонких, коротких и извитых сосудов, располагающихся небольшими группами в виде “сетки” у основания опухоли. Измененные саркомой сосуды локализуются в основном по периферии опухоли. В паренхиматозной фазе ангиографии опухоль становится четко видимой, однако интенсивность насыщения ее контрастной жидкостью но бывает большой.
Папиллярный рак почечной лоханки в большинстве случаев не проявляется специфическими ангиографическими признаками и поэтому ценность этого метода при нем невелика.
Почечная ангиография, помимо установления новообразования почки, позволяет определить возможность оперативного пособия и размеры его, а также наличие метастазов.
Метастазы опухолей почек, как ближайшие, так и отдаленные, имеют аналогичное первичной опухоли сосудистое строение, т.е. содержат патологические сосуды в различных вариациях. Это относится к метастазам опухоли в лимфатические узлы забрюшинной и тазовой области, в легкие и в головной мозг.
Помимо прямых признаков метастазов, существуют их косвенные признаки. Косвенным признаком наличия метастазов в регионарных лимфатических узлах является смещение и сдавление аорты, а также магистральных сосудов почки. Опухоль почки, увеличиваясь в размере, вызывает смещение соседних тканей, сосудов и даже органов. Наиболее часто подвергаются смещению крупные сосуды аорты и нижняя полая вена. Смещение аорты в противоположную опухоли сторону чаще наблюдается при локализации новообразования в левой почке.
При нарушении проходимости вен, что бывает, например, при врастании в их просвет опухолевых масс, имеются благоприятные условия для выявления венозной фазы ангиографии. Так, если в просвете вены содержатся опухолевые массы, то на рентгенограммах определяются пятна контрастной жидкости по ходу вены, обычно сильно расширенной.
Сдавление магистральных сосудов почки опухолью и врастание опухоли в почечную вену выявляются на ангиограммах в разные фазы циркуляции контрастной жидкости. Сдавление сосудов почечной ножки хорошо выявляется в первой фазе, т. е. на артериограмме, тогда как наличие опухолевых масс в просвете полой вены — в третьей фазе, т. е. на венограмме. Внутриорганные метастазы, в частности метастазы в печень (рис. 205), определяются в паренхиматозной и даже в венозной фазах признаками, идентичными основному опухолевому очагу.
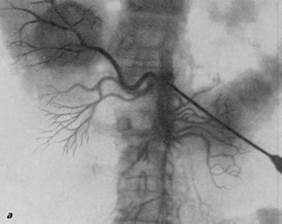

Рис. 205. а — транслюмбальная ангиограмма (артериографическая фаза). Мужчина 57 лет. В области периферических ветвей печеночной артерии правой доли печени — округлая тень, относящаяся к метастазу гипернефроидного рака правой почки, б —транслюмбальная почечная ангиограмма (паренхиматозная фаза). Тот же больной. Соответственно правой доле печени — большая шарообразная тень: метастаз гипернефроидного рака почки. Нефрэктомия и резекция печени, выздоровление.
Следовательно, благодаря почечной ангиографии удается разрешить три вопроса: поставить диагноз опухоли, определить размеры опухолевого поражения и выбрать наиболее целесообразный доступ к пораженной опухолью почке. Почечная ангиография является наиболее ценным методом, выявляющим с большой точностью метастазы опухоли почки в регионарные лимфатические узлы и даже в соседние паренхиматозные органы. Если при длительной и необъяснимой лихорадке и полицитемии возникают малейшие подозрения на опухоль почки и обычное урологическое обследование (пиелография, экскреторная урография и др.) не приводит к установлению диагноза, то показана почечная ангиография.
Флебография
Злокачественные опухоли почек имеют тенденцию врастать в почечную вену. Эта особенность может быть выявлена при помощи почечной флебографии. Иногда рост опухоли и опухолевый тромбоз бывают столь интенсивны, что вызывают стаз в нижней полой вене и это может явиться поводом к флебографии.
При полной обструкции нижней полой вены отсутствует заполнение ее контрастным веществом, но зато оказываются хорошо наполненными многочисленные коллатеральные вены. Если обструкция тромбом неполная, вена дистальнее тромбоза оказывается расширенной; в случае сдавления нижней полой вены опухолевыми узлами извне на флебограмме бывают видны дефекты различной величины и формы. Опухоль может расти в просвете нижней полой вены, вдоль одной из ее стенок и частично обтурировать ее; это на флебограмме будет выявляться в виде резкого сужения просвета нижней полой вены, имеющего зазубренные контуры.
О диагностическом значении венокавографии в распознавании опухолей почки и их метастазов см. в разделе “Венокавография”.
 2020-08-05
2020-08-05 242
242








