| Стадія | Клінічне стадіювання* | Морфологічне стадіювання** | ||||
| TNM | pTNM | |||||
| 0 | Tis | N0 | M0 | Tis | N0 | M0 |
| ІА | T1a | N0 | M0 | T1a | N0 | M0 |
| ІВ | T1b | N0 | M0 | T1b | N0 | M0 |
| T2a | N0 | M0 | T2a | N0 | M0 | |
| ІІА | T2b | N0 | M0 | T2b | N0 | M0 |
| T3a | N0 | M0 | T3a | N0 | M0 | |
| ІІВ | T3b | N0 | M0 | T3b | N0 | M0 |
| T4a | N0 | M0 | T4a | N0 | M0 | |
| ІІС | T4b | N0 | M0 | T4b | N0 | M0 |
| ІІІ*** | Будь-яке Т | N1 | M0 | |||
| N2 | ||||||
| N3 | ||||||
| ІІІА | Т1-4а | N1a | M0 | |||
| Т1-4а | N2a | M0 | ||||
| ІІІВ | T1-4b | N1a | M0 | |||
| T1-4b | N2a | M0 | ||||
| Т1-4а | N1b | M0 | ||||
| Т1-4а | N2b | M0 | ||||
| Т1-4а/b | N2c | M0 | ||||
| ІІІС | T1-4b | N1b | M0 | |||
| T1-4b | N2b | M0 | ||||
| Будь-яке Т | N3 | M0 | ||||
| IV | Будь-яке Т | Будь-яке N | M1 | Будь-яке Т | Будь-яке N | M1 |
*Клінічне стадіювання включає гістологічне дослідження первинної пухлини і клінічне/радіологічне обстеження для визначення метастазів. Зазвичай це проводиться після повного висікання первинної пухлини з клінічною оцінкою реґіонарних і віддалених метастазів.
**Морфологічне стадіювання включає гістологічне дослідження як первинної пухлини, так і реґіонарних лімфатичних вузлів після часткової або повної лімфаденектомії. Винятком є морфологічні стадії 0 або ІА, при яких гістологічне дослідження лімфатичних вузлів не вимагається.
*** При клінічному стадіюванні в стадії ІІІ підгруп нема.
Симтоми малігнізації невуса:
До цього часу при діагностиці меланоми лікарі спирались на ряд ознак, що позначались першими чотирма літерами англійського алфавіту: A - асиметричність невуса (asymmetry), B - нерівний або розмитий край (border irregularity), C - неоднаковий колір різних частин невусу (color), D - діаметр невуса більше 6 міліметрів (diameter). Ці критерії були запропоновані вченими з Університету Нью-Йорка 20 років тому. Аналіз сучасної медичної літератури, присвяченої меланомі, дозволив їм додати до цього ряду ще одну літеру - E - мінливість невусу (evolving).
З інших симптомів можуть спостерігатися такі, як:
- відчуття свербіння у ділянці невусу;
- випадіння волосся з його поверхні;
- виразкування;
- зникнення малюнку шкіри в ділянці невусу;
- кровотеча з його поверхні.
При розвитку меланоми на незміненій ділянці шкіри пухлина може мати вигляд темної плями плоскої, випуклої, грибоподібної форми. Поверхня гладка або жорстка, може з’явитися виразка і кровотеча. Іноді хворого турбує свербіння у ділянці невусу.
Агресивний перебіг захворювання зв’язаний з раннім і бурхливим метастазуванням (лімфо- і гематогенним). Внутрішньошкірні метастази у вигляді пігментних висипань навколо пухлини називаються сателітами. Приблизно у 25% хворих не вдається знайти первинне вогнище, а вся клініка зумовлена реґіонарними лімфогенними метастазами.
При розпаді пухлини або дисемінації процесу можлива спонтанна меланурія. Реакція Якша - це виявлення у сечі хворих метаболітов меланіну з розчином хлориду заліза після проведеного опромінення меланоми (зпровокована меланурія).
Найчастіше пухлина локалізується в шкірі (87% згідно даних М.М. Нівінської); можливе ураження слизових, ока, ділянки заднього проходу тощо. Ураження шкіри частіше зустрічається на нижніх кінцівках, тулубі, голові та верхніх кінцівках.
Діагностика меланоми
Діагностика меланоми базується на даних анамнезу, огляду, пальпації, епілюмінісцентної дерматоскопії (Мал. 7.36.), цитологічного дослідження мазків-відбитків з виразкової поверхні пухлини, радіонуклідного дослідження з радіоактивним фосфором 32Р, термографії та пальпаторного обстеження реґіонарних лімфатичних вузлів. Забороняється виконання пункційної та інцизійної біопсії, щоб уникнути розповсюдження меланоми! Для виявлення віддалених метастазів проводять рентгенологічне обстеження органів грудної порожнини та УЗД органів черевної порожнини. Заключний діагноз встановлюється після гістологічного дослідження видаленої пухлини (широке висічення). Визначається глибина проростання (Clark, Breslow) і мітотичний індекс.
ЛДГ — лактатдегідрогеназа, допомагає встановити наявність метастазів у печінку.
Комп'ютерна томографія, магнітно-ядерний резонанс і сцинтіграфія (радіоізотопне дослідження) з ізотопом фосфору застосовується для виявлення метастазів в лімфовузли і інші органи.
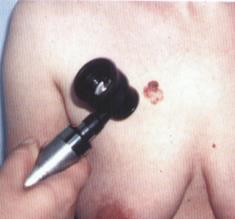
| Мал. 7.36. Епілюмінісцентна мікроскопія (запозичене з посібника І.Й. Галайчука Клінічна онкологія. Ч.1.- Тернопіль: Укрмедкнига, 2003) |
 2020-09-24
2020-09-24 163
163