Система выделения имеет большое значение для организма, так как посредством неё наш организм обменивается веществом и энергией с окружающей средой, а именно отдаёт вещества и заточённую в них энергию. Это делать необходимо, потому что, во-первых, в нашем теле количество вещества относительно постоянно и если мы получаем какие-то вещества с пищей, то логично какие-то вещества и выделять, иначе бы вещество накапливалось, и масса тела росла. Не все вещества окисляются до углекислого газа и воды, поэтому они покидают организм посредством системы выделения.
Какие органы входят в эту систему? Основная роль, конечно, у почек, но, помимо них, сюда относятся кожа (выделение веществ с секретом потовых желёз), желудок и кишечник (их слизистая может секретировать не только вещества, необходимые с точки зрения пищеварения, но и просто вещества, нуждающиеся в выведении из организма), печень (многие гидрофобные вещества, обезвреживаемые печенью, выходят из неё с желчью), лёгкие (они тоже могут секретировать вещества, требующие выделения, в просвет альвеол, чтобы они покинули организм).
Основную работу в выделительной системе выполняют почки, поэтому в данной теме разбирать мы будем их, причём с точки зрения физиологии нас интересует не орган в целом, а его структурно-функциональные единицы – нефроны. Почка по сути – множество нефронов, склеенных соединительной тканью, и ряд полостей. Так вот, нефроны бывают нескольких типов, отличающихся своей морфологией и условиями работы (это необходимо на тот случай, если основной тип нефронов вышел из строя, тогда работу на себя берут оставшиеся типы). Мы же будем разбирать строение и функции основного типа нефронов. Его схема представлена ниже.

Обозначения: 1 – приносящая артериола; 2 – сосудистый клубочек (первичная сеть капилляров); 3 – выносящая артериола; 4 – вторичная сеть капилляров; 5 – венула; 6 – капсула Боумена-Шумлянского; 7 – проксимальный извитой каналец; 8 – петля Генгле; 9 – нисходящая часть петли Генгле; 10 – изгиб петли Генгле; 11 – тонкая восходящая часть петли Генгле; 12 – толстая восходящая часть петли Генгле; 13 – дистальный извитой каналец; 14 – соединительный отдел; 15 – собирательная трубочка. Нужно сделать несколько примечаний по рисунку. Во-первых, соединительный отдел и собирательная трубочка по сути не являются частью нефрона, но рисовать их надо, ибо они являются его смысловым продолжением. Во-вторых, приносящая артериола толще, чем выносящая, при рисунке это должно быть реально заметно. В-третьих, вторичную сеть капилляров можно нарисовать и покрасивее (на ваше усмотрение), а венулу и подходящие к ней капилляры сделать синими (кровь же в них венозная), что опять же на ваше усмотрение.
Теперь же в общих чертах разберём назначение тех структур, которые изображены на рисунке. Забегая вперёд, скажу, что в почках в ходе мочеобразования протекает три процесса: фильтрация, реабсорбция, секреция. В почечном клубочке (сосудистый клубочек + капсула Боумена-Шумлянского) происходит фильтрация, в ходе которой большая часть жидкой части крови проникает из сосудов в почечную капсулу. В почечном канальце (во всех его отделах) происходит реабсорбция и секреция. В ходе реабсорбции из канальца в кровь возвращаются все +/- необходимые вещества, а в ходе секреции «ненужные» или избыточно содержащиеся вещества выходят из крови в каналец. По истечению этих процессов в почечном канальце образуется вторичная моча (первичная моча образуется в ходе фильтрации), которая через соединительный отдел попадает в собирательные трубочки, чтобы по мочевыводящим путям покинуть почки. Что же касается сосудистой сети? Она здесь необычная, так называемая «чудесная сеть». В обычных органах сосудистая сеть выстраивается по типу артериола – капилляры – венула, а здесь приносящая артериола – первичные капилляры – выносящая артериола – вторичные капилляры – венула. Зачем такая система? В обычных сосудистых системах капилляры необходимы двухстороннего обмена веществ между кровью и тканью. В случае с почками в первой сети капилляров такого обмена нет, вместо этого обмен односторонний, а именно, из сосудов в значительной мере выходит жидкая часть крови (это не кровоизлияние, этот процесс физиологический и называется фильтрацией, потому что из сосудов в почечную капсулу по сути проходит отфильтрованная кровь). Для того, чтобы первичные капилляры так «подтекали», в них создаётся повышенное давление. Каким образом? Приносящая артериола больше выносящей, т.е. приходит кровь легко, а уходить ей тяжело, поэтому давление в капиллярах повышено. А вот уже во вторичных капиллярах происходит полноценный двухсторонний обмен между тканью и кровью (то, что канальцы реабсорбировали, они отдают крови, а кровь отдаёт им что-то на секрецию и, возможно, питательные вещества при необходимости). Вот поэтому почкам необходима такая необычная сосудистая система. Подробнее данные процессы разберём позже.
В составе нефронов есть одно образование, которое мы не изображаем на рисунке, но знать о нём должны, это юкста-гломерулярный аппарат (ЮГА). ЮГА образован особыми клетками между приносящей и выносящей артериолами и дистальным извитым канальцем. ЮГА отслеживает давление в артериолах. Зачем? Работа почек начинается с процесса фильтрации (реабсорбция и секреция направлены на первичную мочу, а та образуется при фильтрации, так что без неё никуда), который возможен за счёт повышенного давления в первичных капиллярах, но при падении по ряду причин давление в них может упасть, тогда фильтрация и вся работа почек в принципе ослабится. В этом случае ЮГА замечает падение давления в сосудах и запускает ренин-ангиотензин-альдостероновую систему, которая поднимает АД в целом и в сосудах почек, в том числе, чтобы поддерживать фильтрацию и работу почек в целом на должном уровне. Как работает данная система?

ЮГА выделяет фермент ренин, который путём ограниченного протеолиза превращает ангиотензиноген (циркулирует в крови) в ангиотензин-1, тот, попадая в лёгкие, превращается в ангиотензин-2. Ангиотензин-2 вызывает повышение тонуса резистивных артерий, поднимая АД, а также он провоцирует синтез и секрецию надпочечниками альдостерона, который усиливает реабсорбцию натрия в почках (натрий – осмотически активный ион, его накопление в организме приводит к накоплению воды), что приводит к увеличению объёма циркулирующей крови, что опять-таки приводит к увеличению АД.
Теперь же поговорим немного о функциях самих почек. Их много, поэтому им требуется классификация.
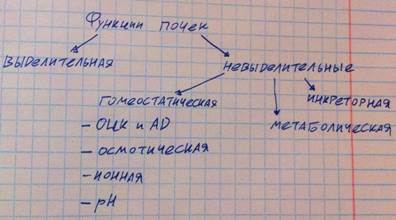
Коротко разберём каждую функцию.
Выделительная функция является основной, заключается в том, чтобы почки выводили из организма ненужные вещества, например, мочевину, и вещества нужные, но находящиеся в избытке, например, калий. Если данная функция нарушена, то у человека может начаться сильная интоксикация, так как почки выводят большое количество экзо- и эндогенных токсических веществ из организма.
Метаболическая функция заключается в том, что почки участвуют в обмене белков, углеводов и липидов. Например, почки синтезируют гуанидин-ацетат, из которого печень синтезирует креатин, необходимый скелетной мускулатуре, сердцу и мозгу. Роль почек в обмене белков, липидов и углеводов не ведущая, а потому её нарушение не хорошо, но и не критично.
Инкреторная функция почек заключается в том, что почки выделяют в кровь биологически активные вещества, регулирующие и осуществляющие те или иные процессы. Вам необходимо знать из таких веществ ренин (говорили о нём в ренин-ангиотензин-альдостероновой системе) и эритропоэтин (гормон, стимулирующий эритропоэз в костном мозге).
Гомеостатическая функция. Почки регулируют такие параметры гомеостаза, как объём циркулирующей крови, АД, осмотическое давление крови, ионный состав организма, pH крови. Другими словами, почки регулируют водно-солевой и кислотно-щелочной баланс. ОЦК почки регулируют, изменяя уровень реабсорбции воды и осмотически активных веществ (чем больше реабсорбция, тем ниже объём мочи, но выше ОЦК). Уровень осмотического давления крови почки регулируют путём изменения реабсорбции осмотически активных ионов. Содержание ионов в организме также регулируется посредством изменения уровня их реабсорбции. pH почки регулируют путём изменения реабсорбции и секреции кислых и щелочных продуктов, например, почки могут связать аммиак, проток и хлорид (хлорид аммония) и вывести его с мочой, это соль с кислой реакцией, избавляясь от неё, кровь становится менее кислой (защита от ацидоза). Артериальное же давление регулируется сразу с трёх позиций: ренин-ангиотензин-альдостероновая система повышает тонус сосудов и ОЦК, а эритропоэтин почек повышает количество эритроцитов крови и, соответственно, повышает её вязкость – всё это приводит к повышению АД. Нарушение данных функций существенно ухудшает работу многих органов, в первую очередь ЦНС и ССС, но это подробнее разбирается в курсе патологической физиологии.
Говоря о нарушении функций почек, надо сказать, что обычно при нефропатиях нарушается не одна функция, а множество или все, что приводит к множеству тяжёлых последствий.
Теперь же перейдём непосредственно к мочеобразованию в почках, оно осуществляется за счёт фильтрации, реабсорбции и секреции. Каждый процесс рассмотрим подробно.
Клубочковая фильтрация. Данный процесс протекает в почечных клубочках, жидкая часть крови частично переходит из просвета капилляра в просвет капсулы Боумена-Шумлянского, для этого ей приходится преодолеть барьер, который по сути служит фильтром. «Фильтр» состоит из эндотелия сосудов, базальной мембраны (общей) и эпителия капсулы; диаметр пор эндотелия сосудов составляет 50-100 нм, просветы между элементами базальной мембраны 6 нм (кстати она заряжена отрицательно), диаметр щелей в эпителии капсулы 6,4 нм. Отфильтрованная кровь будет считаться первичной мочой. Что проходит через такой «фильтр»? Через фильтр проходит почти всё, кроме форменных элементов крови и белков, но некоторые мелкие белки проходить фильтрацию всё же могут, а некоторые ионы проходят фильтрацию лишь частично, ибо часть некоторых ионов связана с белками, следовательно, эта часть фильтрацию не пройдёт. Таким образом, первичная моча – это почти безбелковая плазма крови с немного изменённым ионным составом. Уровень клубочковой фильтрации определяется разницей давлений: гидростатическое давление в капиллярах (выталкивает жидкость из капилляров) составляет около 47 мм рт ст, онкотическое же давление крови составляет 25 мм рт ст (оно толкает жидкость обратно в капилляры), гидростатическое давление капсулы составляет 10 мм рт ст (тоже толкает жидкость в капилляры), а результирующее давление 47 – 25 – 10 = 12 мм рт ст. Из этих трёх показателей варьирует в основном гидростатическое давление в капиллярах, поэтому говорят, что клубочковая фильтрация определяется уровнем АД. Давление является силой, движущей кровь через фильтр, т.е. движущей силой клубочковой фильтрации.
В дополнение о фильтрации надо сказать о замере её скорости. Скорость клубочковой фильтрации в норме у мужчин 0,125 л/мин, у женщин 0,110 л/мин. Для замера этой скорости во вторичной моче определяют количество некоторых веществ, подставляют их в формулу и проводят подсчёт. Но какие это вещества? Одно из самых популярных – креатинин. Это вещество на 100% проходит клубочковую фильтрацию (ибо не связывается с белками), не подвергается реабсорбции и секреции, следовательно, количество этого вещества в моче зависит исключительно от скорости клубочковой фильтрации.
Реабсорбция. Данный процесс протекает в почечном канальце, во всех его отделах, и заключается он в переходе веществ из просвета канальца в просвет сосудов. Реабсорбция по механизмам похожа на процесс всасывания в кишечнике, ей подвергаются в основном те вещества, которые организму необходимо сохранить. Мелкие белки реабсорбируются сложными и разнообразными механизмами, аминокислоты вторично-активным транспортом, глюкоза тоже вторично-активным транспортом, ибо она идёт против градиента концентрации, ионы реабсорбируются облегчённой диффузией или первично-активным транспортом в зависимости от градиента их концентраций. Например, натрия в эпителии канальцев мало, поэтому из просвета в эпителий он проходит облегчённой диффузией по градиенту концентраций (да и по электрическому градиенту тоже), а из эпителия в с/т и кровь он уже выходит против градиента концентрации первично-активным транспортом, а калий, наоборот, его в канале больше, чем в эпителии, поэтому в эпителий он проникает первично-активным транспортом, а из эпителия в с/т и кровь идёт облегчённой диффузией. Есть также вещества в первичной моче, для которых специальных переносчиков для реабсорбции нет, но они ей, тем не менее, подвергаются, например, мочевина в проксимальных извитых канальцах может реабсорбироваться в след за ионами через ионные каналы, так же поступает и вода (если ион осмотически активный; хотя вода также может всасываться и через специальные каналы-аквапорины). Другим примером могут служить гидрофобные вещества, которые способны проникать через мембраны клеток простой диффузией, возвращаясь из канальцев в кровь. Кстати в нашем организме есть маленькая хитрость против гидрофобных веществ, дело в том, что многие гидрофобные вещества в кислой среде приобретают положительный заряд (по принципу, что есть слабая аминогруппа, она нейтральна, но присоедини к ней протон и станет заряженной аммонийной группой), следовательно, реабсорбироваться посредством простой диффузии больше не могут, поэтому наша моча имеет pH от 5,5 до 6,5.
Существуют значимые различия между реабсорбцией в проксимальном и дистальном извитых канальцах. Во-первых, в проксимальных канальцах реабсорбируется всё (белки, глюкоза, аминокислоты, ионы, вода, мочевина и гидрофобные молекулы), а в дистальных в основном ионы и вода. Во-вторых, уровень реабсорбции в принципе выше в проксимальных канальцах (около 75% всей реабсорбции), т.е. они функционально более активны. В-третьих, в дистальных канальцах те вещества, что остались в моче (их мало), транспортируются в кровь против куда большего градиента концентрации.
Есть разница и в том, что преимущественно реабсорбируется в разных отделах нефрона. В проксимальном извитом канальце: белок, аминокислоты, витамины, глюкоза, мочевина, вода, натрий, калий, кальций, магний, гидрокарбонат, фосфат, хлорид. В петле Генгле происходит реабсорбция воды и натрия. В дистальном извитом: те же ионы, что и в проксимальном. В собирательной трубочке происходит реабсорбция натрия.
Отдельное внимание стоит обратить на аквапорины, которые могут реабсорбировать воду, не реабсорбируя остальные молекулы, что позволяет делать мочу более концентрированной. А как выходит, что концентрация мочевины мочи значительно превышает концентрацию мочевины крови? Причина в том, что в дистальных отделах нефрона ионных каналов, через которые она могла бы проползти, почти нет, а через мембрану простой диффузией она не пройдёт, ибо в кислой моче становится заряженной, вот она и не реабсорбируется почти, а потому накапливается в моче.
Секреция. Данный процесс может протекать во всех отделах почечных канальцев, заключается в переходе веществ из крови в просвет канальца. Ей подвергаются в основном ненужные организму вещества или те, которые у него просто в избытке. Механизмы транспорта веществ различны в зависимости от его структуры и концентрации. Чаще всего секреции подвергается калий, органические кислоты, аммонийные соли.
По истечению этих 3-х процессов образуется вторичная моча. Касательно её состава. Минеральные: вода, натрий, калий, кальций, магний, хлориды, гидрокарбонаты, ортофосфаты, аммиак. Органические: мочевина, мочевая кислота, креатинин, гиппуриновая кислота, органические кислоты и желчные пигменты (ди- и трипирролы, стеркобилин). Общие химико-физические свойства нормальной мочи. Во-первых, цвет соломенно-жёлтый, во-вторых, прозрачная, в-третьих, полностью жидкая – без кристалликов и осадка, в-четвёртых, pH 5,5-6,5.
Вторичная моча образуется после реабсорбции и секреции, направленных на первичную мочу. Первичной мочи образуется больше, чем вторичной.
Небольшая сравнительная характеристика первичной и вторичной мочи в таблице.
| Параметр | Первичная моча | Вторичная моча |
| Как образуется | Фильтрация крови | Реабсорбция из первичной мочи секреция в первичную мочу |
| Состав | Безбелковая плазма крови с изменённым ионным составом | Концентрированный раствор ионов, азотистых соединений, желчных пигментов и некоторых органических кислот |
| Суточное образование | 180 л у мужчин, 160 л у женщин | 1,2-1,8 л |
Для справки, диурез – суточное образование и выделение вторичной мочи.
Теперь поговорим о регуляции деятельности почек. В основном оно осуществляется нейро-гуморально. Регулируется в основном уровень реабсорбции, реже уровень секреции. Изменяя их, мы изменяем состав ионов крови, её осмотическое давление, ОЦК. В качестве примеров разберём регуляцию содержания воды, натрия, калия, кальция почками.
Вода. Количество воды в крови и организме во многом определяется содержанием осмотичеси активных ионов, ибо те всегда притягивают воду, т.е. если почки увеличили реабсорбцию натрия, то тот задерживается в организме, а с ним и вода, т.е. почки могут контролировать содержание воды в организме опосредованно через реабсорбцию осмотически активных ионов. Однако существует второй механизм регуляции количества воды – это аквапорины, каналы, которые реабсорбируют только воду (независимо от ионов). Антидиуретический гормон (АДГ или вазопрессин) стимулирует увеличение в нефронах этих каналов, усиливая реабсорбцию воды.
Натрий. Его содержание в крови и организме регулируется через его абсорбцию в почках. Альдостерон (гормон коры надпочечников) усиливает реабсорбцию натрия, а натрий-уретический гормон (гормон секреторных кардиомиоцитов предсердья) уменьшает реабсорбцию натрия.
Кальций. Его количество в крови регулируют паратгормон (паращитовидные железы, повышает концентрацию кальция в крови) и кальцитонин (клетки щитовидной железы, понижает концентрацию кальция в крови). Данные гормоны действуют через разные мишени, в том числе и через почки, влияя на реабсорбцию кальция (паратгормон усиливает, кальцитонин понижает).
Калий. Особенность регуляции этого иона состоит в том, что он активно подвергается и реабсорбции, и секреции. Изменение его количества в крови и организме производится в основном за счёт изменения его секреции.
В данном случае происходит реабсорбция калия.
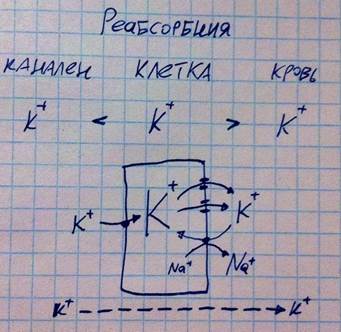
Калий закачивается из канальца в эпителий первично-активным транспортом (против градиента концентрации, ибо в клетке калия больше), а из эпителия в с/т и кровь он выходит через каналы, однако определённая часть калия закачивается обратно из-за натрий-калиевого насоса (нужен для поддержания правильных градиентов концентрации натрия и калия в и вне клеток), но в сумме калий убывает из канальца и прибывает в кровь.
Теперь рассмотрим подключение секреции к реабсорбции (рисунок чуть ниже). Все механизмы с прежнего рисунка работают, но по сигналу от нервной или гормональной системы в клетке безворотные каналы для калия, которые хранились внутри клетки наготове, встраиваются в мембрану, прилежащую к просвету канальца, в результате эпителиальная клетка со стороны канальца калия теряет больше, чем со стороны с/т и крови, поэтому суммарно калий всё же убывает в крови и прибывает в канальце. Вот так происходит секреция калия.

Т.е. калий, который выше в кровь, засасывается натрий-калиевым насосом обратно в клетку, затем выходит из неё в просвет канальца, а тот калий, что всосался насосом в клетку из канальца, обратно вернётся в каналец через ионные каналы в мембране.
И в заключение, пару слов об искусственной почке. Искусственная почка – это довольно большой аппарат, который подключают к кровеносным сосудам пациента, дабы кровь его циркулировала через этот аппарат. Наши почки выполняют множество функций, искусственная же выполняет 2 основные: выделительная, гомеостатическая. Т.е. аппарат с помощью разных фильтров осуществляет гемодиализ (чистит кровь), при этом аппарат следит за pH крови и уровнем основных электролитов. Данный аппарат применяют для людей с тяжёлыми заболеваниями почек, характеризующимися значительной их дисфункцией, а также для людей, нуждающихся в срочной очистке крови при отравлении (у этих людей свои почки обычно работают, но с гемодиализом как-то побыстрее будет).
Физиология крови.
Общие аспекты физиологии крови.
Разбирая любую тему в физиологии, мы практически всегда говорим о внешней и внутренней средах. Нужно понимать разницу между ними. Всё, что находится вне организма, а также полости тела, сообщающиеся со внешней средой (полости ЖКТ, дыхательные пути и тд) относятся ко внешней среде, а цитоплазма клеток, межклеточное вещество, лимфа, кровь, ликвор, замкнутые полости (плевральная, брюшинная и тд) относятся ко внутренней среде. Внутренняя среда отграничена (относительно) от внешней и в ней поддерживается гомеостаз, этим внутренняя среда отличается от внешней. Основными компонентами внутренней среды являются кровь, лимфа и тканевая жидкость – они по сути объединяют весь организм и в определённом смысле постоянно переходят друг в друга, другими словами, сообщаются. В связи с таким статусом по составу и свойствам данных жидкостей можно судить о многих процессах, происходящих в организме. А самой главной и «информативной» биологической жидкостью и компонентом внутренней среды является кровь. Причина такой показательности крови заключается в том, что на большинство патологических процессов организм реагирует системно, а кровь в нём выполняет интегративную (объединяющую функцию), т.е. она в эти реакции обязательно включается, а вторая причина заключается в том, что даже если системной реакции нет, то патологический очаг всё равно контактирует с кровью, а потому может на неё влиять. Например, у человека есть острое местное воспаление, но, несмотря на то, что оно местное, общая реакция организма присутствует, которая со стороны крови характеризуется увеличением количества лейкоцитов как в целом, так и конкретных (нейтрофилов обычно), также изменяется количество и соотношение белков плазмы крови. По этой причине при диагностике самых различных заболеваний практически всегда назначают тот или иной вид анализа крови.
Перед тем, как начать разговор о самой крови, нужно сказать, что такое система крови. Система крови – это совокупность органов, участвующих в продукции и разрушении основных составляющих крови, а также собственно кровь (она не орган, а ткань). Органы, продуцирующие основные элементы крови: красный костный мозг (создаёт все форменные элементы в той или иной степени дифференцировки), печень (создаёт большинство белков плазмы крови), тимус (антиген не зависимая дифференцировка лимфоцитов), лимфатические узлы (антигензависимая дифференцировка лимфоцитов). Органы гемолиза (утилизаторы эритроцитов): красный костный мозг, селезёнка, лимфатические узлы, печень. Кстати печень ещё и белки крови при необходимости может утилизировать.
Функции крови. Функций у крови довольно много, однако по сути есть две основные (интегративная и защитная), а остальные функции являются их следствием.
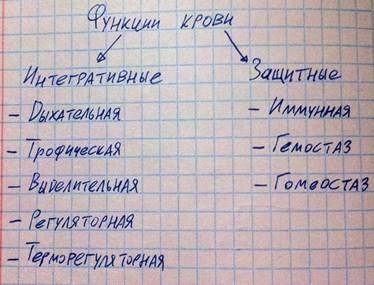
Суть интегративной функции заключается в том, что подавляющее большинство наших тканей кровоснабжаются, следовательно, с помощью крови молекула может попасть из одной любой точки организма в любую другую точку организма. Т.е. интегративная функция = транспортная, а в зависимости от того, что транспортируется, функции называют конкретнее: транспорт газов - дыхательная функция; транспорт питательных веществ – трофическая функция; транспорт конечных продуктов обмена – выделительная функция; транспорт гормонов – регуляторная функция; транспорт тепла – терморегуляторная. Насчёт последней функции надо немного пояснить. Кровь выступает теплоносителем в нашем организме, например, в условиях гипотермии в организме повышен катаболизм, чтобы ткани согрелись, но большинство тканей разогреваются слабо, а вот печень очень сильно, кровь, проходит через печень, забирает часть тепла, приходит в холодные ткани и отдаёт его им.
Что касается защитных функций? Иммунитет – система защиты организма от чужеродного генетического материала или собственного трансформировавшегося. В крови содержатся и клеточные (лейкоциты) и гуморальные (комплимент, антитела) эффекторы иммунитета. Гемостатическая функция подразумевает, что при необходимости кровь может сворачиваться с целью остановки кровотечения (хотя гемостаз может и по другим причинам включаться). Гомеостатическая функция заключается в том, что в крови есть резервы для поддержания гомеостаза, например, буферные системы крови препятствуют сильному изменению pH.
Состав циркулирующей крови. Кровь имеет две основные составляющие: плазму (жидкость) и форменные элементы (твёрдая часть). На долю плазмы приходится 55-60% от крови, доля воды от всей плазмы 90%, доля белков – 7%, доля прочей органики – 2%, доля минеральных веществ – 1%. Доля же форменных элементов от крови составляет 40-45%, среди них на долю эритроцитов приходится 96%, на долю лейкоцитов – 3%, на долю тромбоцитов – 1%.
Константы крови. Константа – это «постоянная», в случае с кровью константой мы называем диапазон нормальных значений того или иного фактора крови. Эти константы разделяют на жёсткие и пластичные. Жёсткие константы обычно имеют узкий диапазон, а отклонение от них на небольшие значения уже может приводить к последствиям для организма. К жёстким константам относятся: pH, порциальное напряжение кислорода и углекислого газа, осмотическое и онкотическое давление крови, ионный и белковый состав крови. Пластичные константы имеют часто более широкий диапазон, к последствиям для организма приводят только сильные отклонения от таких констант. К пластическим константам относятся: объём и вязкость циркулирующей крови, гематокрит и скорость оседания эритроцитов (СОЭ), количество форменных элементов и гемоглобина.
Некоторые константы мы должны разобрать подробно.
Гематокрит. Гематокрит – это доля форменных элементов от крови. В норме у женщин составляет 41-45%, у мужчин 44-48 %. Гематокрит во многом определяет вязкость крови, а также может указывать на скрытые кровотечения и является показателем уровня кровопотери (чем ниже гематокрит, тем хуже). Дело в том, что при кровотечениях организм компенсирует потерянный объём крови за счёт жидкости, но не за счёт форменных элементов (этот процесс включается гораздо позже и медленнее протекает), поэтому в крови доля форменных элементов будет уменьшаться.
Гематокрит по большей части определяется содержанием в крови эритроцитов, которое регулируется системой крови.
Физиологические изменения гематокрита происходят при адаптации к высокогорью – увеличивается кислородная ёмкость крови за счёт увеличения числа эритроцитов. Патологическое снижение гематокрита может быть связано с кровопотерей или некоторыми видами анемии. Патологическое увеличение гематокрита может быть связано с сильным обезвоживанием (теряется жидкость крови, а доля форменных элементов, соответственно, становится выше при неизменном их количестве).
Осмотическое давление крови. По сути это сила, с которой кровь притягивает в себя воду, обусловленная высоким содержанием в крови осмотически активных веществ (в основном неорганических ионов типа натрия, кальция, хлорида). В норме составляет примерно 7,3 атмосферы.
Осмотическое давление крови определяется концентрацией в ней осмотически активных ионов. В основном это давление регулируют почки, ибо они являются дирижёрами водно-солевого обмена.
Патологическое изменение осмотического давления крови связано с изменением концентрации в ней осмотически активных ионов, что происходит при потере или задержке ионов в организме, а также при потере или задержки воды в организме (если количество ионов неизменно, а вода теряется, то концентрация и осмотическое давление растёт). Это может происходить при патологиях почек, длительных рвоте или поносах, обильном потоотделении.
Онкотическое давление крови. Это сила, с которой белки плазмы крови притягивают воду в кровь, т.е. онкотическое давление подобно осмотическому, но вызывают его не осмотически активные ионы, а белки (в основном альбумины). В норме составляет 25 мм рт ст. Это давление важно для поддержания правильной микроциркуляции.
Онкотическое давление крови определяется содержанием в ней альбуминов, которые синтезируются печенью, так что основным регулятором онкотического давления крови является печень.
Количество альбуминов и, соответственно, онкотическое давление крови могут понижаться по довольно большому ряду причин: длительный дефицит незаменимых аминокислот в организме (в таком случае они изымаются из альбуминов), общее длительное голодание (альбумины разбираются до аминокислот, которые отправляются в глюконеогенез), острое воспаление различных органов и тканей (печень повышает продукцию альфа-глобулинов, но снижает продукцию альбуминов), различные патологии печени (сниженная функция печени выражается и в сниженной продукции альбуминов), кровотечения и плазморрагии (альбумины покидают сосудистое русло), некоторые патологии почек (при деструкции клубочков альбумины из крови проходят в нефрон, но механизмов для их реабсорбции нет, поэтому они покидают организм с мочой).
Отдельного внимания заслуживает такой вопрос, как pH крови.
Нормальные значения pH составляют 7,39-7,40, если ниже, то это ацидоз (закисление), если выше, то это алкалоз (защелачивание). При pH 7,35-7,38 наблюдается компенсированный ацидоз, при 7,34 и ниже – некомпенсированный. При pH 7,41-7,45 наблюдается компенсированный алкалоз, при 7,46 и ниже – некомпенсированный. Разница между компенсированным и некомпенсированным заключается в том, что при компенсированном отклонение pH под контролем и неопасно, а при некомпенсированном механизмы контроля pH истощены, а его значение чревато рядом патологических изменений в организме.
Ацидоз и алкалоз (некомпенсированные) крайне опасны для организма, так как вызывают нарушение кровообращения и вызывают гипоксии различных типов, механизмы которых вы подробно изучите в курсе патологической физиологии. Причины бывают разного характера: респираторные, метаболические, выделительные, экзогенные – всё это опять-таки на курсе патологической физиологии.
Поскольку ацидоз и алкалоз являются довольно опасными состояниями, а pH является жёсткой константой крови, в организме должны существовать соответственные защитные механизмы. Одними из главных таких механизмов служат буферные системы. Буферная система – это амфотерное вещество или комплекс двух гомологичных солей (в основе такой соли обычно лежит сильное основание и слабая кислота). Причиной ацидоза является увеличение концентрации протонов, а причиной алкалоза является увеличение концентрации гидроксид-иона. Основным же принципом работы любой буферной системы является связывание свободных протонов или гидроксид-ионов, что устраняет причину ацидоза/алкалоза.
Всего существует 4 типа буферов: карбонатный, фосфатный, белковый, гемоглобиновый.
Схема работы буферов изображена на рисунке ниже. Механизм работы карбонатного и фосфатного понятен из рисунка. Белковые же буферы работают за счёт амино- или карбоксильных групп в зависимости от заряда белка. Гемоглобиновые буферы работают несколько иначе, нежели белковые, ибо их буферная активность сопряжена с присоединение газов (гемоглобин присоединяет протон в комплексе с углекислым газом в связи с изменением конформации гемоглобина).
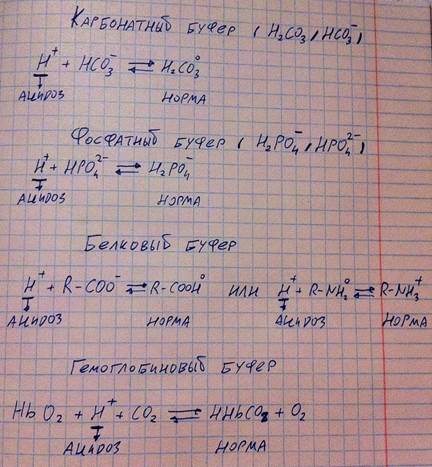
Во всех примерах я привёл случаи именно с ацидозом, так как наш организм гораздо чаще сталкивается именно с ним, поэтому и буферные системы в основном нацелены на борьбу с ацидозом.
 2020-10-10
2020-10-10 467
467








