ДД должна проводиться с системной склеродермией, дерматомиозитом, узелковым периартериитом, ревмокардитом, бактериальным эндокардитом, ревматоидным артритом, гемобластозами, лекарственной болезнью.
Осложнения:
• ХПН;
• перитонит;
• инфаркт органов;
• легочно-сердечная недостаточность;
• острая надпочечниковая недостаточность;
• цитопения
Тактика ведения больных:
Показания к госпитализации:
• Подозрения на системную красную волчанку
• Активный процесс
• Неэффективность проводимой терапии
Лечение непрерывное используются 3 группы препаратов:
• ГКС;
• НПВП;
• цитостатики.
Больным назначаются:
¾ глюкортикоиды (преднизолон 50–60 мг с последующим снижением на 2,5–5 мг в неделю) – в течение многих лет;
¾ и ммунодепрессанты (азатиоприн 100–150 мг, 6-меркаптопурин 150–200 мг, лейкеран 10–15 мг) – нескольких месяцев, затем поддерживающая доза 50—100 мг в течение многих месяцев, возможно развитие осложнений – лейкопения, тромбоцитопения, инфекционные осложнения (пневмония), диспептические явления. Возможно использование пульс-терапии: 1000 мг метил-преднизолона 3 дня подряд или 3 раза через день в 100 мл изотонического раствора натрия хлорида или по 500 мг за 2 раза с добавлением 5000 ЕД гепарина и супрастина; дополнение к обычной терапии гормонами;
¾ применяются препараты 4-аминохинолинового ряда (хлорохин, делагил, плаквенил) по 0,75 г с последующим снижением до 0,25 г – несколько лет;
¾ нестероидные противовоспалительные препараты (бутадион, индометацин и др.) – несколько лет;
¾ антикоагулянты (гепарин 10 000—20 000 ЕД под кожу живота) – несколько месяцев;
¾ антиагреганты (курантил 150–200 мг) – несколько месяцев;
¾ плазмаферез, гемосорбция – до 5–6 сеансов.
Диспансеризация. В течении всей жизни, осмотр 1 раз в квартал.
Прогноз. Прогноз заболевания неблагоприятный.
Профилактика:
Первичной профилактики нет, но если определен фактор, то профилактика переохлаждений, введение сывороток, вакцин, инсоляции, использование тепло и электропроцедур
Вторичнаяпрофилактика: элементы первичной + санация очагов хронической инфекции, лечение интеркурентное (нежелательная беременность и роды)
Склеродермия
Склеродермия – это системное заболевание соединительной ткани с появлением фиброзно – склеротических изменений кожи, опорно – двигательного аппарата и внутренних органов.
Этиология:
Не известна
Предрасполагающие факторы:
· воздействие химических веществ;
· длительная вибрация;
· охлаждения;
· стрессы;
· генетическая предрасположенность.
Женщины болеют в 7 раз чаще в 30-50 лет.
Клиника:
· похолодание и изменение кожных покровов;
· «маскообразность» лица с заостренным носом, кисетом вокруг рта, невозможность его полного открытия;
· глубокие радиарные складки на лбу;
· выпадение волос, бровей;
· уплотнение кожи на пальцах, и кистях с образованием контрактур;
· ломкость ногтей;
· на туловище участки уплотненной кожи с изменением окраски;
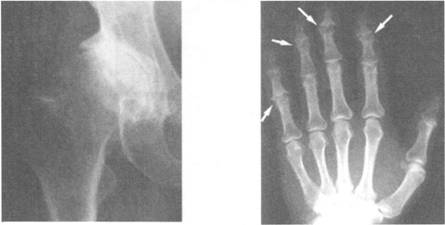
· поражение суставов, остеолиз ногтевых фаланг с укорочением пальцев рук и кольценозом мягких тканей.
Поражение желудочно – кишечного тракта
· эзофагит;
· опущение желудка;
· гастрит (ощущение полноты, частые рвоты);
· энтероколит;
· различные боли в животе;
· метеоризм;
· запоры;
· снижение массы тела.
Поражение сердечно – сосудистой системы:
· эндокардит (пороки);
· миокарди;
· перикардит;
Поражение дыхательной системы:
· диффузный пневмосклероз (разрастание соединительной ткани по легким);
· кашель.
Поражение мочевыделительной системы:
· при поражении почек «истинная склеродермическая почка»;
· стойкое повышение АД;
· ретинопатия;
· мочевой синдром ----- ХПН;
· длительный субфебрилитет;
· общая слабость;
· снижение массы тела;
· снижение работоспособности.
Дополнительное диагностическое исследование. Алгоритм обследования соответствует диагностической тактике при болезнях соединительной ткани.
Критериями для постановки диагноза являются кожные изменения в виде плотного отека, индурации и атрофии, синдром Рейно, остеолиз, кальциноз мягких тканей, суставно-мышечный синдром с развитием контрактур, базальный пневмонит, крупноочаговый кардиосклероз, поражение пищеварительного тракта, пищевода, истинная склеродермическая почка, гиперпигментация кожи, трофические нарушения, иммунные нарушения, появление антинуклеарных антител с повышением их титра.
При наличии четырех и более признаков диагноз считается достоверным.
Дифференциальная диагностика. Должна проводиться с системными болезнями соединительной ткани, ревматоидным артритом, инфекционным миокардитом, атеросклеротическим кардиосклерозом, пневмокониозом, саркоидозом, туберкулезом, хроническими пневмониями, раком пищевода.
ДМИ:
· ОАК – анемия, ускоренная СОЭ.
· ОАМ – при поражении почек – белок, эритроциты, цилиндры.
· БАК- снижение альбумина, повышение оксипролина – маркера кологена, ревмотоидный фактор.
· Ренген - остеопороз в области поражения костей.
Осложнения:
· хроническая почечная недостаточность;
· легочное сердце;
· дыхательная недостаточность;
· сердечная недостаточность;
· перитонит;
· желудочно – кишечные кровотечения.
Средняя продолжительность жизни 10-12 лет
Тактика ведения больных
Показания к госпитализации:
• прогрессирование заболевания;
• выраженный активный процесс;
• функциональные нарушения внутренних органов;
• осложнения;
• присоединение вторичной инфекции;
Лечение
Для лечения заболевания непрерывноиспользуются гормоны, иммунодепрессанты (малые иммунодеприсанты: унитиол 5%-5мл в/м 20 дней), препараты 4-аминохинолинового ряда, нестероидные противовоспалительные средства (вальторен, ибупрофен, митиндол, немисулид, мовалис), антикоагулянты, дезагреганты – как при других заболеваниях соединительной ткани, анаболические гормоны при кахексии сосудистые препараты (антагонисты Са, ингибиторы АПФ, производные никотиновой кислоты)..
Применяется физиотерапия: электрофорез с лидазой, ультразвук, парафиновые аппликации; массаж, лечебная физкультура, радоновые, сероводородные ванны при хроническом течении.
Профилактика
Первичнойпрофилактики нет.
Вторичная профилактика:
• коррекция лечебных мероприятий
• лечение беспрерывное
• профилактика обострений и осложнений
• санация очагов инфекции
• лечение интеркурентных заболеваний
• трудоустройство с ограничением физической нагрузки, переохлаждений, контакта с химическими средствами с вибрационной техникой.
Прогноз. При хроническом течении прогноз относительно благоприятный, со стабилизацией, при остром и подостром течении – неблагоприятный.
ЗАБОЛЕВАНИЯ СУСТАВОВ
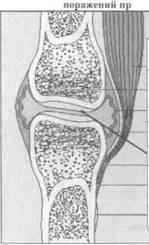
Остеоартроз – хроническое, дегенеративное заболевание суставов, в основе которого лежит дегенерация суставного хряща, с последующим изменением костных суставных поверхностей и развитием умеренно выраженного синовиита.
Различают ДОА: первичный и вторичный.
Болеет ДОА 10 - 20% обследованного населения. Частота нарастает с возрастом, женщины чаще болеют, после 60 лет мужчины и женщины болеют с одинаковой частотой.
Этиология не известна.
Факторы риска:
Внешние
· травмы и микротрамы суставов;
· функциональная перегрузка суставов (профессиональная, спортивная, бытовая);
· гипермобильность суставов;
· несбалансированное питание;
· интоксикации;
· профессиональные вредности;
· злоупотребление алкоголем;
· вирусные инфекции.
Внутренние:
· дефекты строения суставов.
Клиника
Жалобы:
· Боли в суставах:
¾ механического типа, возникающие при нагрузке на сустав, усиливаются к вечеру, затихают ночью.
¾ стартовые боли появляются при первых движениях в пораженных суставах, затем стихают и появляются вновь при длительной нагрузке.
¾ Иногда возникает «заклинивание суставов» - внезапное появление резкой боли в суставе при движении, обусловленной «суставной мышью» - ущемлением некротизированного хряща между суставными поверхностями. Боль исчезает при определенном движении, ведущему к удалению «мыши» с суставной поверхности.
¾ Возможна деформация сустава и ограничение подвижности. Стойкая деформация сустава обусловлена костными разрастаниями.
¾ Чаще поражается тазобедренный сустав (коксартроз) - наиболее частая и тяжелая форма ДОА. Пациент начинает прихрамывать на больную ногу, затем появляются боль в паховой области иррадиирующая, в колено и наступает хромата. Ограничивается ратация бедра кнутри и его отведение, а так же сгибание и разгибание. Со временем развивается атрофия мышц бедра и ягодицы, укорочение конечности, изменение походки, нарушение осанки, выраженная хромата. Если процесс двусторонний появляется утиная походка.
¾ Течение постоянно прогрессирующее.
ДМИ:
• OAK - без особенностей, при обострении повышается СОЭ до 20мм/ч.
• Rg сустава - линейный остеосклероз, сужение суставной щели.
• Исследование биоптата синовиальной оболочки и суставной жидкости - она мутная, с муциновым сгустком.
Лечение: Базисная терапия:
1. Разгрузка пораженного сустава, запрещается длительная ходьба, стояние, носить тяжести, спуски и подъемы на лестнице.
2. Рекомендации: пользоваться палками и костылями.
3. Снижение массы тела.
4. Улучшение метаболизма и микроциркуляции хряща:
ü хондропротекторы:
¾ румалон
¾ артрон в/м по 1 мл
¾ артепорон
¾ мукартрин 2мл
ü Метаболическая терапия:
¾ Рибоксин;
¾ АТФ;
¾ Фосфоден;
¾ Ка – фосфат;
¾ Ретоболил;
ü Улучшение микроциркуляции:
¾ курантил
¾ трентал
ФТЛ
4. Хирургическое лечение
В тех случаях, когда болевой синдром крайне выражен и (или) функция сустава резко ограничена и рентгенологически определяются значительные изменения в суставах должен быть рассмотрен вопрос о хирургическом лечении. Такие больные должны быть осмотрены хирургом-ортопедом. Артропластика может значительно повысить качество жизни. Показанием к полному протезированию суставов является: выраженный болевой синдром, резистентный к медикаментозной терапии; потеря подвижности в суставе; невозможность подняться более чем на 1 этаж из-за болей; невозможность стоять на месте более 20-30 минут из-за болей; постоянное нарушение сна из-за болей. У больных, которые не являются идеальными кандидатами для тотальной артропластики, часто помогает остеотомия. Обе операции требуют всесторонней программы реабилитации и сильной мотивации больного.
В целом, современный подход к лечению OA можно представить в виде пирамиды. Лечение препаратами, указанными в нижней части пирамиды, может быть дополнено препаратами, находящимися на более высоких ступенях. Лечение подбирается индивидуально в зависимости от локализации и тяжести суставного поражения, а также сопутствующих заболеваний
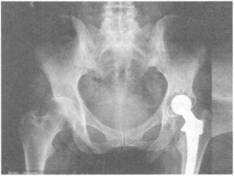
 Эндопротез тазобедренного сустава
Эндопротез тазобедренного сустава
|
|
|
|
|
|
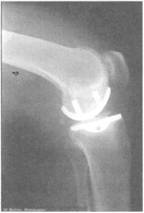
Протез коленного сустава
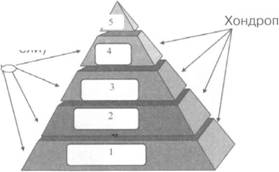 ПОДХОДЫ К ЛЕЧЕНИЮ ДOA
ПОДХОДЫ К ЛЕЧЕНИЮ ДOA
 2018-02-20
2018-02-20 281
281