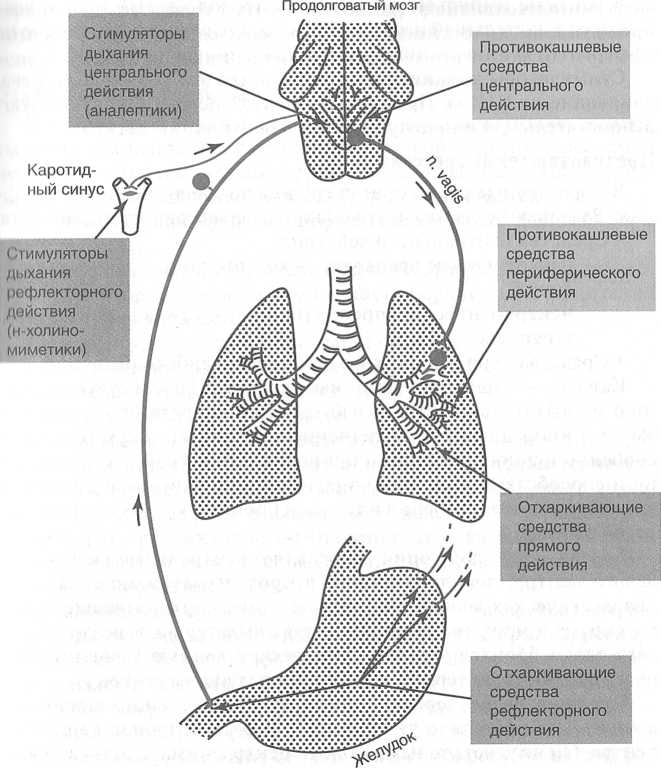
К этой группе относят стимуляторы дыхания, противокашлевые и отхаркивающие средства, средства, применяемые при бронхоспазмах, и средства, применяемые при легочной недостаточности (рис. 6). Стимуляторы дыхания
Стимуляторы дыхания — средства, применяемые при угнетении дыхания. По механизму действия их разделяют на три группы:
• центрального действия — бемегрид, кофеин, этимизол;
• рефлекторного действия — цититон, лобелина гидрохлорид;
• смешанного действия — кордиамин, углекислота.
348
|
|
| афферентные волокна холинергические волокна |
| Рис. 6. Основная направленность действия средств, влияющих на функции органов дыхания (Харкевич Д.А., 2013) |
| Лекарственные средства, регулирующие функции исполнительных органов и систем |
Стимуляторы дыхания прямого и смешанного действия непосредственно стимулируют дыхательный центр. Препараты смешанного действия (помимо перечисленных к ним относят и карбоген), кроме того, стимулируют хеморецепторы каротидных клубочков.
Механизм рефлекторно действующих стимуляторов дыхания — возбуждение Н-холинорецепторов синокаротидной зоны, откуда
афферентные импульсы поступают в продолговатый мозг и возбуждают дыхательный центр (см. разделы «Средства, влияющие на эфферентную иннервацию», «Средства, влияющие на ЦНС»),
| Частная фармакология |
Стимуляторы дыхания применяют редко (см. раздел «Средства, влияющие на ЦНС»). При гипоксических состояниях используют вспомогательную или искусственную вентиляцию легких.
Противокашлевые средства
Лекарственные средства этой группы подавляют кашлевой рефлекс. Различают средства центрального и периферического действия.
• Средства центрального действия:
- наркотические препараты — кодеин, этилморфина гидрохлорид;
- ненаркотические препараты — глауцина гидрохлорид, тусупрекс.
• Средства периферического действия — либексин.
Кашель — защитный механизм, который способствует удалению из дыхательных путей избыточного секрета бронхиальных желез и инородных тел. Облегчение мучительного сухого кашля, особенно ночного, не только приносит субъективное успокоение, но и способствует ослаблению раздражения слизистой оболочки, ее гиперемии и воспаления в трахее и бронхах, усиливающих кашлевой рефлекс.
Кодеин — алкалоид опия — подавляет центральные звенья кашлевого центра, локализованного в продолговатом мозгу. Слабое анальгетическое действие кодеина связано с его превращением в организме в морфин. Кодеин угнетает дыхательный центр, вызывает спазм бронхов, привыкание, лекарственную зависимость и обстипацию, характерные для опиоидных анальгетиков.
Глауцина гидрохлорид — препарат растительного происхождения — избирательно угнетает активность нейронов кашлевого центра. Он не угнетает дыхательный центр, снимает спазм гладких мышц бронхов, не задерживает отделение секрета из них, успокаивающе действует на ЦНС, не вызывает запоры. Его применяют при заболеваниях нижних и верхних дыхательных путей.
Побочные эффекты — снижение АД (блокада α-адренорецепторов), головокружение, тошнота.
Преимущественно периферическое действие проявляет синтетический препарат либексин. Он оказывает местноанестезирующее действие на слизистую оболочку дыхательных путей, противовоспалительное и бронхолитическое действие. На ЦНС он практически не действует, не угнетает дыхание, не вызывает привыкания. Либексин применяют как противокашлевое средство при катарах
Отхаркивающие средства
| мпмают внутрь в виде таблеток, не разжевывая (не рекомендуют 1нпользовать у больных с гипотензией). |
| Лекарственные средства, регулирующие функции исполнительных органов и систем |
Вещества этой группы облегчают удаление мокроты из органов чихания. Их используют при кашле с вязкой и трудноотделяемой мокротой. К отхаркивающим средствам относят вещества рефлекторного, прямого действия и муколитические средства.
Отхаркивающие средства рефлекторного типа действия при приеме внутрь:
• умеренно раздражают рецепторы слизистой оболочки желудка;
• рефлекторно повышают активность мерцательного эпителия дыхательных путей;
• стимулируют сокращения мышц бронхов;
• способствуют выведению мокроты;
• усиливают секрецию бронхиальных желез;
• уменьшают вязкость мокроты.
Отхаркивающие средства рефлекторного действия — препараты лекарственных растений: настои и экстракты травы термопсиса, отвар корня истода, препараты корня солодки, алтейного корня. Синтетическое вещество рефлекторного действия — терпингидрат.
Препараты рефлекторного типа действия показаны при остром бронхите для смягчения кашля. Они противопоказаны при гастритах, язвенной болезни желудка.
Отхаркивающие средства прямого действия — бикарбонат натрия, йодиды (калия йодид, натрия йодид). Бикарбонат натрия секретируестся слизистой оболочкой бронхов, подщелачивает секрет и вызывает разжижение мокроты. Йодиды раздражают слизистую бронхов, разжижают мокроту, оказывают противовоспалительное действие — препараты выбора при хроническом бронхите, бронхиальной астме.
Муколитики разжижают секрет, делают мокроту более жидкой и способствуют ее отделению. В качестве муколитиков применяют ацетилцистеин, бромгексин, амброксол. Они вызывают лизис белковых компонентов мокроты. В механизме муколитического действия бромгексина и амброксола важную роль играет усиление образования эндогенного сурфактанта — поверхностно-активного вещества, синтезирующегося в альвеолярных клетках и выстилающего внутреннюю поверхность легких, обеспечивающего стабилизацию альвеолярных клеток при дыхании. Бромгексин и амброксол оказывают слабое противокашлевое действие. Муколитики применяют при острых и хронических бронхитах, туберкулезе легких, острой и хронической пневмонии.
Побочные эффекты — аллергические реакции, диспептические расстройства. Амброксол — метаболит бромгексина, но гораздо более эффективен. В отличие от него амброксол не метаболизируется в печени, что позволяет применять его у больных с сопутствующими заболеваниями печени.
| Частная фармакология |
Средства, применяемые при бронхоспазме
Средства, применяемые при бронхоспазме, — препараты разных фармакологических групп, способные предупреждать и устранять спазм бронхов.
Бронхоспастическое состояние дыхательных путей в виде повышенного спазма бронхов наблюдают при хроническом бронхите, хронической пневмонии, эмфиземе легких, отравлениях М-холиномиметиками и антихолинэстеразными средствами. Кроме того, бронхоспазм вызывают некоторые фармакологические средства (β-ад рсноблокаторы, морфин и др.). В патогенезе бронхоспазма решающая роль принадлежит гистамину, лейкотриенам, аденозину и другим биологически активным веществам, высвобождающимся из тучных клеток с последующим развитием воспаления.
При бронхоспазме применяют группы препаратов.
• Средства, расширяющие бронхи, — бронхолитики:
- β2-адреномиметики (сальбутамол, фенотерол, изадрин), обладающие
- β2-адреномиметической активностью (адреналина гидрохлорид);
- М-холиноблокаторы — метацин, ипратропия бромид;
- спазмолитики миотропного действия — эуфиллин.
• Средства, обладающие бронхолитической и противовоспалительной активностью:
- средства, тормозящие высвобождение медиаторов аллергии и воспаления из тучных клеток (стабилизаторы мембран тучных клеток), — кромолин-натрий, кетотифен;
- глюкокортикостероиды:
v ингаляционные — беклометазона дипропионат;
v системного действия — гидрокортизон, триамцинолон, дексаметазон;
- ингибиторы лейкотриенов — блокаторы лейкотриеновых рецепторов — зафирлукаст.
Адреномиметик адреналин — бронхолитик, так как стимулирует β2-адренорецепторы. Его нежелательное кардиостимулирующее и гипертензивное действия связаны как с возбуждением β1- так и α-адренорецепторов.
Изадрин стимулирует не только β2-адренорецепторы, оказывая бронхолитическое действие, но и β1-адренорецепторы, влияя на сердце, действует кратковременно.
Препараты, преимущественно действующие на β2-адренорепторы (сальбутамол, фенотерол), благодаря отсутствию выраженной стимуляции β1-рецепторов, практически не вызывают серьезных осложнений со стороны сердечно-сосудистой системы. Их приме них обычно ингаляционно как для купирования, так и для про я филактики бронхоспазма. Основной их недостаток — кратковре мснность действия. Сальметерол — препарат пролонгированного Й действия, применяют 2 раза в сутки.
М-холиноблокаторы расширяют только крупные бропхи, так как в мелких бронхах отсутствуют холинорецепторы.! бронхолитическим действием обладают все атропиноподобные вещества, однако их систематическое применение в качестве бронхолитиков нерационально в связи с большим числом побочных эффектов: сухость во рту, сгущение секрета, затруднение два куации из бронхов, нарушение аккомодации. Ипратропия бромид при ингаляционном применении практически не всасывается в системный кровоток, и, следовательно, побочные эффекты для д него не характерны. Его применяют с профилактической целью у больных с хроническими обструктивными заболеваниями легких, при бронхиальной астме.
Спазмолитик миотропного действия — эуфиллин — по эффек гивности как бронхолитик сопоставим с β2-адреномиметиками.
У него небольшая широта терапевтического действия. Механизм его бронхолитического действия связывают с блокадой аденози новых рецепторов и угнетением фосфодиэстеразы гладких мышц бронхов, что приводит к снижению концентрации ионов кальция и расслаблению бронхов. Эуфиллин расслабляет и гладкие мышцы кровеносных сосудов, снижает давление в системе легочной артс рии, увеличивает почечный кровоток, оказывает диуретическое действие, тормозит агрегацию тромбоцитов. Его применяют при бронхиальной астме и бронхоспазме различной этиологии.
Стабилизатор мембран тучных клеток — кромолин-натрий блокирует фосфодиэстеразу, повышает количество ЦАМФ, умень шает выделение медиаторов из тучных клеток дыхательных путей.
Его применяют для профилактики бронхоспазма. Побочные эффекты — сухость, раздражение дыхательных путей, кашель.
Кетотифен уменьшает поступление ионов кальция в клетки, тормозит выделение гистамина и других медиаторов из тучных клеток, блокирует Н1 – гистаминовые рецепторы. Продолжительность действия — 10-12 ч. Его применяют для лечения бронхиальной астмы, аллергических бронхитов и других аллергических реакций немедленного типа. Он может оказывать седативное действие, противопоказан при беременности.
Средства, обладающие противовоспалительной и бронхолитической активностью, — глюкокортикоиды, блокируя фосфолипазу А2, уменьшают образование простагландинов, увеличивают количество ЦАМФ, уменьшают синтез медиаторов воспаления, стимулируют синтез сурфактанта, подавляя воспаление. Глюкокортикоиды применяют в виде аэрозолей (беклометазона дипропионат) и принимают внутрь для системного действия (дексаметазон, триамцино- лон). Побочные эффекты беклометазона дипропионата — сухость во рту и кашель (раздражающее действие), кандидоз полости рта. При длительном применении триамцинолона наряду с другими системными побочными эффектами возможна атрофия мышечной ткани.
| Частная фармакология |
В последнее время для профилактики приступов бронхиальной астмы применяют блокаторы лейкотриеновых рецепторов — зафирлукаст. Доказано, что лейкотриены вызывают бронхоспазм и повышают секрецию слизи.
Средства, применяемые при легочной недостаточности, отеке легких
Одна из причин легочной недостаточности — отек легких, который возникает при заболеваниях сердечно-сосудистой системы, инфекционных заболеваниях, заболеваниях печени, почек.
При отеке легких наряду с оксигенотерапией, пеногасителями (спирт этиловый), применяют мочегонные средства (фуросемид), ганглиоблокаторы и вазодилататоры с преимущественно венодилатирующим действием (при высоком АД), наркотические анальгетики, кардиотонические средства, глюкокортикоиды.
При отеке легких в просвете альвеол образуется пена и возникает гипоксия, поэтому больным рекомендуют применение пеногасителей (спирт этиловый при ингаляционном введении снижает поверхностное натяжение пузырьков пены и переводит ее в жидкость, занимающую небольшой объем). Однако спирт этиловый раздражает дыхательные пути.
При отеке легких применяют активные и быстро действующие мочегонные (фуросемид), снижающие объем циркулирующей крови.
При высоком АД применяют ганглиоблокирующие средства (бензогексоний, пентамин), вазодилататоры (натрия нитропруссид), приводя к нормализации общей гемодинамики, снижению давления в малом круге кровообращения.
Наркотические анальгетики (морфин, фентанил) расширяют вены и артерии и уменьшают венозный возврат к сердцу, чем и обусловлено снижение давления в малом круге кровообращения и уменьшение одышки.
Кроме того, при сердечной недостаточности для устранения отека легких применяют сердечные глюкозиды (строфантин, дигоксин). Показано использование глюкокортикоидов.
СРЕДСТВА, ВЛИЯЮЩИЕ НА ФУНКЦИИ ОРГАНОВ ПИЩЕВАРЕНИЯ
Жизнь организма возможна лишь при постоянном поступло нии в организм пищевых веществ. В их химических превращениях важную роль играет секреция пищеварительных желез, а сокраще ппс гладких мышц стенок пищеварительного тракта обеспечивает перемещение и продвижение пищевых веществ по ЖКТ. Поэтому при заболеваниях применяют лекарственные вещества, влияющие на его секреторную и моторную функции.
Средства, повышающие аппетит
Аппетит контролируется центром голода и центром насыщения, расположенным в гипоталамусе. Аппетит зависит от функционал в пого состояния лимбической системы и коры головного мозга.
Аппетит и секрецию желудочного сока повышают горькие пастой, настойки или отвары растений: лист подорожника, кореш, одуванчика, трава золототысячника, трава полыни. Они раздража ют вкусовые рецепторы полости рта, вызывая усиление секреции желудочного сока, повышение аппетита и улучшение перевари вания пищи. Больные с пониженным аппетитом, после тяжелых операций, при истощении принимают их за 15 мин до еды.
К этой группе лекарственных средств относится и инсулин, который, снижая содержание глюкозы в крови, вызывает чувство голода. Глюкоза возбуждает центр насыщения, угнетая центр голо да. Аппетит стимулируют и психотропные средства (аминазин, ами триптилин), анаболические стероиды.
Средства, применяемые при нарушениях функции желез желудка
Секреция желез желудка находится под контролем блужда ющего нерва, гормонов ЖКТ и других эндогенных веществ. Так, повышение тонуса блуждающего нерва, высвобождение гастрипа и гистамина усиливает секреторную активность желудка.
При недостаточности функции желез желудка применяют веще ства, стимулирующие их секрецию и/или средства заместитель!ю го лечения. Гистамин, стимулируя гистаминовые Н2-рецепторы желудка, значительно повышает секрецию желудочного сока и его кислотность. Гастрин во много раз превосходит гистамин и действует избирательно на железы желудка. Препараты гастрин и пен-
тагастрин используют с диагностической целью. При уменьшении секреции соляной кислоты применяют и горечи. Такой же рефлекторный механизм сокогонного действия имеют углекислые минеральные воды. Для рефлекторного возбуждения пищевого центра принимают разведенную соляную кислоту — по 20—40 капель с водой во время еды. Помимо рефлекторного действия, она отчасти играет заместительную роль. В качестве заместительного лечения принимают желудочный сок — по 1 столовой ложке с ¼стакана воды во время еды, и пепсин.
| Частная фармакология |
Некоторые заболевания — язвенная болезнь желудка, гиперацидный гастрит — сопровождаются повышенной секрецией желудочного сока, которая приводит к повреждению стенки желудка. В результате протеолитического действия сока возникает пептическая язва, появляется боль и спазм мышц желудка. При этом применяют средства, понижающие секрецию желез желудка и избыточную кислотность, — антациды.
Основные лекарственные средства, угнетающие секрецию соляной кислоты:
• блокаторы гистаминовых Н2-рецепторов — ранитидин, фамотидин;
• ингибиторы Н+К+-АТФазы — блокаторы протонного насоса — омепразол, лансопразол;
• М-холиноблокаторы: неселективные М-холинобдокаторы — атропин, платифиллин; селективные М1-холиноблокаторы — пирензипин.
Блокаторы гистаминовых блокаторов Н2-рецепторов — конкурентные антагонисты гистамина — ингибируют секрецию соляной кислоты, вызываемую гистамином. В меньшей степени угнетают секрецию пепсиногена. Объем желудочного сока уменьшается. Большинство блокаторов гистаминовых Н2-рецепторов обладают низкой липофильностью и поэтому в ЦНС проникают плохо.
Показания к применению Н2-гистаминовых блокаторов: язвенная болезнь желудка и двенадцатиперстной кишки; гиперацидный гастрит, дуоденит и другие заболевания с избыточной секрецией соляной кислоты. Препараты оказывают выраженное симптоматическое действие и быстро купируют боли, диспептические расстройства.
В качестве Н2-гистаминоблокаторов применяют препараты второго (ранитидин) и третьего поколений (фамотидин, низатидин). Препарат первого поколения (циметидин) практически не используют, так как при лечении препаратами первого поколения часто возникают побочные эффекты.
Ранитидин действует продолжительно, его принимают 2 раза в день. Он практически не вызывает побочных эффектов, возмож-
пи головная боль, утомляемость, диарея или запор. Фамотидин активнее ранитидина, действует более продолжительно, принимают I раз в день. Препарат хорошо переносится больными, однако может вызывать головную боль, головокружение.
| Лекарственные средства, регулирующие функции исполнительных органов и систем |
В последнее время показано, что на кислотообразующую функ- цию желудка эффективнее Н2-гистаминоблокаторов действуют ингибиторы Н+К+-АТФазы. В частности, омепразол необратимо б.локирует протонную помпу (Н+К+-АТФазу) париетальных клеток желудка. Он эффективно подавляет секрецию соляной кислоты, снижает общий объем желудочной секреции и угнетает выделение пспсиногена. Кроме того, омепразол проявляет гастропротектор- 11 у ю активность: повышает устойчивость клеток слизистой оболоч- к и желудка к повреждению. Наиболее частые побочные эффекты при длительном его применении — головная боль, головокружение, сухость во рту, тошнота, диарея, запор.
М-холиноблокаторы, особенно неселективные, применяют редко в связи с их частыми побочными эффектами. Наиболее широко используют селективный блокатор М1-рецепторов (подтип мускариновых рецепторов, расположенных на обкладочных клетках желудка) — пирензепин, который угнетает секрецию соляной кислоты. Кроме того, он оказывает гастропротекторное действие. Через ГЭБ и плаценту пирензепин не проходит. Препарат лишен побочных эффектов, типичных для холиноблокаторов.
Антацидные средства
Антациды — слабые щелочи, которые непосредственно связывают и нейтрализуют соляную кислоту желудочного сока. По способности всасываться антациды делят на всасывающиеся (натрия гидрокарбонат, кальция карбонат) и невсасывающиеся антацидные средства (магния окись, магния трисиликат, алюминия гидроокись).
Натрия гидрокарбонат хорошо растворяется, быстро распределяется в содержимом желудка, действуя быстро, купируя изжогу и боль. Однако при нейтрализации соляной кислоты в полости желудка образуется углекислый газ, который приводит к вторичному повышению желудочной секреции. Натрия гидрокарбонат оказывает системное действие: всасываясь, увеличивает щелочной резерв плазмы.
Кальция карбонат тоже способствует образованию углекислого газа, плохо всасывается и не оказывает системного действия. Однако в больших дозах может вызвать гиперкальциемию и системный алкалоз.
Магния окись нейтрализует соляную кислоту желудочного сока без образования углекислого газа; эффективнее натрия гидрокар
боната в 3—4 раза. Ее принимают за 15 мин до еды и после еды, и во время изжоги. Системного действия она не оказывает, вызывает послабляющий эффект.
| Частная фармакология |
Магния триксиликат и алюминия гидроокись образуют в желудке гели и покрывают язвы, защищая их от кислоты и раздражающего действия пищи, — обволакивающее действие. Препараты проявляют и адсорбирующие свойства.
Алюминия гидроокись вызывает запор. Длительный ее прием нарушает всасывание фосфатов в кишечнике, приводя к остеопорозу.
Алмагель — комплексный препарат (гидроокись алюминия, окись магния, сорбитол), применяемый не только в качестве антацида и адсорбента, но и желчегонного средства.
Маалокс — комбинированный высокоэффективный препарат (гидроокись магния, алюминия гидроокись) — тоже нейтрализует свободную соляную кислоту, не вызывая вторичную гиперсекрецию; оказывает адсорбирующее и обволакивающее действие.
Гастропротекторы
К этой группе относят средства разного химического строения и с разным механизмом действия. Они защищают клетки слизистой оболочки от агрессивных действий (цитозащитный эффект), увеличивают секрецию защитной слизи и микроциркуляцию в слизистой оболочке.
• Средства, обеспечивающие механическую защиту слизистой оболочки желудка, — сукральфат, висмута трикалия цитрат.
• Средства, повышающие защитную функцию слизистой оболочки желудка, — мизопростол.
Сукральфат образует клейкое вещество, которое интенсивно покрывает язвенную поверхность, избирательно связываясь с некротизированными тканями, и действует как барьер для кислоты, пепсина и желчи. Он практически не всасывается; при его применении возможны запоры.
Препараты висмута, растворяясь в желудочном соке, образуют коллоидный раствор, который реагирует с продуктами распада тканей в язве, образуя прочную пленку и защищая язвенную поверхность от действия соляной кислоты и пепсина. Кроме того, препараты действуют бактерицидно на Неlicobacter pylori— микроорганизм, с активностью которого связано развитие язвенной болезни. Препараты висмута хорошо переносятся больными.
Сукральфат и препараты висмута образуют невсасывающиеся комплексы с тетрациклином, антацидами, молоком, которые следует принимать не ранее 30-40 мин после приема сукральфата и препаратов висмута.
| Лекарственные средства, регулирующие функции исполнительных органов и систем |
Защитную функцию слизистой оболочки желудка повышает мизопростол — препарат простагландинов — тканевых физиологических регуляторов, которые образуются во многих тканях. Мри язвенной болезни желудка, гастрите слизистая оболочка всегда раздражена, повреждены клетки, существует воспаление и подавлена продукция простагландинов. Мизопростол проявляет пи го протекторное действие и угнетает желудочную секрецию. Его побочные эффекты — боли в животе, тошнота, рвота, понос, провокация маточных кровотечений при месячных, аборты. Вследствие стимулирующего влияния на матку он противопоказан женщинам детородного возраста.
Рвотные и противорвотные средства
Рвота играет защитную роль, она может быть вызвана импульсами со слизистой желудка, кишечника, других полых органов в результате раздражения слизистой оболочки, растяжения органа. Появление рвоты связано с возбуждением рвотного центра, расположенного в продолговатом мозге. Решающая роль в возникновении рвоты принадлежит возбуждению D2-дофаминовых рецепторов (хeморецепторов) клеток триггер-зоны (пусковой) рвотного центра. В качестве рвотного средства используют наиболее сильный и специфический стимулятор этих рецепторов — апоморфин, который применяют как при острых отравлениях различными веществами, так и после употребления недоброкачественной пищи. Кроме того, апоморфин применяют при лечении алкоголизма для выработки отрицательного условного рефлекса на этиловый спирт. Апоморфин противопоказан при ожогах желудка крепкими кислотами и щелочами, при язвенной болезни желудка и двенадцатиперстной кишки.
Периферическое рвотное действие оказывают меди сульфат и цинка сульфат, раздражающие слизистую оболочку желудка.
Рвотные средства имеют ограниченное применение.
Значительно чаще в медицинской практике применяют противорвотные средства.
• Блокаторы дофаминовых рецепторов — метоклопрамид, тиэ-
тилперазин.
• Блокаторы серотониновых рецепторов — ондансетрон.
• Блокаторы гистаминовых Н1-рецепторов — димедрол (дифен-
гидрамин).
• Блокаторы М-холинорецепторов — скополамин.
Метоклопрамид (церукал) блокирует D2-рецепторы триггер-зоны
рвотного центра, высоко активен, действует избирательно в отличие от производных фенотиазина — аминазина, не вызывает общей заторможенности. Применяют его при тошноте и рвоте, связанной
с раздражением слизистой оболочки ЖКТ, при язвенной болезни, гастрите, при лучевой болезни. При укачивании он неэффективен.
| Частная фармакология |
Побочные эффекты — сонливость, шум в ушах, сухость во рту. В больших дозах он вызывает явления паркинсонизма; противопоказан при беременности.
Наиболее активный противорвотный препарат — тиэтилперазин (торекан) — производное фенотиазина, который блокирует не только D2-дофаминовые рецепторы хеморецепторной зоны, но и непосредственно рвотный центр. Больными он переносится хорошо, но при длительном применении возможен паркинсонизм.
Выраженной противорвотной активностью обладают и другие производные фенотиазина (этаперазин) и бутирофенона (галоперидол). Эти препараты наиболее эффективны при рвоте, вызванной сердечными гликозидами (интоксикация напрестянкой), апоморфином и др.
Блокатор серотониновых рецепторов — ондансетрон — применяют при рвоте, связанной с химиотерапией злокачественных опухолей, в послеоперационном периоде и при неэффективности других противорвотных препаратов. Отличие от метоклопрамида — не блокирует дофаминовые рецепторы и поэтому не вызывает нарушений со стороны экстрапирамидной системы. Хорошо переносится больными.
При укачивании (морской, воздушной болезни) и других состояниях, связанных с возбуждением вестибулярного аппарата, в возникновении рвоты участвуют Н^гистаминорецепторы и М-холинорецепторы. В этой связи людям с повышенной возбудимостью вестибулярного аппарата рекомендуют принимать ско- поламин (таблетки «Аэрон») с центральным и периферическим М-холиноблокирующим действием. Препарат противопоказан при глаукоме. При его употреблении возможны сухость во рту и горле. При укачивании эффективны и антигистаминные средства (димедрол, дипразин), обладающие седативным и холиноблокирующим свойствами. М-холиноблокаторы и Н^гистаминоблокаторы, возможно, оказывают прямое влияние на центр рвоты.
Средства, влияющие на двигательную функцию кишечника
Лекарственные средства, влияющие на двигательную функцию кишечника, разделяют на средства, угнетающие двигательную функцию кишечника, и препараты, усиливающие ее. Тонус и перистальтика ЖКТ ослабляются при уменьшении активности парасимпатического отдела вегетативной нервной системы, поэтому для устранения спастических состояний кишечника применяют М-холиноблокаторы (группа атропина) и ганглиоблокаторы
бензогексоний); спазмолитики миотропного действия (папаверин,но-шпа).
| Лекарственные средства, регулирующие функции исполнительных органов и систем |
При повышенной двигательной активности кишечника (диарея) применяют лоперамид — препарат, стимулирующий в кишечнике опиоидные рецепторы, приводя к торможению секреции, стимуляции всасывания в тонком кишечнике и угнетению двигательной функции кишечника.
11ри сниженном тонусе мышц кишечника (атонии и гипотонии) применяют средства с холиномиметической активностью (ацеклидин, прозерин); применяют и домперидон (мотилиум), который помимо противорвотного действия стимулирует моторику ЖКТ, не оказывая влияния на желудочную секрецию.
К лекарственным средствам, усиливающим двигательную активность кишечника, относят и слабительные средства.
Слабительные средства — вещества разного химического строения, характерное свойство которых — способность усиливать двигательную функцию кишечника. Слабительные средства применяют при хронических запорах, при отравлениях для быстрого удаления яда из кишечника, перед операцией, при лечении кишечных гельминтозов вместе с противоглистными препаратами.
По локализации действия препараты этой группы делят на слабительные, действующие на протяжении всего кишечника (солевые слабительные, касторовое масло), и слабительные, действующие в основном на толстую кишку, — препараты, содержащие антрагли- козиды, синтетические средства.
Солевые слабительные — сульфаты магния и натрия. Механизм действия солевых слабительных основан на плохом их всасывании в кишечнике, повышении в нем осмотического давления, задержке всасывания воды. В результате содержимое кишечника разжижается и увеличивается в объеме, приводя к механическому раздражению стенок кишечника и усилению перистальтики. Слабительный эффект наступает через 4—6 ч. Солевые слабительные запивают I —2 стаканами воды, что ускоряет наступление эффекта. Они особен но показаны при отравлении и при остром запоре.
На протяжении всего кишечника действует и масло касторовое. В двенадцатиперстной кишке под влиянием липазы из масла касторового образуется рициноловая кислота, которая раздражает слизистую оболочку кишечника — непосредственная причина усиления его перистальтики. Эффект проявляется через 2—6 ч. Применяют масло касторовое при остром запоре. Противопоказано его использование при отравлении жирорастворимыми веществами.
Слабительные средства, действующие преимущественно на двигательную активность толстой кишки, — препараты растений,
содержащих антрагликозиды, которые расщепляются в толстом кишечнике и стимулируют его хеморецепторы, вызывая опорожнение; слабительный эффект наступает через 8—12 ч. Их используют при хронических запорах.
| Частная фармакология |
Препараты растительного происхождения, содержащие антрагликозиды, — препараты коры крушины, корня ревеня, листьев сенны. При хронических запорах применяют и синтетические слабительные средства — фенолфталеин и изафенин. Всасываясь в тонком кишечнике, они далее секретируются в толстый кишечник, где оказывают действие на хеморецепторы слизистой оболочки. При длительном применении слабительных средств к ним развивается привыкание. Необходимо чередовать слабительные средства с разным механизмом действия.
Средство, размягчающее содержимое толстой кишки, — синтетическое средство лактулоза, которое расщепляется микроорганизмами толстого кишечника с образованием веществ, повышающих осмотическое давление. Слабительное действие оказывают и масло вазелиновое (мягчительное средство) и суппозитории ректальные с глицерином.
Средства, влияющие на секреторную активность поджелудочной железы
Нарушения внесекреторной функции поджелудочной железы оказывают значительное влияние на процессы пищеварения, так как она играет ключевую роль в переваривании белковых, углеводных и жировых компонентов пищи.
При недостаточности функции поджелудочной железы с заместительной целью применяют панкреатин (порошок из высушенных поджелудочных желез убойного скота), креон (микрогранули- рованный панкреатин), содержащие преимущественно трипсин и амилазу. Показания к их применению — хронический панкреатит, нарушения пищеварения, связанные с заболеваниями печени и поджелудочной железы.
Средство, угнетающее секрецию поджелудочной железы (используют при остром панкреатите), — контрикал, который получают из поджелудочной железы крупного рогатого скота; обладает способностью подавлять активность трипсина и других ферментов. При остром панкреатите применяют и М-холиноблокаторы.
Г епатопротекторы
Гепатопротекторные лекарственные средства повышают резистентность тканей печени к различным неблагоприятным воздействиям, уменьшают повреждение и деструкцию клеток паренхимы.
Гепатопротекторы применяют при остром и хроническом гепатите, дистрофии и циррозе печени, токсических поражениях печени.
Лсгалон — растительное флавоноидное вещество, полученное из инодов расторопши пятнистой. Механизм действия связан с мем ирзпостабилизирующим эффектом, антиоксидантными свойства ми (подавление ферментов, окисляющих жирные кислоты мембран и повреждающих их) и влиянием на белковый обмен.
Гепатопротекторной активностью обладает и кислота липоспяи Она участвует в регуляции липидного и углеводного обмена, уси нивает обезвреживающую функцию печени, оказывает антиокси наптное действие.
Гепатопротекторный эффект отмечен и у комплексного препа раза эссенциале, который содержит фосфолипиды и группу витаминов В.
Желчегонные средства
Желчегонные средства повышают секрецию желчи и/или способствуют ее выделению в двенадцатиперстную кишку.
Желчегонные средства делят на две группы:
• средства, стимулирующие образование желчи, — холесекретики;
• средства, способствующие выведению желчи, — холекипез ики
Средства первой группы усиливают образование желчи геплзо
цитами и поступление ее в желчный пузырь — аллохол, холензим, содержащие желчные кислоты, которые, всасываясь в кровь, сти мулируют желчеобразовательную функцию гепатоцитов.
Широко используют в клинической практике средства, полу чаемые из лекарственных растений. Холесекреторным дейсз ви ем обладают препараты бессмертника, кукурузных рылец, пижмы. Холесекретики растительного происхождения содержат эфирные масла, флавоноиды — биологически активные вещества способные нормализовать проницаемость капилляров. Они повышают секре цию желчи, уменьшают ее вязкость (бессмертник, куку ру н п.п- рыльца), оказывают противомикробное и противовоспалителіл кн- действия (пижма, шиповник, бессмертник).
Синтетический холесекретик — оксафенамид (осалмид) увеличивает образование желчи, уменьшает ее вязкость, оказы ваез спазмолитическое действие.
Средства, способствующие выведению желчи, — магния сульфат, сорбит — вызывают сокращение желчного пузыря и расслабло ние сфинктера с выбросом пузырной желчи.
Для ослабления спазма желчевыводящих путей используют М-холиноблокаторы, миотропные спазмолитики (папаверин, но-шпа).
Показания к применению желчегонных средств — острый и хронический холецистит, хронический гепатит. Желчегонные средства противопоказаны при механическом нарушении оттока желчи (обтурационная желтуха), остром гепатите.
| Частная фармакология |
СРЕДСТВА, ДЕЙСТВУЮЩИЕ НА СЕРДЕЧНО-СОСУДИСТУЮ СИСТЕМУ
Кардиотонические средства, применяемые при сердечной недостаточности
Сердечная недостаточность — наиболее частое и грозное осложнение заболеваний сердечно-сосудистой системы и других органов. При сердечной недостаточности нарушена сократительная функция миокарда и снижен сердечный выброс, что приводит к ухудшению кровоснабжения органов и тканей. Сердце не способно перекачивать достаточное количество крови для обеспечения потребности тканей в кислороде, поэтому нарушаются условия для их нормальной функции.
Различают сердечную недостаточность:
• острую — тяжелое нарушение кровообращения, осложненное отеком легких; возникает быстро, иногда в течение нескольких минут, требует экстренного медикаментозного вмешательства;
• хроническую — развивается медленно в течение месяцев и лет.
Кардиотонические средства повышают сократимость миокарда
(силу сокращений сердца) без увеличения его потребности в кислороде; их применяют при сердечной недостаточности.
Кардиотонические средства подразделяют на сердечные гликозиды (СГ) и кардиотонические средства негликозидной структуры.
Сердечные гликозиды — старые кардиотонические средства, которые применяют уже в течение многих лет для лечения сердечной недостаточности.
Сердечные гликозиды — сложные безазотистые лекарственные вещества растительного происхождения, по химической структуре относящиеся к гликозидам с избирательным кардиотоническим действием. Их применяют при различных видах сердечной недостаточности.
Лекарственные растения, содержащие СГ, были известны древним египтянам 3000 лет назад, однако их использовали непостоянно и с переменным успехом до XVIII в. В 1875 г. из листьев растения выделен индивидуальный гликозид — дигитоксин, в дальнейшем широко применявшийся как лекарственное средство. Затем из других видов наперстянки выделены другие СГ. Большая роль в изуче-
пии СГ принадлежит русским ученым Е.В. Пеликану (открыл кар- 11 ютоническое действие строфантина), С.П. Боткину (внедрил СГ н клиническую практику). К настоящему времени описано более 100 природных кардиоактивных соединений, но широко используют лишь некоторые.
| Лекарственные средства, регулирующие функции исполнительных органов и систем |
Сердечные гликозиды — сложные органические вещества типа чфиров, расщепляющиеся при гидролизе на сахаристую часть (гайкой) и несахаристую (агликон). Агликон обеспечивает специфическое кардиотоническое действие, остатки сахаров (гликон) — фармакокинетику.
В настоящее время используют относительно ограниченное число СГ, в основном индивидуальные СГ и их полусинтетические производные (табл. 3).
| Таблица 3. Растения и препараты, содержащие сердечные гликозиды (Харкевич Д.А., 2013)
| |||||||||||||||||
Полусинтетические препараты — медилазид (β-метилдигоксин), строфантидина ацетат.
Группы препаратов сердечных гликозидов:
• полярные — строфантин, коргликон;
• относительно полярные — дигоксин, целанид;
• неполярные — дигитоксин.
Неполярный сердечный гликозид — дигитоксин — хорошо всасывается в ЖКТ при приеме внутрь после еды. Эффект наступает медленно, полное выведение — через 2—3 нед и более. Дигитоксин — наиболее продолжительно действующий препарат. Значительное его количество поступает в печень и выделяется с желчью; практически полностью метаболизируются печенью; обладает значительным кумулятивным свойством. Препарат применяют только при хронической сердечной недостаточности.
Относительно полярный сердечный гликозид — дигоксин — в настоящее время основной препарат, применяемый в клинической
практике. Он растворяется и в воде, и в липидах; его вводят внутривенно и принимают внутрь. Дигоксин всасывается в ЖКТ очень хорошо; эффект наступает быстрее, чем при приеме дигитоксина. Он частично метаболизируется в печени, выводится почками и с желчью; может кумулировать. Его применяют как при острой, так и при хронической сердечной недостаточности.
| Частная фармакология |
Полярные сердечные гликозиды — строфантин, коргликон — не растворяются в жирах, хорошо растворяются в воде; в ЖКТ всасываются плохо. Их вводят внутривенно медленно в 5% растворе глюкозы или в физиологическом растворе; при других путях введения они оказывают раздражающее действие (боли, абсцессы). Эффект наступает быстро — через 30—90 мин. Они практически не метаболизируются; выводятся в основном почками в неизмененном виде в течение 1—3 дней; практически не кумулируют. Коргликон близок по действию к строфантину; применяют в основном при острой сердечной недостаточности.
Основные действия сердечных гликозидов
Кардиотоническое действие состоит из систолического и диастолического действия.
Систолическое действие (положительное инотропное действие) — увеличение силы и скорости сокращения сердца, т.е. систола становится мощной и короткой, без повышения потребности миокарда в кислороде и энергии (экономное ее использование). Механизм систолического действия — увеличение внутриклеточного содержания ионов кальция в кардиомиоцитах, который повышает их сократительную активность. Угнетая Nа-К-АТФазу в миокарде, они нарушают этим возврат ионов калия в клетку, что может привести к гипокалигистии, наблюдаемой при приеме токсических доз.
Диастолическое действие (отрицательное хронотропное действие) — диастола становится длиннее, что в основном связано с отрицательным дромотропным действием (угнетение проводимости). В токсических дозах может возникнуть предсердно-желудочковый блок. Положительное батмотропное действие — повышение возбудимости в малых дозах, и угнетение — в больших. В терапевтических дозах СГ практически не действуют на автоматизм сердца. В больших дозах (при передозировке) автоматизм повышается, что может привести к появлению эктопических очагов. Возникают аритмии (экстрасистолия).
Влияние на гемодинамику — увеличение ударного и минутного объема крови, скорости кровотока улучшает кровоснабжение и оксигенацию всех органов и тканей. Объем циркулирующей крови снижается, венозное давление падает, уменьшается венозный застой (присасывающее действие грудной клетки). Артериальное давление нормализуется. Общее периферическое сопротивление
сосудов уменьшается. СГ на сосуды действуют не однозначно: сосуд 1.1 кожи расширяются — увеличивается теплоотдача; сосуды мозга тоже расширяются — улучшается функция ЦНС, исчезает бессонница. На коронарные сосуды препараты ландыша и строфантин в гсрапевтических дозах не влияют. Гликозиды наперстянки в терапевтических дозах несколько суживают коронарные сосуды (особенно дигитоксин), что необходимо учитывать при их применении у больных с инфарктом миокарда, ИБС. Сердечные гликозиды увеличивают диурез, уменьшаются отеки.
| Лекарственные средства, регулирующие функции исполнительных органов и систем |
Показания к применению СГ — острая и хроническая сердечная недостаточность; патологические состояния, вызывающие ее, сердечные тахиаритмии. СГ, в основном дигоксин, используют при сердечной недостаточности, обусловленной нарушением сократимости миокарда.
Противопоказания — неполный предсердно-желудочковый блок, выраженная брадикардия, острый инфекционный миокардит, стенокардия, осторожно — с препаратами кальция и при гипо- калиемии.
При лечении СГ наиболее часто используют два вида дигитализации (насыщения сердечными гликозидами): быструю, при которой насыщающую дозу гликозида применяют в течение 1 сут, а затем переходят на поддерживающие дозы, и медленную в течение 3—7 дней. При быстрой дигитализации велика вероятность интоксикации, поэтому ее следует проводить в стационаре.
Факторы, способствующие интоксикации СГ:
• нарушение обмена калия, дефицит которого появляется при применении СГ и при сердечной недостаточности; снижение уровня внутриклеточного калия сопровождается повышением чувствительности к СГ;
• дефицит магния в организме приводит к снижению порога чувствительности к токсическому действию СГ; гипомагниемия, как правило, сочетается с гипокалиемией и тоже развивается при сердечной недостаточности;
• гиперкальциемия повышает чувствительность миокарда к СГ;
• нарушение функции почек снижает элиминацию СГ;
• сопутствующие печеночная недостаточность и гипокалиемия вызывают повышение чувствительности миокарда к гликозидам.
Признаки интоксикации СГ условно делят на кардиальные и внекардиальные.
• Кардиальные: нарушение ритма (брадикардия, экстрасистолы — внеочередные сокращения), возобновление сердечной и появление признаков коронарной недостаточности.
• Внекардиальные:
- диспепсические расстройства — потеря аппетита, тошнота, рвота, диарея, боли в животе (влияние на рвотный центр и раздражающее действие на слизистую ЖКТ);
| Частная фармакология |
- уменьшение диуреза;
- неврологические — возбуждение ЦНС вплоть до бреда, галлюцинаций;
- нарушения зрения, в том числе цветового восприятия (окрашивание предметов в желто-зеленый цвет) за счет токсического действия на зрительный нерв и др.
Помощь при интоксикации СГ
• Отмена препарата.
• Применение препаратов, уменьшающих всасывание СГ в ЖКТ, — танин, вазелиновое масло, холестирамин.
• Применение средств, связывающих СГ, циркулирующих в крови, — унитиол (донатор сульфгидрильных групп, связывающий излишки СГ) или тиосульфат натрия, в последнее время — специфические антитела к СГ.
• Введение препаратов, устраняющих гипокалигистию, — препараты калия — панангин, аспаркам; хлорид калия внутривенно в виде поляризующей смеси с инсулином и глюкозой.
• Лечение аритмий — дифенин (оказывает антиаритмическое действие, улучшает пресердно-желудочковую проводимость и действие на ЦНС), лидокаин, р-адреноблокаторы, атропин.
• Применение препаратов, связывающих кальций, — динатри- евая соль ЭДТА (трилон Б), гидроцитрат натрия — и препаратов, препятствующих поступлению ионов кальция в миокард, — блокаторы кальциевых каналов — верапамил.
• Оксигенотерапия.
• Симпотоматическое лечение.
Негликозидные кардиотонические средства
В настоящее время растет интерес к новым классам химических соединений негликозидной структуры с положительным инотропным действием. Их применение особенно перспективно при рефрактерной сердечной недостаточности. Негликозидные кардиотонические средства оказывают не только инотропное, но и важное при сердечной недостаточности вазодилатирующее действие. Препараты негликозидной структуры используют в связи с ограниченным применением СГ и появлением форм сердечной недостаточности, резистентных к ним. При острой сердечной недостаточности их применяют кратковременно. Негликозидные кардиотонические средства повышают содержание цАМФ в кардиомиоцитах. Они составляют две группы: средства, стимулирующие
|
|
| Лекарственные средства, регулирующие функции исполнительных органов и систем |
|1,-адренорецепторы: дофамин, добутамин; и ингибиторы фосфо- диэстеразы: амринон, милринон.
Важнейшие препараты для лечения всех стадий сердечной недостаточности — ингибиторы ангиотензин-превращающего фермента (ИАГТФ), так как активация ренин-ангиотензин-альдостероновой системы играет основную роль в ее патофизиологии. Они снижают уровень ангиотензина II, альдостерона, катехоламинов, реабсорбцию натрия в почках, уменьшают сосудистое сопротивление, улучшают функцию желудочков. Наиболее часто используют эналаприл.
Бета-адреноблокаторы (карведилол, метопролол) — одни из самых эффективных средств для длительного лечения больных с хронической сердечной недостаточностью. Они являются антагонистами катехоламинов, уменьшают симпатические влияния на ССС, умень- ш а ют продукцию ренина в почках. При длительном использовании они не только уменьшают, но и увеличивают сердечный выброс.
Для лечения сердечной недостаточности используют и петлевые диуретики (фуросемид), тиазиды (дихлотиазид) и антагонисты альдостерона (спиронолактон). Они увеличивают экскрецию натрия, уменьшают объем циркулирующей крови и реактивность сосудистой стенки, усиливают действие ИАПФ.
Антагонисты альдостерона, кроме натрийуретического действия, улучшают функциональное состояние кардимиоцитов, уменьшают прогрессирование кардиосклероза.
Противоаритмические средства, применяемые при брадиаритмии и тахиаритмии
Причины сердечных аритмий разнообразны. Они связаны с ишемией миокарда, пороками сердца, электролитными нарушени- и я ми и т.д. Нарушения ритма сердечных сокращений обусловлены изменениями автоматизма и/или проводимости проводящей системы и мышечных клеток сердца.
Научный поиск антиаритмических (АА) средств начат в 1914 г., когда К.Ғ. \¥спскеЬасһ обратил внимание на восстановление синусового ритма у двух больных с мерцательной аритмией, которые получали хинин для профилактики малярии.
В зависимости от локализации патологического очага выделяют аритмии наджелудочковые и желудочковые. Особенно опасны аритмии желудочкового происхождения, которые требуют немедленного лечения. По характеру нарушений ритма различают тахиаритмии и брадиаритмии.
В связи с этим все антиаритмические средства разделяют на две большие группы:
• средства, применяемые при тахиаритмиях;
• средства, применяемые при брадиаритмиях.
| Частная фармакология |
Средства, применяемые при тахиаритмиях:
• блокаторы натриевых каналов (мембраностабилизирующие средства) — хинидин, новокаинамид, этмозин, этацизин, лидокаин, дифенин;
• блокаторы р-адренорецепторов — анаприлин (пропранолол), метопролол,атенолол;
• средства, удлиняющие реполяризацию, — амиодарон;
• блокаторы кальциевых каналов — верапамил, дилтиазем.
Хинидин и новокаинамид блокируют натриевые каналы, автоматизм и возбудимость клеток в дополнительных (эктопических) очагах возбуждения, с которыми связывают возникновение аритмий, замедляют проводимость импульсов и удлиняют эффективный рефрактерный период (время от начала потенциала действия до момента возникновения следующего потенциала действия). Они показаны при желудочковых и наджелудочковых аритмиях. Их вводят внутривенно медленно.
Побочные эффекты — снижение сократительной активности миокарда, снижение АД, в больших дозах — атриовентрикулярная блокада, сухость во рту, нарушение зрения. При длительном применении хинидина возможно нарушение кроветворения, ново- каинамида — судороги, психоз, состояние, похожее на красную системную волчанку.
Лидокаин (ксикаин) и дифенин подавляют автоматизм эктопических очагов возбуждения в желудочках. Они не влияют отрицательно на проводимость и могут даже ее ускорить. Лидокаин — препарат первого выбора при желудочковых аритмиях в острых ситуациях (инфаркт миокарда, послеоперационный период). Препарат вводят в вену, иногда в мышцу; хорошо переносится больными, мало влияет на сократительную активность миокарда и гемодинамику. Действует быстро и кратковременно.
Побочные эффекты — головокружение, спутанность сознания, судороги, тошнота, снижение АД. Дифенин применяют при желудочковых аритмиях, при интоксикации СГ, операциях на сердце и в качестве противоэпилептического средства.
Этмозин и этацизин мало влияют на сократимость и проводимость миокарда, АД не снижают; они особенно эффективны при желудочковых аритмиях.
| Лекарственные средства, регулирующие функции исполнительных органов и систем |
| г |
В группе (β-адреноблокаторов наиболее значительны пропранолол (анаприлин), метопролол. Блокируя β-адренорецепторы сердца, препараты снижают потребность миокарда в кислороде, выраженность гипоксии и связанных с ней изменений электролитного баланса, энергетического обмена; подавляют автоматизм синусного узла и активность эктопических очагов возбуждения, снижают проводимость, преимущественно через атриовентрикулярный узел. Они наиболее эффективны при наджелудочковых и желудочковых аритмиях, особенно при повышении тонуса симпатической нервной системы. Недостаток препаратов — снижение сократительной способности миокарда, замедление проводимости до атриовентрикулярной блокады.
Средства неселективного действия вызывают побочные эффекты, связанные с блокадой р2-адренорецепторов других органов (бронхоспазм, спазм сосудов конечностей и др.). Селективные β1- адреноблокаторы таких осложнений не вызывают.
Средства, удлиняющие реполяризацию (блокаторы калиевых каналов), — амиодарон, бретилия тозилат. Амиодарон (кордарон) — антиаритмический препарат широкого спектра действия, эффективен как при наджелудочковых, так и желудочковых аритмиях. Его вводят внутривенно и принимают внутрь. Амиодарон замедляет реполяризацию, значительно увеличивает эффективный рефрактерный период; проявляет умеренное действие на натриевые каналы, слабо блокирует кальциевые каналы, оказывает β- и α-блокирующие действия; не влияет отрицательно на сократимость и проводимость сердца. Продолжительность действия — 20—24 ч. Препарат кумулирует, накапливается в роговице в виде желтокоричневых гранул; при длительном приеме возможны и другие побочные эффекты: головная боль, атаксия, нарушение функции щитовидной железы.
Блокаторы кальциевых каналов блокируют ток ионов кальция через медленные кальциевые каналы клеточных мембран в синусном и атриовентрикулярном узлах, подавляют их автоматизм, замедляют атриовентрикулярную проводимость. За их разработку английские фармакологи в 1989 г. получили Нобелевскую премию. Они снижают АД, обладают антиангинальной активностью; их применяют при наджелудочковых аритмиях. Препараты выбора — верапамил, реже дилтиазем — в высоких дозах снижают сократительную способность миокарда, значительно подавляют активность синусного узла и вызывают атриовентрикулярную блокаду. Другие побочные эффекты — запоры, отеки на ногах, головная боль, утомляемость.
Другие препараты с антиаритмическими свойствами — СГ, аденозин, препараты калия, препараты магния, атропин. Наиболее часто используют препараты калия — панангин, аспаркам, калия оротат, хлорид калия. Их применяют при длительном использовании СГ, которое ведет к обеднению миокардиоцитов калием (гипокалигистии). Калий часто вводят больным в составе
поляризующей смеси: хлорид калия (2—4 г), инсулин (6-12 ЕД), раствор глюкозы (350 мл или 250 мл 5% или 10% раствора соот ветственно). Иногда в состав этой смеси включают кокарбоксила зу. Смесь вводят в вену капельно. Комбинированные препараты (панангин, аспаркам) используют очень широко при аритмиях, связанных с электролитными нарушениями (гипокалиемией), интоксикацией СГ и при применении препаратов, способствую щих выведению калия из организма (диуретики, СГ, глюкокор тикоиды).
| Частная фармакология |
Побочные эффекты — гиперкалиемия, изъязвление и кровоточивость пищевода, верхнего и нижнего отделов ЖКТ, тошнота, рвота, дискомфорт в животе, диарея.
Средства, применяемые при брадиаритмиях
При брадиаритмии и наличии блокад в разных отделах проводящей системы улучшить проводимость можно путем снятия тормозных влияний вагуса М-холиноблокаторами (группа атропина). Второй путь более эффективен — активная стимуляция функций проводимости и автоматизма через р^адренорецепторы сердца; наиболее значительно достигают активации с помощью изадрина. Изадрин и адреналин действуют кратковременно, но эффект наступает быстро. Эффект эфедрина более длительный.
Гормонопрепарат — глюкагон — влияет на свои рецепторы, поэтому возрастает автоматическая активность клеток синусового узла, улучшается проведение возбуждения в атриовентрикулярном узле, исчезают различные блоки. Глюкагон имеет преимущества перед адреномиметиками, так как не повышает автоматизм желудочков и не вызывает тахикардию и фибрилляцию. Назначают его при брадиаритмиях, в результате передозировки бета-адреноблокаторов, СГ и блоках различного происхождения.
Средства, применяемые при ишемической болезни сердца
В настоящее время отмечен рост распространенности и тяжести ишемической болезни сердца (ИБС) в связи с увеличением стрессовых нагрузок, действием на организм токсичных веществ, общим старением населения. ИБС включает стенокардию и инфаркт миокарда, который занимает ведущее место среди причин летальности больных с сердечно-сосудистыми заболеваниями.
Термин стенокардия (angina pectoris— грудная жаба) впервые ввел W.Heberden в 1772 г. ИБС возникает при несоответствии кровоснабжения сердца (доставки кислорода) его потребности в кислороде. Стенокардия проявляется приступообразными, кратковременными болями часто за грудиной с иррадиацией в руку, возникающими после физической нагрузки или в покое. Приступ болей
спонтанно проходит и длится в течение 5—6 мин. Далее участок миокарда, страдающий от ишемии, подвергается некрозу с образованием инфаркта.
| Лекарственные средства, регулирующие функции исполнительных органов и систем |
Лнтиангинальные средства используют у больных с ИБС для купирования и предупреждения приступов, для профилактики инфаркта миокарда и повышения толерантности к физической нагрузке.
Антиангинальные средства делят на четыре группы.
• Средства, снижающие потребность миокарда в кислороде и повышающие его доставку:
- органические нитраты — нитроглицерин и его препараты: сустак, тринитролонг, нитронг, изосорбида динитрат (нитросорбит), изосорбида мононитрат;
- средства, блокирующие кальциевые каналы: нифедипин (фенигидин), верапамил, дилтиазем;
- разные средства: амиодарон.
• Средства, снижающие потребность миокарда в кислороде, —
β-адреноблокаторы: анаприлин, талинолол, метопролол.
• Средства, повышающие доставку кислорода, миотропного действия — дипиридамол, и рефлекторного действия — валидол.
• Средства, повышающие эффективность потребления кислорода сердцем — кардиопротекторные препараты: триметазидин.
При остром приступе стенокардии необходимо его купировать (оборвать, обрезать, прекратить). В дальнейшем необходима профилактика приступов, увеличение толерантности больного (устойчивости) к нагрузкам.
Наиболее высокоэффективны нитраты, блокаторы кальциевых каналов, |3-адреноблокаторы. Фармакотерапия стенокардии носит комплексный характер, поэтому используют и средства из других фармакологических групп: кардиопротекторные средства; средства, препятствующие тромбообразованию; психотропные средства и др.
Органические нитраты (нитросодержащие препараты) уже более 100 лет с успехом применяют при стенокардии. Нитраты — средства первого ряда для купирования приступа стенокардии. Ведущее место среди них занимает нитроглицерин и его препараты, изосорбида динитрат (нитросорбит). Механизм их действия — прямое периферическое действие на гладкие мышцы сосудов с образованием эндотелиального релаксирующего фактора (NО) и центральное действие на симпатические отделы ЦНС, снижающее адренергические импульсы к сердцу и сосудам. Они способствуют высвобождению простациклина из эндотелия сосудов и угнетают продукцию тромбоксана. Нитраты непосредственно расширяют коллатерали,
крупные коронарные артерии и способствуют перераспределению коронарного кровотока в пользу ишемизированного участка.
| Частная фармакология |
Нитроглицерин — самый известный и наиболее эффективный нитрат. Способность его купировать приступы «грудной жабы» эмпирически открыта Уильямом Митчеллом в 1879 г. Нитроглицерин расширяет сосуды мозга и внутренних органов, снижает тонус гладких мышц бронхов и бронхиол, пищеварительного тракта и других внутренних органов, снижает агрегацию и адгезию тромбоцитов.
Побочные эффекты — преходящая головная боль (через 1—2 нед самостоятельно стихает), головокружение, повышение внутричерепного и внутриглазного давления, ощущение жара, гиперемия лица и кожи верхней половины туловища, снижение АД (ортостатический коллапс, целесообразно принимать в положении сидя), рефлекторная тахикардия; при длительном непрерывном применении возникает привыкание.
Различают препараты нитроглицерина короткого и пролонгированного действия.
Препараты нитроглицерина короткого действия:
• таблетки нитроглицерина очень нестабильны, их необходимо заменять свежими каждые 2 мес;
• спиртовый раствор нитроглицерина,1-2 капли на кусочек сахара;
• масляный раствор нитроглицерина в капсулах, капсулу раздавить зубами;
• водный раствор нитроглицерина — «Концентрат», перлинга- нит, нитрожект — для внутривенного введения только в палате интенсивного лечения при купировании ангинозного статуса у больных с острым инфарктом миокарда, если другие препараты не эффективны;
• аэрозоли с нитроглицерином.
Обычно препараты нитроглицерина короткого действия используют для купирования приступов стенокардии (под язык). Эффект наступает через 2—3 мин, его продолжительность — 30 мин.
Пролонгированные лекарственные формы нитроглицерина применяют для предупреждения приступов стенокардии.
Тринитролонг — полимерные пленки наклеивают после еды на слизистую полости рта в области верхней десны над клыками или малыми коренными зубами. Эффект наступает через 1—2 мин и продолжается 3—4 ч. Для ускорения наступления эффекта больной может языком лизать пластинку. Существует лекарственная форма тринитролонга в капсулах для приема внутрь — принимают 3—4 раза в день, не разжевывая, запивая небольшим количеством воды.
Таблетки нитр0Гпразвивается в течени ™^ЛОНГа состоят из микрогранул. Действие Сустабуккал — Зач’ пР°Должительность его — 6 ч и более, является через 3—5, чнЬ1е (буккальные) таблетки. Эффект про-
|
|
| Лекарственные средства, регулирующие функции исполнительных органов и систем |
В конце 60-х ГоИн’ДродолЖительность — 3—6 ч. формы: сустак-мите В В' ПолУчены микрокапсулированные
Продолжительность И СусЗак_Ф°Рте, нитронг, нитро-мак ретард. внутрь натощак за 1ИХ де^ствия — 8-12 ч. Нитраты принимают воды. до едьіи запивают небольшим количеством
Пролонгирован^
нения — мазь «Нитр0
|
|
 2020-06-29
2020-06-29 274
274