Госпитальная пневмония, развившаяся в отделении общего профиля:
• Ранняя - до 5 дней госпитализации.
• Поздняя - после 5 дней госпитализации.
Госпитальная пневмония, развившаяся в отделении интенсивной терапии и реанимации, ассоциированная с ИВЛ (вентилятор-ассоциированная пневмония, ВАП):
• Ранняя ВАП: ≤ 4 суток после ИВЛ.
• Поздняя ВАП: >4 суток после ИВЛ
С учетом особенностей профиля лечебного отделения и факторов риска ГП могут быть разделены следующим образом:
1. Пневмонии, развившиеся у пациентов в отделении общего профиля без факторов риска или ранние ВАП, развившиеся в ОРИТ.
Возбудители: Streptococcus pneumoniae, род Enterobacteriacea, Haemophilus influenzae, реже Pseudomonas aeruginosa, Staphylococcus aureus (преимущественно метициллинчувствительный, MSSA).
2. Пневмонии, развившиеся у пациентов в отделении общего профиля при наличии факторов риска или поздние ВАП, развившиеся в отделении интенсивной терапии и реанимации ОРИТ.
Возбудители: род Enterobacteriacea, Pseudomonas aeruginosa, Acinetobacter sp., реже Staphylococcus aureus (преимущественно метициллинрезистентный, MRSA).
Госпитальные пневмонии отличаются от внебольничных в первую очередь тем, что вызываются грамотрицательными микроорганизма-
ми (Pseudomonas aeruginosa и Haemophilus influenzae, род Enterobacteriacea), а также Staphylococcus aureus (табл. 6.7). Почти в 50% случаев выявляется сразу несколько микроорганизмов.
Таблица 6.7. Этиология госпитальных пневмоний
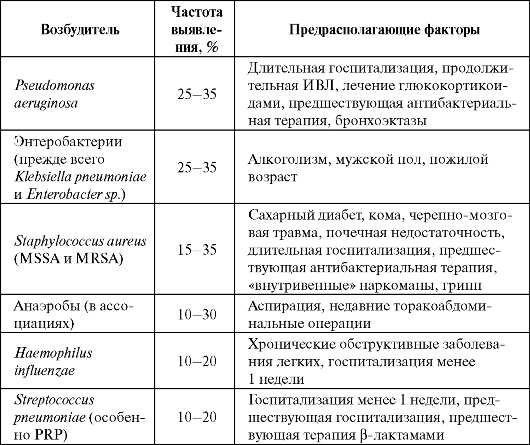
Примечание: PRP - пенициллинрезистентный Streptococcus pneumoniae; MSSA - метициллин чувствительный Staphylococcus aureus; MRSA - метициллинрезистентный Staphylococcus aureus.
Госпитальные пневмонии протекают тяжелее по сравнению с внебольничными и чаще дают летальные исходы. Летальность при ГП достигает 30%, а при инфицировании синегнойной палочкой - до 70%.
Факторами риска развития госпитальной пневмонии являются:
- пожилой возраст;
- хроническая обструктивная болезнь легких;
- тяжелые сопутствующие заболевания;
- нарушения сознания;
- аспирация;
- эндотрахеальная интубация.
Кроме того, частота развития госпитальных пневмоний может увеличиваться при назначении седативных и снотворных средств (повышение риска аспирации), применении глюкокортикоидов (формирование иммуносупрессии), использовании Н2-гистаминоблокаторов и антацидов (возрастание микробной колонизации желудка).
Рекомендации по эмпирической терапии госпитальных пневмоний представлены в табл. 6.8.
Таблица 6.8. Эмпирическое лечение госпитальных пневмоний
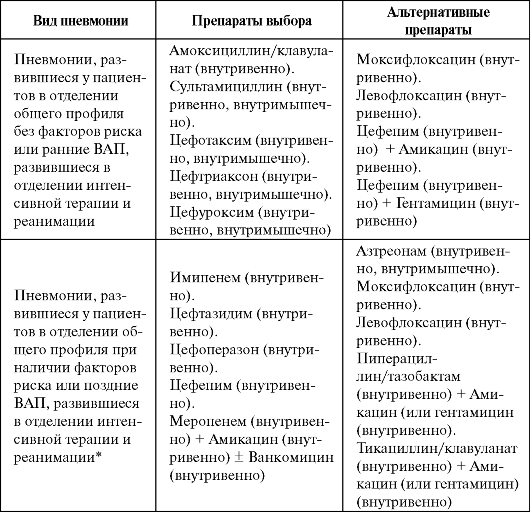
Примечание: * - высокий риск инфицирования полирезистентными возбудителями.
Следует учитывать, что рекомендации по эмпирической терапии ГП являются в значительной степени условными, а проведение такого лечения должно основываться на локальных данных об этиологической структуре госпитальных инфекций и частоте распространения в лечебных отделениях стационара антибиотикорезистентных штаммов.
Лечение ГП следует начинать с внутривенного введения антибиотиков, однако при наличии хорошего ответа некоторые пациенты могут быть переведены на их пероральный прием (в первую очередь это касается линезолида и фторхинолонов, пероральные формы которых биоэквивалентны растворам для внутривенного введения).
Одним из факторов, оптимизирующих антибактериальную терапию ГП, является назначение антибиотиков с учетом их фармакоки- нетических/фармакодинамических особенностей (в частности, зави- симости бактерицидного эффекта препаратов от концентрации или времени экспозиции) (табл. 6.9).
Таблица 6.9. Распределение антибиотиков по фармакодинамическим параметрам (Craig W., 1998)
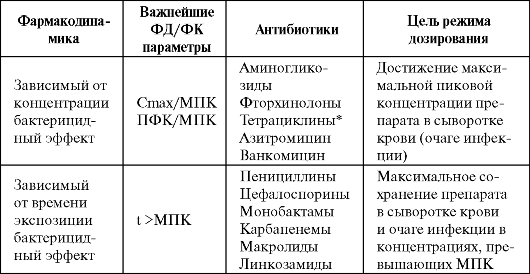
Примечание: * - бактериостатическое действие; ФК - фармакокиненический; ФД - фармакодинамический.
Так, для β-лактамов характерно времязависимое бактерицидное действие, т. е. наибольшая гибель микроорганизмов наблюдается в том случае, если в очаге инфекции как можно дольше поддержи-
вается концентрация антибиотика, превышающая МПК90 в 4 раза. Следовательно, при использовании препаратов данной группы у больных с ГП (особенно находящихся в ОРИТ) более предпочтительна их длительная внутривенная инфузия. Исключение могут составлять карбапенемы, для которых возможен интермиттирующий режим дозирования в силу присутствия у них постантибиотического эффекта и нестабильности в растворах при комнатной температуре в течение суток.
В противоположность β-лактамам, аминогликозиды и фторхинолоны обладают зависимым от концентрации бактерицидным эффектом, а следовательно, максимальная эрадикация микроорганизмов наблюдается при концентрациях препаратов, превышающих МПК в 10 раз (для фторхинолонов) или в 10-12 раз (для аминоглкозидов). Таким образом, оптимальным режимом при терапии аминогликозидами является введение всей суточной дозы однократно внутривенно в виде короткой инфузии, что наряду с хорошей биодоступностью создает концентрации антибиотика, максимально превышающие МПК, в очаге инфекции. Если больной получает комбинированную терапию с аминогликозидами, то при наличии хорошего ответа их можно отменить через 5-7 дней.
Фторхинолоны также могут вводиться один раз в сутки, однако, учитывая их способность в очень высоких концентрациях вызывать нежелательные реакции со стороны нервной системы, можно разделять суточную дозу препаратов на два введения.
При адекватно подобранной антибиотикотерапии состояние больных ГП обычно улучшается через 48-72 ч после начала лечения, поэтому изменять схему антимикробной терапии следует не ранее этого срока, за исключением тех случаев, когда прогрессирует ухудшение состояния или это диктуется результатами бактериологического исследования.
Традиционная длительность лечения ГП составляет 14-21 день, однако если исчезновение клинических признаков заболевания происходит ранее этого срока, то длительность терапии может быть сокращена до 7 дней (кроме случаев инфекции, вызванной синегнойной палочкой). Более длительная антибактериальная терапия на фоне разрешившейся инфекции (14 дней и более) может приводить к колонизации новыми микроорганизмами (прежде всего синегнойной палочкой и энтеробактериями) и рецидиву пневмонии.
В том случае, если эмпирическая антибактериальная терапия подобрана адекватно, клинические признаки инфекции исчезают.
 2015-05-30
2015-05-30 900
900