Клиническая картина заболевания довольно полиморфна. Течение болезни может быть бессимптомным; при этом у больных выявляются лишь признаки цирроза печени. Опухоль может быть диагностирована случайно (см. раздел, посвящённый профилактическому обследованию). Однако клинические проявления могут быть настолько яркими, а печёночная недостаточность — столь выраженной, что клиническая картина напоминает таковую при абсцессе печени. Спектр проявлений укладывается между этими двумя крайними клиническими формами заболевания.
Возраст. ГЦК может развиться в любом возрасте. Среди китайцев и представителей народности банту часто заболевают лица моложе 40 лет. В странах с умеренным климатом возраст больных с ГЦК обычно старше 40 лет.
Пол. Мужчины заболевают в 4—6 раз чаще, чем женщины.
Сопутствующий цирроз. Необходимо своевременно диагностировать цирроз печени. ГЦК можно заподозрить у больного циррозом при ухудшении состояния или появлении болей в правом подреберье, а также появлении пальпируемой опухоли, исходящей из печени. ГЦК необходимо исключить и в тех случаях, когда отсутствует улучшение при адекватном лечении асцита, кровотечения из варикозно-расширенных вен пищевода или прекомы у больного циррозом печени.
Быстрое ухудшение состояния у больного с гемохроматозом или хроническим заболеванием печени с наличием в сыворотке HBsAg или анти-HCV-антител свидетельствует о возможном развитии ГЦК.
Больные жалуются на слабость и чувство дискомфорта и давления в верхних отделах живота. Отмечается уменьшение массы тела. Температура редко превышает 38 °С.
Боль часто наблюдается у больных с ГЦК, однако лишь в редких случаях она бывает интенсивной.
Обычно это тупая постоянная боль в эпигастральной области, правом подреберье или спине. Интенсивная боль свидетельствует о перигепатите или поражении диафрагмы.
Нарушение функции желудочно-кишечного тракта при ГЦК наблюдается часто. Оно проявляется отсутствием аппетита, метеоризмом и запорами. Первым симптомом заболевания может быть диарея, которая обусловлена холестазом или выработкой опухолью активных веществ, например простагландинов.
Одышка — поздний симптом, вызванный большими размерами опухоли, которая давит на диафрагму или прорастает в неё, либо метастазами в лёгкие.
Желтуха редко бывает интенсивной и, как правило, не зависит от размеров опухоли. В редких случаях опухоль может иметь вид полипа на ножке, располагаться внутри жёлчного протока и вызывать механическую желтуху [161]. Опухоль может прорасти в общий жёлчный проток [24]. При этом в просвете протока можно обнаружить опухолевые массы, а непосредственной причиной смерти может стать гемобилия.
Иногда в результате некроза центральной части опухоли появляются лихорадка и лейкоцитоз; при этом клиническая картина напоминает таковую при абсцессе печени [119].
Печень увеличивается в размерах не только в направлении вниз, в брюшную полость, но также и в направлении грудной полости. В правом подреберье удаётся пропальпировать исходящее из печени плотное опухолевидное образование с неровной поверхностью. При поражении левой доли опухоль пальпируется в эпигастральной области. Иногда пальпируются несколько опухолевых узлов. Болезненность может быть настолько выраженной, что затрудняет пальпацию.
Над опухолью в результате перигепатита иногда может выслушиваться шум трения. Артериальный шум над опухолью (рис. 28-5) [29] — следствие расширения артериальной сети, снабжающей опухоль кровью. При отсутствии острого алкогольного гепатита этот шум свидетельствует о ГЦК.
Асцит обнаруживают приблизительно у половины больных. Асцитическая жидкость содержит много белка. Могут выявляться злокачественные клетки, однако интерпретация их в перитонеальной жидкости затруднена. Возможно повышение активности ЛДГ и уровня карциноэмбрионального антигена в асцитической жидкости. Она может окрашиваться кровью. Разрыв опухоли приводит к гемоперитонеуму. Последний может развиваться постепенно или проявляться картиной острого живота с выраженным болевым синдромом [105]. Прогноз у таких больных очень плохой.
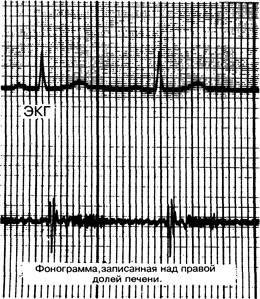
Рис. 28-5. ГЦК правой доли печени. При фонографии правой доли зарегистрирован систолический шум [29].
Тромбоз воротной вены усугубляет асцит. Может развиться окклюзия печёночных вен. Возможно прорастание опухоли в правое предсердие и венозные сплетения пищевода [5].
Кровотечение из варикозно-расширенных вен пищевода — частое и, как правило, смертельное осложнение. Невозможность остановить кровотечение из варикозно-расширенных вен у больного циррозом печени часто обусловливается ГЦК, прорастающей в воротную вену.
 2015-06-10
2015-06-10 472
472








