Самым большим преимуществом свободной пересадки лоскутов средней толщины является то, что большие участки кожных покровов могут быть пересажены без того, чтобы был причинен какой бы то ни было ущерб (функциональный или косметический) на месте донорской раны. Однако условием осуществления этого основного преимущества на практике является беспрепятственное заживление донорской раны, которое наиболее успешно обеспечивается соответствующим лечением при оставлении этой раны открытой.
Как правило, иссечение лоскута проводится при местном инфильтрационном обезболивании, которое выполняется от центра к периферии на основе принципов, проиллюстрированных на стр. 25.
В целях равномерного распределения обезболивающей жидкости и достижения равномерной поверхности по донорскому участку до тех пор похлопывают шпателем, пока он не становится гладким и не появляется слабое покраснение. Под действием похлопывания сосуды расширяются, что значительно улучшает условия реваскуляризации трансплантата.

Перед началом иссечения донорский участок смазывается физиологическим раствором поваренной соли или каким-нибудь маслом, чтобы он стал скользким.

После этого следует само иссечение трансплантата. Поверхность донорской раны — до окончания вмешательства на месте воспринимающего ложа — покрывается салфетками, смоченными в теплом физиологическом растворе поваренной соли, что способствует гемостазу.

В конце операции на поверхность донорской раны накладывается одинарный слой импрегнированной марли, по размерам соответствующей донорской ране, и уже в операционной, путем обдувания теплым воздухом начинают высушивать этот участок.
После возвращения больного в палату участок донорской раны иммобилизуется (конечность помещается на санки Брауна). Над донорским участком с помощью шин Крамера или специальных металлических конструкций создается защитная решетка. Эта решетка необходима для того, чтобы защитить открытую донорскую рану от прикосновения постельного белья.
Из засохшей на импрегнированном бинте крови за 24 часа образуется абсолютно сухая, твердая корка, через 2—3 дня она позволяет одеть на больного пижаму. В это время больной уже может вставать.
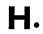
Образовавшаяся корка тесно спаивается с основанием раны, образуя прочное и в то же время гибкое защитное покрытие.
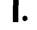
Раневая поверхность донорской раны эпителизуется прежде всего с краев. О развитии процесса эпителизации свидетельствует отслоение краев корки, которое наблюдается на 8—10 день после операции.
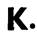
Поднявшиеся края корки следует ежедневно обрезать, чтобы они не могли, случайно зацепившись за белье больного, сорвать еще плотно прилегающие части и, возможно, вызвать кровотечение и даже привести к возникновению инфекции.
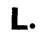
Для защиты еще плотно прилегающих участков корки и залеченных участков, покрывшихся тонким слоем нового эпителия, используется пластубол.

Спустя 10—14 дней после операции эпителизация заканчивается, корка окончательно отслаивается, об иссечении трансплантата на месте донорской раны свидетельствует лишь светлое пятно на коже.
Однако в некоторых случаях донорские раны приходится временно перевязывать (у больных, оперировавшихся под общим наркозом, у маленьких детей и пр.). В таких случаях через 24 часа после операции повязка снимается и начинается — как бы несколько отсроченное — лечение открытой раны по вышеописанному методу.
Рисунок: cicatrix optima pictures\107.jpg
 2015-06-11
2015-06-11 5942
5942








