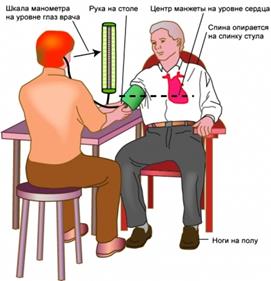
Каждый ухаживающий за тяжелобольным, а особенно, если Вы ухаживаете за ним дома, должен уметь измерить артериальное давление, чтобы предотвратить ухудшение состояния больного (рис. 17).
Артериальное давление (АД) является физиологической величиной, поэтому оно постоянно меняется под влиянием большого количества разнообразных факторов. Даже у людей, не имеющих проблем со здоровьем, уровень артериального давления изменяется в течение дня. Нормальные показатели артериального давления составляют от 110 до 139 мм рт. ст. для систолического АД и от 70 до 85-89 мм рт. ст. для диастолического. Давление, ниже указанных пределов, считается гипотензией, выше — гипертензией. Гипертензия, в свою очередь, подразделяется на пограничную (140-159/86-90 мм рт. ст.) и истинную (160/90 мм рт. ст. и выше). Стойкое снижение АД называется гипотонией, стойкое повышение — гипертонией. Гипертензия и гипотензия бывают патологическими (наблюдаются при таких заболеваниях, как эссенциальная гипертензия или вторичные гипертонии, гипотония при сердечнососудистой недостаточности) и физиологическими (гипертензия во время физической нагрузки, гипотензия во время сна).
Для оценки уровня артериального давления во всех странах используется единая классификация Всемирной организации здравоохранения (ВОЗ).
Классификация артериального давления Всемирной организации здравоохранения (ВОЗ).
| Категория АД | Систолическое, мм рт.ст. | Диастолическое, мм рт. ст. |
| Оптимальное | <120 | <80 |
| Нормальное | <130 | <85 |
| Повышенное нормальное | 130-139 | 85-89 |
| АГ степень 1 | 140-159 | 90-99 |
| пограничная | 140-149 | 90-94 |
| АГ степень 2 | 160-179 | 100-109 |
| АГ степень 3 | >180 | >110 |
Артериальное давление непостоянно и в течение сердечного цикла изменяется, при этом, наибольшую величину называют систолическим давлением (в большей мере зависит от силы сокращения левого желудочка и наблюдается в момент его максимального сокращения), а наименьшую — диастолическим (наблюдается в момент максимального расслабления левого желудочка и зависит от сосудистого тонуса). Разницу между абсолютными значениями систолического и диастолического давления называют пульсовым давлением. Для большей наглядности артериальное давление выражается в миллиметрах ртутного столба (мм рт. ст., мм Hg).
|
но без давления, установить на это место
мембрану фонендоскопа или воронку стетоскопа
(рис. 18).
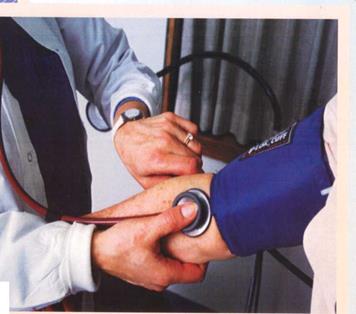 Пережатие артерии, необходимое для измерения артериального давления, часто является причиной дискомфорта и вызывает болезненные ощущения. Немецкие учёные провели исследование, которое показало, что болезненные ощущения, особенно у женщин, вызывают дополнительный подъем систолического давления более чем на 5 мм рт. ст. Это связано с тем, что швы, расположенные по периметру манжеты, не только уменьшают её эффективную ширину, но придают ей во время нагнетания воздуха форму эллипса, которая создает неравномерное распределение давления на руку с максимумом в центре манжеты. Основное давление приходится на небольшой участок руки, расположенный в центре манжеты. Рис. 18 Наложение манжеты и определение пульсации
Пережатие артерии, необходимое для измерения артериального давления, часто является причиной дискомфорта и вызывает болезненные ощущения. Немецкие учёные провели исследование, которое показало, что болезненные ощущения, особенно у женщин, вызывают дополнительный подъем систолического давления более чем на 5 мм рт. ст. Это связано с тем, что швы, расположенные по периметру манжеты, не только уменьшают её эффективную ширину, но придают ей во время нагнетания воздуха форму эллипса, которая создает неравномерное распределение давления на руку с максимумом в центре манжеты. Основное давление приходится на небольшой участок руки, расположенный в центре манжеты. Рис. 18 Наложение манжеты и определение пульсации
Нагнетаем давление в манжете до исчезновения звуков пульса, после чего поднимаем его ещё на 20-30 мм рт.ст., начинаем медленно спускать воздух из манжеты, выслушивая и фиксируя моменты появления и исчезновения тонов Короткова. Можно использовать и другой способ: установив фонендоскоп, медленно нагнетать в манжету воздух; тоны появятся в момент, когда давление равно диастолическому. При дальнейшем увеличении давления в манжете тоны исчезнут, когда давление будет равно систолическому. Этот способ лучше использовать у лиц с пониженным давлением.
Частоту сердечных сокращений (ЧСС) определяют в состоянии полного физического и эмоционального покоя. В норме ЧСС составляет для взрослых мужчин от 60 до 80 ударов в минуту, для женщин – примерно на 10% выше – от 65 до 90 ударов. Увеличение ЧСС выше указанных пределов называется тахикардией, уменьшение – брадикардией. Физиологическая тахикардия наблюдается при физических и/ или эмоциональных нагрузках, физиологическая брадикардия может наблюдаться у хорошо физически тренированных людей. В нормесердечные сокращения ритмичны. Это означает, что при объективной оценке периоды сокращений кажутся равными друг другу.
Ритм и ЧСС часто оцениваются вместе, и увеличение/уменьшение ЧСС также считают учащением сердечного ритма, говоря об аритмии по типу тахикардии/брадикардии.
Пульс характеризует работу не только сердца, но и состояние сосудов, и являет собой периодические колебания стенок артерий, связанные с динамическими изменениями артериального давления в течение сердечного цикла. Артериальный пульс подразделяется на центральный и периферический: центральный пульс определяется на центральных артериях: аорте, сонных и бедренных артериях. Так же часто пульс определяется на височной артерии. Отсутствие центрального пульса означает клиническую смерть. Периферический пульс определяется на периферических артериях, его наличие зависит от разных условий, например, от артериального давления. При систолическом АД 70 мм рт. ст. и ниже периферический пульс может не определяться, в этом случае необходимо немедленно найти и оценить центральный пульс.
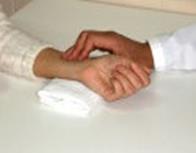 Исследуют пульс следующим образом: пальпируют артерию, прижимая её к подлежащей кости. Пульсовая волна, достигая сужения сосуда, оказывает давление на стенку, вызывая расправление артерии, которое и определяется с помощью пальпации. Периферический пульс наиболее часто исследуют на лучевой артерии (рис.19), в подколенной ямке, в области внутренней лодыжки и в области тыла стопы.
Исследуют пульс следующим образом: пальпируют артерию, прижимая её к подлежащей кости. Пульсовая волна, достигая сужения сосуда, оказывает давление на стенку, вызывая расправление артерии, которое и определяется с помощью пальпации. Периферический пульс наиболее часто исследуют на лучевой артерии (рис.19), в подколенной ямке, в области внутренней лодыжки и в области тыла стопы.
|
располагаются по ходу артерии, прижимая её к шиловидному отростку лучевой кости, после чего оцениваются свойства пульсовых волн:
симметричность пульса: он определяется на симметричных артериях, свойства
пульса должны быть одинаковы, пульсовая волна должна проходить одномоментно. Несимметричный пульс наблюдается, как правило, при локальной сосудистой патологии (тромбозах и др.) или при сдавлении сосуда извне (например, опухолью);
ритм: как и сердечные сокращения, в норме пульс ритмичен;
частота: в нормеравна ЧСС. В первую минуту определяется одновременно с определением ЧСС для выявления отличий от него частоты пульса. Пульс может быть дефицитным, когда частота пульса меньше, чем ЧСС (например, при нарушениях ритма). Увеличение частоты пульса называется тахисфигмией, уменьшение частоты – брадисфигмией.
наполнение: степень расправления артериальной стенки в момент прохождения пульсовой волны определяется сердечным выбросом и давлением в данном участке артерии. Если артериальная стенка расправляется полностью, говорят об удовлетворительном наполнении. При неполном расправлении стенки говорят о сниженном наполнении, нитевидном или даже пустом пульсе;
напряжение: сила, с которой пульсовая волна расправляет стенку сосуда. Как и наполнение, величина субъективная. Определяется путёмприжатия артерии к подлежащему костному образованию и пальпации пульсовой волны этого места. Если удается полностью пережать артерию и дистальнее пульсовая волна не пальпируется, то говорят об удовлетворительном или мягком пульсе, если же это не удаётся — говорят о напряженном или твёрдом пульсе. Напряжённый пульс является косвенным признаком повышенного артериального давления;
высота (величина): характеризуется амплитудой колебания артериальной стенки в момент прохождения пульсовой волны, зависит от наполнения и напряжения. Если амплитуда значительна, то пульс считают высоким. Такой пульс характерен, например, для аортальной недостаточности;
 скорость (форма): характеризуется скоростью прохождения пульсовой волны
скорость (форма): характеризуется скоростью прохождения пульсовой волны
(скоростью колебания артериальной стенки). Такой пульс может наблюдаться при тахикардии, а если ЧСС в пределах нормы, при снижении эластичности сосудов, например, при атеросклерозе. При снижении эластичности сосудов, например, при атеросклерозе.
При исследовании центрального пульса необходимо помнить о том, что длительное сдавление артерии может привести к развитию острой гипоксии жизненно важных органов и, соответственно, неприятным последствиям.
|
можно подсчитать циклы вдоха-выдоха визуально, можно, положив руки на грудную клетку пациента, ощутить дыхательные
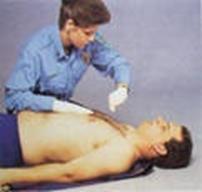
движения и, наконец, можно выслушать дыхательные шумы вдоха и выдоха с помощью стето - или фонендоскопа (рис. 20). Следует помнить о том, что пациент должен не знать о цели исследования: в противном случае пациенты начинают «помогать», произвольно меняя ЧДД, что приводит к получению неправильных результатов.
В норме ЧДД рослого человека в состоянии покоя составляет 16-20в минуту. Увеличение ЧДД называют тахипноэ, уменьшение ЧДД — брадипноэ, полное отсутствие дыхательных движений — апноэ. Апноэ может быть произвольным, когда пациент сам задерживает дыхание, и патологическим, например, во время клинической смерти. В последнем случае показано выполнение искусственной вентиляции лёгких. В норме дыхание должно быть ритмичным. Глубина дыхания — параметр субъективный, оценивается на основании имеющегося опыта. Дыхательная аритмия и нарушения глубины дыхания встречаются при различных патологических состояниях, особенно в тех случаях, когда страдает дыхательный центр. Это, как правило, проявляется различными патологическими типами дыхания, из которых наиболее часто встречаются:
-дыхание Чейна-Стокса (постепенное нарастание глубины дыхания, которая достигает максимума, затем постепенно снижается и переходит в паузу);
-дыхание Куссмауля (равномерные редкие дыхательные циклы, шумный вдох и усиленный выдох);
-дыхание Биота (характеризуется возникновением внезапных пауз до минуты при обычном, нормальном типе дыхания).
 2015-06-28
2015-06-28 2466
2466
