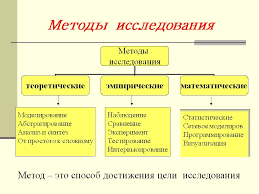
| Ознака | Локалізація джерела кровотечі/ інтенсивність кровотечі |
| Кривава блювота | Стравохід, шлунок, початковий відділ дванадцятипалої кишки |
| Блювота малозміненою кров'ю | Інтенсивна кровотеча (частіше – хронічні або гострі виразки шлунка, пухлини шлунка, синдром Маллорі-Вейса) |
| Блювота вмістом типу “кавової гущі” | Хронічна виразка дванадцятипалої кишки, помірна за інтенсивністю шлункова кровотеча (частіше – хронічна виразка) |
| Блювота темною кров'ю й згустками крові | Стравохідно-кардіальні флебектазії на тлі портальної гіпертензії |
| Мелена (чорний, дьогтеподібний кал) | Кровотеча з верхніх відділів травного каналу (стравохід, шлунок, початковий відділ дванадцятипалої кишки). Свідчить про тривале перебування крові в кишечнику. |
| Кал темно-вишневого кольору | Профузна кровотеча з верхніх відділів травного каналу. Кровотеча із правої половини ободової кишки. |
| Кал типу малинового желе | Кровотеча з лівої половини ободової кишки |
| Малозмінена кров у калі | Кровотеча з прямої кишки (інтенсивна) |
| Оформлений чорний кал | Вихід старої крові |
Блювота, що повторюється через короткі проміжки часу, свідчить про триваючу кровотечу. Повторна блювота кров’ю через тривалий проміжок часу – ознака відновлення кровотечі. Гостра кровотеча в просвіт травного каналу, основною ознакою якої є тільки мелена, має більш сприятливий прогноз, чим кровотеча, що проявляється насамперед рясною повторною кривавою блювотою.
Найбільшу небезпеку становлять кровотечі, які на початку проявляються рясною блювотою малозміненою кров’ю. Найбільш висока ймовірність несприятливого прогнозу виникає з одночасною кривавою блювотою й меленою. Якщо ж першою ознакою кровотечі є мелена, можна думати про відносно помірну її інтенсивність і така кровотеча має більш сприятливий прогноз.
Кратність блювоти також має певне прогностичне значення. Частіше у хворих спостерігається одноразова кривава блювота. Це, як правило, свідчить про помірну інтенсивність кровотечі.
Значно тривожнішим симптомом є блювота майже незміненою кров’ю. Причому, чим частіше вона виникає, тим вища імовірність летальності.
ГКПТК слід диференціювати від легеневої кровотечі, за якої кривава блювота має пінистий характер і супроводжується кашлем. У легенях нерідко вислуховуються різнокаліберні вологі хрипи.
Мелена – виділення зміненої крові з каловими масами (дьогтеподібний стілець) спостерігається при кровотечі з дванадцятипалої кишки та масивній шлунковій кровотечі з втратою крові, що досягає 500 мл і більше.
Кал темно-вишневого кольору більш характерний для джерела кровотечі, розташованого в правій половині ободової кишки. У ряді випадків може спостерігатися при профузних кровотечах з верхніх відділів травного каналу.
Кал типу малинового желе здебільшого спостерігається при кровотечі з лівої половини ободової кишки.
Малозмінена кров у калі характерна для кровотечі з прямої кишки, причому нерідко досить інтенсивної.
Оформлений кал чорного кольору свідчить про вихід старої крові.
ОБ’ЄКТИВНЕ ДОСЛІДЖЕННЯ ХВОРОГО. При огляді хворого лікар, у першу чергу, повинен дати оцінку загального стану хворого.
У разі задовільного стану хворого або стану середньої тяжкості виконують:
- об ’ єктивне дослідження пацієнта (збір скарг, анамнезу хвороби й життя, об’єктивне обстеження) з паралельним вивченням лабораторних показників крові й сечі (загальний аналіз крові й сечі, амілаза сечі й т. д.),
- пальцеве дослідження прямої кишки й визначення характеру її вмісту,
- аспірацію вмісту шлунка за допомогою зонда й промивання шлунка. Останнє дозволяє істотно підвищити точність і ефективність наступного етапу обстеження – ургентної ФЕГДС.
Якщо під час ендоскопічного обстеження джерело кровотечі вдалося встановити, то здійснюють ендоскопічний гемостаз (при триваючій кровотечі), або ендоскопічну профілактику рецидиву кровотечі (при зупиненій кровотечі). Хворих госпіталізують у відділення інтенсивної терапії для проведення комплексної інфузійної і медикаментозної терапії.
У тих випадках, коли під час екстреного ендоскопічного дослідження встановити джерело кровотечі не вдається, в умовах ВІТ протягом 4-6 годин хворих готують і виконують екстрену ФКС або іригографію. Якщо й ці дослідження не дозволяють установити осередок й причину кровотечі, то повторно виконують ФЕГДС. Якщо й це не дало необхідного результату, можна припустити, що джерело кровотечі, імовірніше за все, знаходиться у порожній або клубовій кишці. У цьому випадку доцільно виконати контрастне дослідження тонкої кишки (ентерографію) або селективну мезентерикографію.
Хворих, що перебувають у важкому або вкрай важкому стані, відразу госпіталізують у ВІТ, де без зволікання починають інтенсивне коригуюче лікування. Якщо стан хворого стабілізувався, обстеження проводять за вищеописаною схемою.
Якщо в процесі лікування мають місце ознаки рецидиву кровотечі (зниження АТ, показників крові, блювання кров'ю й т.д.) – хворому показана екстрена операція, метою якої є виявлення джерела кровотечі й припинення кровотечі.
Велику роль у діагностиці та лікуванні відіграють поводження хворого й дані об'єктивного дослідження, які значною мірою пов'язані з об’ємом крововтрати, тривалістю кровотечі, а також з тим, припинилася кровотеча чи ні.
При триваючій кровотечі хворі, як правило, неспокійні, збудженні. Дещо перелякані. Вони постійно міняють своє положення у ліжку, скаржаться на спрагу. Часто спостерігаються позіхання й непритомний стан, що свідчить при гіпоксію мозку. Кінцівки холодні на дотик, відзначається виражений ціаноз губ, акроціаноз. Дихання часте, поверхневе. Пульс слабкого наповнення, більш як 120 ударів на хвилину. У ряді випадків на периферичних артеріях він взагалі не визначається. Систолічний тиск знижується до 90 мм рт. ст. і нижче. При цьому діастолічний тиск може дорівнювати нулю. При значній крововтраті хворий відчуває спрагу, відзначає сухість слизових оболонок ротової порожнини.
У разі припинення кровотечі хворі частіше спокійні. Вони правильно орієнтуються в часі й просторі. Почасти відзначається адинамія. Психологічний стан може бути дещо пригніченим. Шкіра бліда, але суха. Частота пульсу рідко перевищує 100 ударів на хвилину. Він стає задовільного наповнення. Артеріальний тиск швидко нормалізується.
При огляді хворого виявляється блідість шкіри і видимих слизових оболонок, а за важкої крововтрати – ціаноз слизових оболонок і нігтьових пластинок.
У хворих із тривалою й важкою крововтратою шкіра кінцівок набуває соскоподібного відтінку. Можуть спостерігатися безбілкові набряки нижніх кінцівок, що обумовлено не-поповненим ОЦК, а також вираженими порушеннями водно-електролітного й білкового обмінів. При натисненні пальцем на шкірі кінцівки з'являється повільно зникаюча біла пляма (ознака Бурштейна).
Живіт, як правило, не роздутий (за відсутності асциту), бере участь в акті дихання, симетричний. У хворих із кровотечею з варикозно розширених гастроезофагеальних вен на тлі синдрому портальної гіпертензії живіт іноді розпластаний, помітне розширення підшкірних вен передньої черевної стінки. Пальпаторно в абсолютної більшості хворих із кровотечею в просвіт травного каналу живіт м’який. Лише при гастродуоденальних виразках, а іноді й при раку шлунка може відзначатися незначна болючість і досить помірне напруження м’язів черевної стінки в епігастральній ділянці.
Якщо джерелом кровотечі є злоякісне новоутворення, то у деяких хворих, особливо на запущених стадіях хвороби, можна пальпаторно виявити пухлину в черевній порожнині.
Посилення кишкових шумів, котрі визначаються аускультативно, може свідчити про триваючу кровотечу (симптом Тейлора), Можливо, це повязано з відповідною реакцією організму на незмінену кров, що потрапляє в кишечник.
 2015-07-04
2015-07-04 626
626