Сифіліс (syphilis, lues) — хронічне інфекційне захворювання, збудником якого є бліда спірохета. Уражає шкіру, CO, внутрішні органи, нервову систему. Розрізняють набутий і природжений сифіліс. Як інфекційне захворювання набутий сифіліс має інкубаційний, первинний, вторинний і третинний періоди, а природжений — ранній і пізній.
Зараження, крім основного — статевого — шляху, може настати і через інфіковані предмети загального користування, в тому числі й через стоматологічний інструментарій, якщо збудник потрапить з нього на ушкоджену шкіру або CO. Проте деякі автори вважають, що бліда спірохета здатна проникати і через неушкоджену CO. При природженому сифілісі збудник потрапляє в організм плода через плаценту від хворої матері.
СОПР і червона кайма губ уражаються в усіх стадіях захворювання, крім інкубаційного періоду. Інкубаційний період сифілісу становить пересічно 3—4 тиж і не має клінічних ознак.
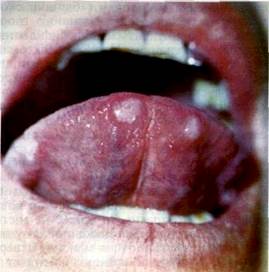
Первинний період сифілісу починається з виникнення на місці вторгнення блідої трепонеми твердого шанкеру (ulcus durum) або первинної сифіломи. Здебільшого вона локалізується на губах, яснах, язиці, мигдаликах. Розвиток твердого шанкеру починається з появи обмеженого почервоніння, у центрі якого за 2—3 дні з'являється ущільнення за рахунок інфільтрату. В центральній частині інфільтрату розвивається некроз і утворюється ерозія яскраво-червоного кольору, рідше — виразка. Ерозія має круглу або овальну форму, діаметр від 3 мм (карликові шанкери) до 1,5 см, дещо підняті й рівні краї; вона безболісна, з хрящоподібним при пальпації інфільтратом. Дно ерозії спочатку м'ясо-червоного кольору, щільне, лискуче, склероти-зоване, згодом сірувато-біле, з «сальним» нальотом (мал. 69).
Частіше розвивається один твердий шанкер, рідше два і більше. Якщо приєднується вторинна інфекція, то ерозія поглиблюється, перетворюючись на виразку, покриту брудно-сірим некротичним нальотом.
За 5—7 діб після появи первинної сифіломи відбувається збільшення регіонарного лімфатичного вузла на боці ураження (бубон, або регіонарний склераденіт). Твердий шанкер у більшості хворих зберігається протягом усього первинного і на початку вторинного періодів хвороби. Упродовж останнього тижня первинного періоду сифілісу розвивається поліаденіт усіх або більшості лімфатичних вузлів, які сягають розміру горошини. Вузли мають щільно-еластичну консистенцію, безболісні, рухомі; шкіра над ними не змінена. Поліаденіт зберігається протягом 2—3 міс.
Суб'єктивні симптоми первинного сифілісу незначні. Інколи хворі скаржаться на відчуття напруження у ділянці ураження, особливо при локалізації на губі чи язиці, незручність під час розмови та їди.
| її* |
Діагностика первинного періоду сифілісу часто важка, оскільки серологічні реакції стають позитивними лише через З тиж після появи твердого шанкеру. Суттєвими аргументами є виявлення блідої трепонеми у виділеннях первинної сифіломи або пунктаті регіонарного лімфатичного вузла (бубону) та результати реакції іммобілізації блідих трепонем (Р1БТ).
Диференціальна діагностика. Твердий шанкер на губах треба диференціювати від простого пухирчастого лишаю, при якому, на відміну від ulcus durum, появі висипу передують печія і свербіж; потім з'являються пухирці, які лопаються, утворюючи ерозії. Ерозії розташовуються на гіперемійованій основі, мають дрібно-поліциклічні обриси, швидко покриваються кіркою, яка відпадає на 5-ту — 8-му добу захворювання. Регіонарні лімфатичні вузли при цьому збільшені й болючі.
Виразкова форма твердого шанкеру за клінічними проявами дуже нагадує банальні виразки. Діагностику полегшують наявність бубону в підщелепній ділянці, відсутність запальних явищ навколо шанкеру, його безболісність та виявлення,блідої трепонеми у виділеннях виразки.
Виразковий шанкер на губі й СОПР може нагадувати ракову пухлину, що розпадається. Проте, на відміну від шанкеру, ракова пухлина знаходиться глибше, краї її дуже щільні, нерівні, часто ніби поїдені, вивернуті, дно нерівне і легко кровоточить.
Виразки при міліарно-виразковому туберкульозі СОПР, на противагу твердому шанкеру, численні, болючі, мають нерівні підриті краї. Навколо виразок можна бачити дрібні жовті крапки — іерна Трела.
Травматичні ерозії й виразки СОПР і ерозії при пухирчастій хворобі, афтозах відрізняються від твердого шанкеру болючістю та відсутністю характерного хрящоподібного ущільнення їх основи; ерозії при кератозах (ЧПЛ, лейкоплакія, ЧВ) — наявністю характерних для цих захворювань елементів ураження (полігональних папул, бляшок навколо ерозій).
Надзвичайно складною є диференціація від шанкриформної піодермії, при якій клінічні прояви абсолютно ідентичні таким первинної сифіломи. Однак шанкриформна піодермія трапляється дуже рідко. Процес при ній розпочинається з гноячка (пустули). Мікроскопія матеріалу з поверхні виразки виявляє наявність стрепто-стафілококової асоціації (збудник), результати серологічних реакцій (з урахуванням терміну виникнення виразки) і серологічного контролю протягом 6 міс після загоєння виразки негативні. Спостерігається позитивний ефект застосування антибіотиків, антисептичних та кератопластичних засобів на фоні полівітамінотерапії.
Вторинний період сифілісу проявляється на СОПР у вигляді розеол і папул.
Вторинні сифіліди, крім притаманних їм особливостей, мають ряд спільних ознак:
— висип не порушує цілісності СОПР;
— як правило, він не супроводжується суб'єктивними відчуттями;
— при появі висипу вторинних сифілідів майже у 100% випадків спостерігаються супровідні позитивні серологічні реакції (RW, осадові, РІБТ);
— одночасно з ураженням СОПР (особливо при свіжому вторинному сифілісі) мають місце розеольозні, папульозні і пустульозні висипи на шкірі;
— вторинні сифіліди супроводить поліаденіт.
Розеольозний (плямистий) висип в основному виникає симетрично на піднебінних дужках, м'якому піднебінні, мигдаликах; його елементи здатні зливатися в окремі ділянки (еритема-тозна ангіна). Вони мають застійно-червоний, іноді з мідним полиском, колір і чіткі межі. CO трохи набрякла. Інколи хворі скаржаться на неприємні відчуття і навіть болючість при ковтанні.
Найчастішим проявом на СОПР вторинного, особливо рецидивного, сифілісу є папульозний висип. В основному він локалізується на мигдаликах, піднебінних дужках, м'якому піднебінні, де папули зливаються в суцільні осередки ураження (папульозна ангіна), а також на язиці, CO щік, особливо по лінії змикання зубів, та яснах. Спочатку папула являє собою різко обмежений, темно-червоний осередок ураження діаметром до 1 мм, з невеликим інфільтратом в основі. Згодом це ураження стає щільним, круглим, розміром 3—10 мм, безболісним. Воно відмежоване від нормальної CO гіперемійованим інфільтрованим вінчиком, злегка або значно підвищується над рівнем CO. Інколи папула може не виступати над поверхнею CO. Через мацерацію епітелію на поверхні папул вони набувають білястого забарвлення, а навколо них зберігається запальний вінчик, що нагадує афти. При пошкрябуванні шпателем поверхні таких папул мацерований епітелій зскрібається, після чого утворюється ерозія м'ясо-червоного кольору. При дослідженні виділень цих ерозій виявляють бліду трепонему.
В несанованій ротовій порожнині, у разі незадовільного стану її внаслідок приєднання вторинної інфекції, папули можуть виразкуватися. З'являється значна болючість, а зона гіперемії навколо папул розширюється. З ускладненням процесу фузос-пірохетозною інфекцією клінічна картина набуває ознак виразково-некротичного стоматиту або ангіни Венсана.
На CO, як правило, з'являється декілька папул, які перебувають у різних стадіях розвитку (несправжній поліморфізм). Спочатку папули розміщені фокусно, але внаслідок постійного подразнення вони набувають тенденції до периферичного росту і злиття в бляшки, які підвищуються над CO. Бляшки вторинного сифілісу являють собою найнебезпечніше джерело передачі інфекції нестатевим шляхом. Больові відчуття можуть виникати
при утворенні ерозій на папулах, особливо якщо останні локалізуються у куті рота (сифілітична заїда). У разі тривалої травматизації папул, що розташовані в кутах рота, на перехідних складках, щоках по лінії змикання зубів, бічній поверхні язика, вони можуть гіпертрофуватися.
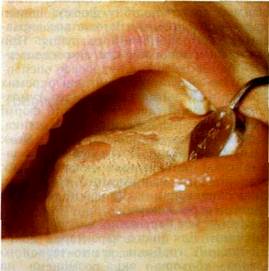
На язиці папули набувають форми великих кільцеподібних дисків. Ниткоподібні сосочки на їх поверхні або гіпер-трофовані, або атрофовані. При атрофії сосочків утворюються овальні, гладенькі, лискучі, немов поліровані, поверхні, які розміщені нижче від рівня CO («вилискуючі» папули, бляшки, симптом «скошеної луки»; мал. 72).
Папульозний висип нерідко поширюється на гортань, що зумовлює осиплість голосу (сифілітична дисфонія). Суб'єктивні відчуття при цьому відсутні.
При злоякісному перебігу сифілісу в ослаблених хворих на м'якому піднебінні, мигдаликах, набагато рідше — на інших ділянках СОПР можуть з'явитися пустульозні виразкові си-філіди. Спочатку вони мають вигляд великих набряклих інфільтратів, які невдовзі швидко розпадаються і перетворюються на глибокі болючі виразки, вкриті некротизованими тканинами з гноєм; при цьому часто спостерігаються гострі запальні явища. Виразки можуть призвести до руйнування значної частини м'якого піднебіння. Утворення виразок супроводжується утрудненням ковтання та гарячкою.
Диференціальна діагностика вторинних сифілідів. Розеол ьозн і висипи на СОПР треба відрізняти від медикаментозних. Різні за розмірами і обрисами червоні плями, що з'явилися внаслідок приймання лікарських речовин (наприклад, при так званій фіксованій сульфаніламідній еритемі), можуть нагадувати еритема-тозні сифіліди. Сифілітичну еритематозну ангіну треба диференціювати від банальної катаральної ангіни, для якої характерні підвищення температури тіла, болючість, набрякання обох мигдаликів, полум'яно-червоний колір еритеми. Катаральний стоматит відрізняється кольором еритеми, відчуттям печіння CO, негативними серологічними реакціями. Для алергічного катарального стоматиту характерні еозинофілія крові, позитивні алергічні проби тощо.
Сифілітичні папули необхідно диференціювати від проявів кератозів. Проте якщо з поверхні сифілітичної папули білястий наліт знімається дуже легко, то при лейкоплакії, ЧПЛ, ЧВ кератоз зняти не вдається. Окрім того, при кератозах відсутні інфільтрація та запальний вінчик; для них не характерна локалізація на м'якому піднебінні і мигдаликах.
Кандидоз СОПР відрізняється від сифілітичних папул тим. що після зняття з ділянок ураження сірувато-білого нальоту оголюється червона «оксамитова», а не ерозивна поверхня.
Сифілітичні папули, на яких утворилися ерозії, потрібно відрізняти від ерозій при БЕЕ, пухирчастій хворобі, простому
| Мал. 72 Вторинний сифіліс Бляшки на кінчику язика (а), бляшки на твердому піднебінні й спинці язика (6) |
пухирчастому лишаї, герпетичному та хронічному рецидивному афтозному стоматиті. При цих захворюваннях в основі ерозії немає інфільтрації; поява висипу супроводжується болем, його елементи мають яскраво-червоне забарвлення.
Виразкові сифіліди треба диференціювати від виразково-некротичного стоматиту і ангіни Венсана.
«Вилискуючі» папули («бляшки скошеної луки») можуть нагадувати прояви десквамативного глоситу (географічний язик). Останній відрізняється від сифілітичного ураження яскраво-червоним кольором ділянок десквамації, білою каймою по їх периферії, фестончастими обрисами, відсутністю ущільнення в основі, частою міграцією малюнку, хронічним перебігом (роки, навіть десятиліття).
Діагноз вторинного сифілісу грунтується на клінічній симптоматиці та результатах лабораторних досліджень (виявлення в елементах ураження блідої трепонеми, позитивні реакції Вас-сермана, осадові та РІБТ).
Третинний період сифілісу починається через 4—6 років після початку захворювання і може тривати десятки років. Ураження СОПР характеризується розвитком запальних інфільтратів (гум і горбиків), які мають тенденцію до розпаду. Висипи третинного сифілісу малозаразні, бо майже не містять блідих трепонем.
Гумозний сифіліс може локалізуватися у будь-якій ділянці СОПР, але частіше — на м'якому і твердому піднебінні, язиці. В основному гуми поодинокі. Спочатку у товщі CO утворюється безболісне ущільнення (вузол), яке поступово збільшується, досягаючи інколи розміру волоського горіха. Згодом вузол некро-тизується в центрі, після відходження гумозного стрижня виникає глибока виразка. Вона має кратероподібну форму, щільні краї, безболісна, дно її вкрите грануляціями. Загоюється виразка поступово з утворенням зірчастого втягнутого рубця. При локалізації гуми на піднебінні на її місці нерідко виникає перфорація.
Гумозне ураження язика може перебігати у вигляді окремих гум (вузлуватий глосит), рідше — у вигляді дифузного гумозного склерозу (дифузний склерозуючий глосит). При цій формі виникає суцільна дифузна глибока інфільтрація товщі язика, яка супроводжується атрофією ниткоподібних сосочків. Язик стає червоним, вилискуючим, гладеньким. Потім інфільтрат заміщується фіброзною тканиною і розвивається склероз. Язик зменшується в розмірах, стає щільним, малорухомим. На спинці його нерідко утворюються болючі тріщини, трофічні виразки, які іноді здатні до злоякісного переродження.
Горбкуватий сифіліс локалізується переважно на губах, альвеолярних відростках, піднебінні. Для нього характерна поява ізольованих, щільної консистенції горбиків темно-червоного або червонувато-коричневого кольору, які розміщені на інфільтрованій основі, не зливаються один з одним і швидко розпадаються, утворюючи глибокі виразки з нерівним дном. Після їх загоєння залишається рубець, який має фокусне розміщення, коміркову будову і фестончасті краї. Повторного висипу горбиків на рубцях ніколи не буває.
Регіонарні лімфовузли при третинному сифілісі можуть не змінюватися.
Діагноз третинного сифілісу встановлюють на основі клінічної картини та даних лабораторних досліджень (РІФ та РІБТ позитивні у 100% випадків; реакція Вассермана та осадові реакції бувають позитивні у 50—80%). При підозрі на сифіліс хворого треба направити до венеролога.
Диференціальна діагностика. Гумозну виразку диференціюють від виразок при міліарно-виразковому туберкульозі, раковому ураженні, а також від твердого шанкеру. При міліарно-виразковому туберкульозі виразка болюча, з м'якими, з'їденими, підритими краями; дно її вкрите сосочковими виростами. Ракова виразка характеризується різким ущільненням, вивернутими краями, кровоточивістю. При цитологічному дослідженні знаходять атипові клітини. Для твердого шанкеру завжди характерні наявність регіонарного лімфаденіту (бубону) і виявлення блідої трепонеми при мікроскопії матеріалу з поверхні первинної сифіломи.
Туберкульозний вовчак має повільніший перебіг (роками), м'яку консистенцію люпом. Причому на рубцях, що утворюються на їх місці, знову з'являються горбики (люпоми). Виразки, які виникають під час розпаду люпом, мають нерівні м'які краї та зернисте дно.
Лікування хворих на сифіліс проводять у шкірно-венерологічних стаціонарах і диспансерах. Для місцевого лікування сифілітичних уражень у порожнині рота застосовують 8% суспензію бійохінолу, 7% суспензію бісмоверолу, розчин міарсенолу, 10% суспензію новарсенолу в гліцерині, 10% суспензію осарсолу на персиковій олії та симптоматичні засоби.
 2015-09-06
2015-09-06 1152
1152