Туберкульоз (tuberculosis) — хронічне інфекційне захворю вання, яке викликається мікобактерією туберкульозу (паличкою Коха) Вона потрапляє в СОПР гематогенним, лімфогенним або екзогенним (повітряно-крапельним чи аліментарним) шляхом, зумовлюючи первинні та вторинні прояви інфекції
На СОПР туберкульоз проявляється головним чином вторинно у 1% хворих (як наслідок туберкульозу легень, суглобів, шкіри) у вигляді туберкульозного вовчака, міліарно-виразкового туберкульозу і надзвичайно рідко — коліквативного туберкульозу (скрофулодерми)
Первинний туберкульоз СОПР та губ (ізольоване туберкульоз не ураження) практично не зустрічається у зв'язку з тим, що СОПР малосприйнятлива до мікобактерій туберкульозу, хоча результати досліджень свідчать, що навіть неушкоджена СОПР може
інфікуватися паличкою Коха при контакті. Розвиток первинного туберкульозного комплексу можливий у дітей на місці вторгнення збудника: через 8—30 діб (інкубаційний період) виникає болюча виразка розміром 10—15 мм, з підритими нерівними краями та брудно-сірим дном. Вона супроводжується лімфаденітом. Лімфатичні вузли при цьому можуть нагноїтись і прорвати. Через
3 тиж — 1 міс виразка поступово зникає без лікування.
Туберкульозний вовчак (lupus vulgaris) є найчастішою формою вторинних туберкульозних уражень щелепно-лицевої ділянки.
Основним первинним елементом туберкульозних уражень СОПР є люпома — специфічний туберкульозний горбик (tuberculum) червоного чи жовто-червоного кольору, м'якої консистенції, діаметром 1—3 мм. Розміщуються люпоми групами:
свіжі утворюються по периферії, а ті, що розташовані в центрі, схильні до сирнистого розпаду і злиття з сусідніми горбиками. При цьому утворюються неглибокі виразки з м'якими нерівними, підритими, набряклими малоболісними краями, вистелені яскраво-червоними або жовто-червоними папіломатоз-ними малиноподібними розростаннями, що легко кровоточать і покриті чистим чи жовтуватим нальотом.
За клінічним перебігом, який характеризується повільністю, туберкульозний вовчак проходить інфільтративну, горбкувату, виразкову і рубцеву стадії. Розміщуються ураження туберкульозного вовчака переважно на шкірі обличчя (у вигляді «метелика»), поширюючись на верхню губу, червону кайму, рідше — на CO ясен і альвеолярного відростка верхньої щелепи у ділянці фронтальних зубів, твердого і м'якого піднебіння, верхньої губи та щік, де ураження представлене виразкою неправильної форми з підритими краями і виповненим кровоточивими грануляціями дном.
Інколи процес локалізується тільки на червоній каймі. При цьому губа збільшується в об'ємі від набряку, стає щільною; на ній з'являються тріщини, виразки, які покриваються криваво-гнійними кірками.
За місцем розташування на CO ясен І.Г.Лукомський виділяє
4 види уражень при туберкульозі:
1. Маргінальне. Охоплює ясенний край спочатку у вигляді інфільтрації, потім переходить у горбкувато-ерозивну форму. CO ясен набуває яскраво-червоного кольору, ясенний край та міжзубні сосочки різко набрякають, обриси ясенного краю згладжуються. Ясна ніби поколоті шпильками, болючі, матового відтінку, легко кровоточать.
2. Супрамаргінальне інфільтративне або горбкувато-виразкове ураження не поширюється на край ясен. На місці рубців, що лишаються внаслідок загоєння виразок, виникають нові люпоми, а потім виразки неправильної форми з покритим
сірувато-жовтим нальотом дном. Якщо процес локалізується на губі, то вона збільшується в об'ємі від набряку, стає щільною, на ній з'являються тріщини, виразки, які покриваються криваво-гнійними кірками.
3. Тотальне. Інколи у процес залучена уся поверхня ясен. Він має інфільтративний, частіше — ерозивний або виразковий характер. При цьому досить часто уражається кісткова тканина альвеолярного відростка, зуби стають рухомими і випадають, може розвинутися картина «гіпертрофічного люпозного гінгівіту». Регіонарні лімфатичні вузли збільшені та ущільнені.
4. Білатеральне. Розвивається як виразковий вовчак, при якому часто спостерігається комбіноване ураження ясен, піднебіння, язика та губ з типовою динамікою туберкульозного ураження: горбики —> розпад —> виразка -> рубець.
Виразки при вовчаку на СОПР та червоній каймі губ можуть у 1—ГО% випадків зазнавати злоякісного переродження.
Діагностика. Клінічна діагностика захворювання полегшується наявністю типових для туберкульозного вовчака симптомів «яблучного желе» (при діаскопії) та провалювання зонда (Поспєлова).
При натискуванні предметним склом на шкіру чи червону кайму губ уражена тканина знекровлюється і люпоми у вигляді жовто-коричневих вузликів стають добре видними (нагадують яблучне желе), а при надавлюванні ґудзиковим зондом на горбик зонд провалюється в люпому — феномен Поспєлова, проба з зондом.
Регіонарні лімфатичні вузли збільшуються, стають щільними, спаяні в горбасті пакети. Реакція Пірке, як правило, позитивна. Палички Коха виявляються дуже рідко.
Патогістологічне дослідження виявляє типові туберкульозні горбики з епітеліоїдними клітинами, гігантськими клітинами Пирогова — Лангганса й лімфоцитами по периферії. Казеозний некроз виражений слабко або зовсім відсутній. Запальний інфільтрат складають лімфоцити та плазмоцити. Палички Коха зустрічаються в незначній кількості.
Диференціальна діагностика. Туберкульозний вовчак розмежовують з горбкуватими ураженнями при третинному сифілісі (при якому горбики щільні і, на відміну від туберкульозного вовчака, повторно ніколи не утворюються на рубцях; симптом Поспєлова — негативний), лепрою та червоним вовчаком. Останній відрізняється відсутністю люпом, наявністю еритеми, гіперкератозу та рубцевої атрофії.
Міліарно-виразковий туберкульоз (tuberculosis miliaris ulcerosa) — варіант вторинного туберкульозного ураження СОПР, який розвивається на тлі зниженої реактивності.
Мікобактерії туберкульозу, виділяючись у значній кількості з мокротинням, при тяжкому прогресуючому перебігу процесу внаслідок автоінокуляції з відкритих осередків інфекції (частіше
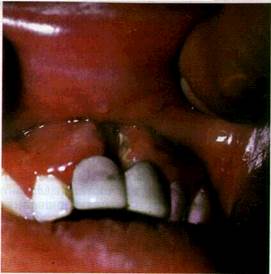
| Мал. 67 Туберкульозна виразка слизової оболонки шоки |
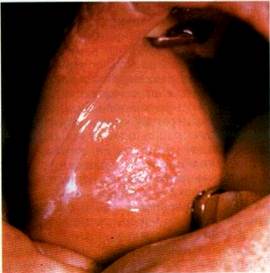
з каверн легень) укорінюються в CO (як правило, в місцях травм) щік по лінії змикання зубів, спинки та бічних поверхонь язика, м'якого піднебіння При цьому виникають типові туберкульозні горбики, подальший розвиток яких супроводжується розпадом у центрі і утворенням неглибокої, спочатку невеликої, з нерівними підритими м'якими краями, дуже болючої виразки, яка має повзучий характер і росте по периферії, досягаючи іноді великих розмірів. Дно і краї виразки мають зернистий характер (за рахунок горбиків), покриті жовто-сірим нальотом Тканини, що оточують виразку, набряклі, і по периферії виразкової поверхні можливо виявити дрібні абсцеси, так звані зерна або тільця Трела (мал 67) У разі тривалого існування виразки приєднується вторинна інфекція і краї та дно й робляться щільними На язиці та перехідних складках виразки мають форму щілин з підритими краями (мал 68) Лімфатичні вузли на початку існування виразки можуть не пальпуватися, а згодом збільшуються, стають щільно-еластичними, болючими
Діагностика. Проводячи діагностику міліарно виразкового туберкульозу, важливо оцінити загальний стан хворого (слабість, схуднення блідість шкіри, незначне підвищення температури тіла, посилена пітливість тощо).
За допомогою цитологічного дослідження матеріалу з виразки виявляють серед елементів запалення і змішаної мікрофлори гігантські клітини Пирогова — Лангганса та епітелюїдні клітини Інколи (при забарвлюванні за Цілем — Нільсеном) вдається виявити мікробактерії туберкульозу. Оскільки у таких хворих реактивність знижена, то внутрішньошкірна проба Пірке часто буває негативною
| Мал. 68 Туберкульозна виразка слизової обо лонки перехідної складки губи і ясен |
Диференціальна діагностика Диференціюють від травматичної', декубітальної' та трофічної виразок СОПР, ерозій та виразок при ускладненні висипів вторинного сифілісу вторинною інфекцією, гумозних виразок при третинному сифілісі, а також стоматиту Венсана та раку СОПР
Коліквативний туберкульоз (скрофулодерма) — більш рідкісна форма вторинного туберкульозу, трапляється головним чином у дітей. Типовою ознакою цієї форми є утворення у глибоких ша pax CO вузлів, які з часом зазнають розпаду. При цьому виникають виразки неправильної форми, м'якої консистенції, із з'їденими підритими краями та в'ялими грануляціями на дні Виразка малоболюча, при Гі загоєнні утворюються нерівні, так звані кошлаті, рубці
Диференціальна діагностика. Коліквативну форму туберкульозу СОПР диференціюють від гумозної виразки, дно якої теж містить грануляції (протб краї її кратероподібні, цупкі, безболісні; після загоєння виразки лишається втягнутий зірчастої форми рубець); актиномікозу (вузли характеризуються різкою дошкоподібною цупкістю, наявністю фістул, у виділеннях яких знаходять друзи променевого гриба); ракової виразки (трапляється у зрілому віці, характеризується цупкістю, болючістю, вивернутими краями та наявністю атипових клітин при цитологічному дослідженні)
Лікування туберкульозних уражень СОПР стоматолог проводить на фоні загальної терапії, призначеної фтизіатром Санація ротової порожнини, усунення травмуючих чинників, лікування зубів та патології пародонта є обов'язковою умовою місцевої терапії туберкульозних уражень CO Застосовують антисептичні,
некролізуючі засоби, специфічні протитуберкульозні препарати — ізоніазид, фтивазид, салюзид, метазид; знеболювальні препарати та засоби, що поліпшують репаративні властивості тканин
ЛЕПРА
Лепра (Іерга; хвороба Гансена, гансеноз, гансеніаз; застаріла назва — проказа) — інфекційне захворювання людини, яке викликається мікобактеріями лепри і характеризується різними за клінічними проявами гранулематозними ураженнями шкіри, CO верхніх дихальних шляхів та порожнини рота, периферичної нервової системи, очей, а в разі пізньої діагностики — внутрішніх органів та кістково-м'язового апарата.
Хворі на лепру найчастіше звертаються до дерматолога Однак небезпечність цього захворювання полягає в тому, що прояви на шкірі, навіть довготривалі, не викликають у людини больових відчуттів. Тому часто хворі приходять на прийом з першими скаргами (до невропатолога, терапевта, інколи до хірурга, офтальмолога, оториноларинголога, стоматолога) уже при більш задавненій хворобі Отже, ефективність надання медичної допомоги хворим на лепру та успіхи у боротьбі з нею залежать від знання лікарями будь-якого фаху клініки ранніх проявів хвороби та принципів організації протилепрозних заходів.
Етіологія. Збудником лепри є грампозитивна кислотостійка паличка лепри (мікобактерія Гансена — Нейссера) — об-лігатний внутрішньоклітинний паразит клітин ретикулоендоте-ліальної системи (системи макрофагів). Мікобактерії лепри за своїми мікробіологічними властивостями, розмірами, зовнішнім виглядом подібні до збудника туберкульозу.
Більшість фахівців вважають вірогідним повітряно-крапельний шлях передачі інфекції, визнаючи водночас можливість черезшкірного зараження — через заражені предмети хворого, заражені харчові продукти. Доведена також можливість виділення мікобактерій з молоком хворих матерів.
Лепра — хвороба з чітко визначеним соціальним компонентом. Сучасна географія розповсюдження лепри свідчить про зв'язок рівня захворюваності з економічними показниками життя груп населення, рівнем загальної і санітарної культури, розвитком локальних служб охорони здоров'я У країнах з високими показниками якості життя лепра зовсім ліквідована або зведена до спорадичних випадків.
Нині у різних країнах світу одержали визнання 2 основні класифікації лепри' Мадридська (1957) та Рщлі — Джолпінга (1966), яку Х Міжнародний конгрес з лепри (Берген, 1973) рекомендував для використання з науковою і практичною метою Класифікація Ріллі — Джолпінга грунтується на розподілі хворих на лепру залежно від стану їх імунологічної реактивності й
даних гістопатологічних, бактерюскопічних та імунобіологічних досліджень.
Лепроматозний процес розглядають як безперервний спектр імунологічних змін, що зумовлені туберкулощним (ТТ) і лепрома-тозним (LL) типами лепри. Вони називаються полярними групами. Виділяють також три основні проміжні групи (форми): погра-нично-туберкулоідну, пофаничну, погранично-лепроматозну. Крім того, виокремлюють недиференційовану форму, а останнім часом введене поняття субполярних форм захворювання.
Всі форми лепри розрізняють за характером клінічних ознак, перебігом, прогнозом, а також епідеміологічною значимістю.
Клініка. Найяскравішими клінічними проявами відрізняються полярні типи лепри. Тип лепри ТТ характеризується більш легким (порівняно з типом LL) перебігом, краще піддається терапії При ТТ типі уражаються в основному шкіра та периферичні нерви, рідше — деякі внутрішні органи. Мікобактерії лепри виявити важко, це можливо лише при гістологічному дослідженні. У зскрібках з уражень шкіри, CO носа, рота вони, як правило, відсутні.
Прояви типу ТТ на шкірі (залежно від стадії) мають вигляд поодиноких плям, папульозного висипу, бордюрних чи саркоїдних елементів. Характерною ознакою цього висипу є раннє порушення на поверхні його елементів тактильної, температурної і больової чутливості, а тому можливі глибокі опіки і грубі рубці як сліди перенесених термічних уражень. Інколи навколо бляшок і бордюрних елементів виявляють гіпопігментацію шкіри у вигляді вузького обідка. На місці будь-яких елементів лепри типу ТТ завжди залишаються ділянки гіпопігментації, а у випадку глибокої інфільтрації — атрофія шкіри.
Тип LL відрізняється більшою різноманітністю проявів на шкірі, залученням у процес CO і внутрішніх органів та пізнішим ураженням нервової системи; важче піддається лікуванню Крім того, в усіх випадках захворювання виявляють велику кількість мікобактерій лепри Лепромінова реакція негативна
Клініці інших різновидів лепри тією чи іншою мірою притаманні ознаки обох полярних типів лепри.
Початковий висип на шкірі при типі LL найчастіше має вигляд численних еритематозних, еритематозно-пігментних або еритематозно-гіпопігментних плям, характерними ознаками яких є симетричне розміщення, невеликі розміри і відсутність чітких контурів.
Ці плями мають гладеньку лискучу поверхню; найчастіше локалізуються на обличчі, розгинальних поверхнях кистей, передпліч та гомілок, а також на сідницях. З часом початковий колір плям набуває бурого чи жовтуватого (мідний, іржавий) відтінку. Чутливість і потовиділення в їх межах не порушені.
Інфільтрація шкіри супроводжується посиленням функції сальних залоз, і шкіра в зоні плям та інфільтратів стає «жирною», вилискуючою, з розширеними фолікулами (має вигляд шкірки помаранча). У разі дифузної інфільтрації шкіри обличчя, при якій, як правило, волосиста частина голови залишається неура-женою, природні зморшки та складки поглиблюються; надбрівні дуги різко виступають, ніс потовщується, щоки, губи і підборіддя мають часточковий вигляд («левова морда»). Не розвиваються інфільтрати в ділянках так званих імунних зон — на шкірі ліктьових та підколінних згинальних поверхонь, внутрішньої частини повік, пахвових ямок.
У ділянці інфільтратів, часто вже в ранніх стадіях, з'являються поодинокі або множинні горбики та вузли (лепро-ми) розміром І—З мм. Лепроми найчастіше локалізуються на обличчі (надбрівні дуги, лоб, крила носа, підборіддя, щоки), мочках вух, а також на шкірі кистей, передпліч, гомілок, рідше стегна, сідниць, спини. Вони чітко відмежовані від оточуючої шкіри, безболісні. Залежно від глибини залягання інфільтрату лепроми бувають дермальні або гіподермальні. Найчастіше (за відсутності специфічної терапії) вони укриваються виразками. Виразки можуть зливатися, утворюючи значні виразкові поверхні.
В усіх випадках при типі LL уражається CO носа, а в задавнених випадках — СОПР (ясна, піднебіння, спинка язика, червона кайма губ, гортань). Як і на шкірі, прояви лепри на СОПР різноманітні і характеризуються стадійністю розвитку:
інфільтрація -> горбик -> виразка -> рубець.
Лепроматозний інфільтрат сірувато-білий, інколи з темно-синіми ділянками, злегка піднімається над оточуючою його CO. Згодом на фоні інфільтрату безсистемне з'являються поодинокі або множинні горбики матово- чи сірувато-рожевого кольору, схильні до периферичного росту і злиття. Спочатку вони щільні, але згодом розм'якшуються і через деякий час на горбиках з'являються невеликих розмірів виразки з горбкуватою основою і нерівними, злегка піднятими краями, тобто дно виразки представлене безструктурними некротичними масами, що переходять у грануляційну тканину. Загоюючись, виразки залишають круглі чи променисті гладенькі, лискучі рубці білого кольору, що можуть зумовлювати деформацію м'якого піднебіння, язика, тимчасом як виникають нові інфільтрати, горбики і виразки. Інколи горбики, обминувши стадію виразки, можуть рубцюватися.
Залежно від локалізації лепрозних уражень їм притаманні певні особливості. Так, на CO губ спочатку з'являються дифузне почервоніння, синюшні плями, потовщення епітелію. Лепрозні горбики, які яскраво виявлені на червоній каймі губ, рідше трапляються на внутрішній їх поверхні, розміщуються в підслизовій основі. Горбики довгий час лишаються не-
зміненими, проте згодом можливе утворення на них поверхневих безболісних виразок, виділення з яких, висихаючи, формують світло-жовті кірки. Рубцювання виразок зумовлює деформацію.
На яснах лепрозні ураження починаються з інфільтрації. Ясна набряклі, стають пухкими, червоними, інколи ціанотичними, кровоточать, безболісні. На поверхні CO утворюються ерозії, які, рубцюючись, спричинюють зморщення ясенного краю. Відбуваються ретракція ясен, оголення коренів зубів.
При всіх формах лепри зміни периферичної нервової системи та нігтів є звичайними. Нігті стають тьмяними, сіруватими, потовщеними, покресленими поздовжніми борозенками, ламкими, крихкими, легко розшаровуються. Особливістю лепрозних невритів є їх висхідний характер і «острівний» (римуску-лярний) тип порушення чутливості, що зумовлене першочерговим ураженням нервових закінчень в осередках висипу, ураженням шкірних гілочок і окремих нервових стволів. Звичайно нервові стволи уражаються спочатку в певних ділянках, які вважають найбільш уразливими до мікобактерій лепри (ділянки предилекції). Найчастіше інвалідність при лепрі зумовлена саме ураженням периферичної нервової системи (в тому числі й трофічними виразками).
Діагностика. Основними для правильного діагностування лепри є знання і оцінка клінічних проявів захворювання, а також даних функціональних і лабораторних досліджень. Важливе значення має анамнез (мешкання в ендемічній зоні, контакт з хворими на лепру). Слід враховувати термін існування висипу та плям, скарги хворих на парестезії шкіри верхніх та нижніх кінцівок, а також порушення чутливості інших ділянок шкіри, невралгічний біль та артралгію в кінцівках, опіки та рубці шкіри невідомого походження, погіршення носового дихання, часті носові кровотечі. Під час обстеження вирішальне значення має огляд усієї поверхні шкіри, який треба проводити при доброму денному бічному освітленні, користуючись за необхідності лупою. Важливими критеріями діагностики лепри є порушення поверхневої чутливості шкіри й трофічні зміни, зумовлені ураженням її нервових закінчень. Отже, в усіх випадках появи на шкірі висипу, що не регресує при проведенні звичайної терапії, необхідні консультація дерматолога і проведення відповідних додаткових обстежень.
Обстеженню на лепру підлягають особи, що скаржаться на зниження чи зникнення чутливості в окремих ділянках тіла, парестезії, часті опіки, ревматоїдний біль у кінцівках, нерізко виражені контрактури в V, IV, III пальцях верхніх кінцівок;
початкову атрофію м'язів, пастозність кистей і стіп, стійке ураження CO носа, трофічні виразки. Для типу лепри ТТ характерні досить ранні ураження периферичної нервової системи, для виявлення яких застосовують функціональні проби
| 11 8 151 |
з нікотиновою кислотою, гірчичником, на потовиділення, гістамінову та ін.
Бактеріоскопічне дослідження проводять так: мазки, які готують із скарифікатів шкіри не тільки осередків ураження, а й надбрівних дуг, мочок вух, підборіддя, зскрібків з CO носа та дна і країв виразок СОПР, забарвлюють за Цілем — Нільсеном. Мікобактерії лепри знаходять як в глибоких, так і в поверхневих шарах епітелію в цитоплазмі епітеліальних клітин.
Основним показником імунореактивності організму людини відносно збудника лепри є внутрішньошкірна лепромінова проба (реакція Міцуди).
Диференціальна діагностика. Проводять розмежування з неспецифічними виразками СОПР та ураженнями при туберкульозі, сифілісі, пухлинних процесах.
Лікування хворих на лепру, як правило, починають у стаціонарі протилепрозного закладу. Всі уперше виявлені хворі, незалежно* від місця їхнього проживання, підлягають госпіталізації для поглибленого обстеження, включаючи детальне визначення імунного статусу, та індивідуального лікування.
Основними протилепрозними засобами на сьогодні є препарати сульфонового ряду — діафенілсульфон (дапсон, ДДС, ав-лосульфон), сулюсульфон (сульфетрон), діуцифон тощо, поряд з якими застосовують рифампіцин, лампрен, протіонамід та етіонамід.
Комплексне лікування хворих передбачає одночасне застосування 2—3 протилепрозних препаратів у поєднанні з стиму-лювальними, вітамінними та загальнозміцнювальними засобами. З метою посилення реакцій клітинного імунітету поряд з сульфонами застосовують різні імунотерапевтичні препарати, повторні введення лейкоцитарного «фактора передачі», суспензії алогенних лейкоцитів, тимогену та ін. Залежно від форми та стадії хвороби лікування хворих у сучасних умовах триває 3— 10 років, при типі LL протирецидивне лікування у більшості випадків проводять протягом усього життя хворого. За рекомендацією ВООЗ, останнім часом per os призначають 2 сильні засоби: офлоксацин і рифампіцин. Курс лікування — 4 тиж.
Профілактика лепри включає індивідуальні й соціальні заходи. Найважливіше значення має проведення загальнооздоровчих заходів: підвищення якості життя населення, поліпшення умов буття, здоровий спосіб життя. Члени сім'ї хворого, обслуговуючий медичний персонал ніяких спеціальних правил поведінки не потребують. Виписані з стаціонару хворі у разі супутніх захворювань можуть бути госпіталізовані в загальні і спеціалізовані медичні заклади без будь-яких обмежень. Надзвичайно важливим заходом профілактики лепри, який застосовують з метою виявлення хворих в найбільш ранніх стадіях хвороби, є регулярне обстеження членів сімей хворих і всіх мешканців ендемічних щодо лепри регіонів.
 2015-09-06
2015-09-06 836
836