Ринит
Ринит - воспаление слизистой носовой полости. В клинической картине на первый план выступают симптомы нарушения дыхания, что затрудняет кормление грудью. Недоедание приводит к нарушению сна, беспокойству, потере массы тела. Стекание слизи по задней стенке глотки вызывает кашель, усиливающийся при дыхании через рот. Наиболее часто кашель проявляется ночью.
У детей старшего возраста вначале появляются ощущение сухости, жжение в носу и носоглотке, затруднение носового дыхания, слезотечение, головная боль. Снижается обоняние. Голос принимает гнусавый оттенок. Через несколько часов появляется се-розно-водянистое, затем более густое слизистое отделяемое. Выделения вызывают раздражение кожи преддверия носа.
Педиатрия для фельдшера
Болезни внутренних органов


 Симптомы интоксикации, как правило, выражены умеренно. Ринит практически всегда бывает ринофа-рингитом, т. е. в процесс вовлекается глотка.
Симптомы интоксикации, как правило, выражены умеренно. Ринит практически всегда бывает ринофа-рингитом, т. е. в процесс вовлекается глотка.
Фарингит
Фарингит — это воспалительный процесс, локализованный в глотке. При фарингите характерны жалобы детей старшего возраста на «першение в горле» (чувство зуда, инородного тела), сухой, навязчивый кашель («дерет горло»). При объективном обследовании выявляется гиперемия и «зернистость» (гипертрофия глоточной лимфоидпой ткани) задней стенки глотки. Воспалительный процесс в носоглотке часто приводит к развитию острого среднего отита у маленьких детей. Инфекция попадает в среднее ухо через короткую и широкую евстахиевую трубу. При этом определяется положительный козеяковый или трагуе-симптом.
Конъюнктивит
Характерным симптомом аденовирусной инфекции является поражение слизистых оболочек глаз. Клиническими проявлениями заболевания являются жжение, резь, ощущение инородного тела в глазах. Слизистая оболочка век инъецирована, веки отечные. Конъюнктива глаз резко гиперемиропана, зернистая. Отмечается обильное серозпо-гнойное отделяемое.
Особенностью аденовирусной инфекции является преобладание местных симптомов болезни над общими. Для аденовирусной инфекции характерны длительный лихорадочный период, поражение лимфоидной системы с увеличением миндалин (развитие ангины), фолликулов на задней стенке глотки. При поражении лимфоидного аппарата кишечника появляются приступообразные боли в животе, рвота.
Грипп наиболее часто вызывает развитие ларингита и трахеита.
Ларингит
Ларингит — воспаление слизистой оболочки гортани. Основными симптомами заболевания являются сначала грубый, сухой, затем влажный, «лающий» кашель, охриплость или осиплость голоса, иногда афония. Если воспалительный процесс распространяется на голосовые связки и подсвязочное пространство, то появляются клинические симптомы стенозирующего ларингита {ложный круп или острый стеноз гортани). Сте-нозиругащий ларингит встречается обычно у детей от б месяцев до 3 лет с аллергической настроенностью. В основе развития ложного крупа лежат:
а) воспалительный отек слизистой оболочки;
б) закупорка просвета гортани мокротой;
в) рефлекторный спазм гортани.
Острый стеноз гортани характеризуется триадой симптомов: стенотическим дыханием (с затрудненным вдохом), изменением голоса и грубым кашлем. Обычно ложный круп развивается внезапно, чаще среди ночи. Ребенок становится беспокойным, появляются кашель, осиплый голос, шумное дыхание, слышное на расстоянии, отмечается бледность кожных покровов.
В зависимости от выраженности стеноза и дыхательной недостаточности выделяют 4 степени тяжести крупа.
I степень стеноза (компенсированная) характеризуется наличием грубого, «лающего» кашля, осиплого голоса, шумного дыхания с небольшим втяже-ннем яремной ямки при плаче или физической нагрузке.
Стеноз II степени сопровождается более выраженными нарушениями состояния: появляется беспокой-
Педиатрия для фельдшера
Болезни внутренних органов


 ство, учащается кашель, одышка становится постоянной с участием в акте дыхания вспомогательной мускулатуры. Развивается выраженный цианоз носогубпого треугольника.
ство, учащается кашель, одышка становится постоянной с участием в акте дыхания вспомогательной мускулатуры. Развивается выраженный цианоз носогубпого треугольника.
III степень (декомпенсированная) — ребенок воз
бужден, беспокоен, испуган, мечется в постели. Кожа
бледно-цианотичная, покрыта липким, холодным по
том, отмечается цианоз губ и акроцианоз. Резко выра
жена одышка с глубоким втяжением на вдохе эпигаст-
ральной области и всех податливых мест грудной клет
ки. Пульс частый, становится парадоксальным, тоны
сердца глухие.
IV степень (асфиксия) — ребенок в изнеможении
падает, запрокидывает голову, тщетно пытается вдох-
путь, хватает воздух открытым ртом. Быстро нарас
тает цианоз, могут появиться судор.оги. Пульс слабого
наполнения, нерегулярный, тоны сердца приглушены.
Постепенно дыхание прекращается. Тоны сердца за
мирают, и после беспорядочных сокращений сердце ос
танавливается. Лечение при остром стенозирующем
ларингите должно проводиться на основании клини
ческих проявлений заболевания сразу же при появле
нии первых симптомов стеноза.
Трахеит
Трахеит — воспаление слизистой оболочки трахеи. При трахеите кашель сначала сухой, отрывистый, позже становится влажным. Характерны жалобы на болезненность и чувство жжения за грудиной, особенно во время кашля.
Особенностью клинического течения гриппа в целом является выраженность симптомов интоксикации в первые 2 дня и незначительность катаральных явлений, которые присоединяются позже.
Парагрипп. Проявляется клиническими признаками ларингита, который нередко осложняется развитием ложного крупа.
С первого дня заболевания появляются катаральные явления. Симптомы интоксикации выражены умеренно. Больные жалуются на осиплость голоса, грубый, упорный кашель.
Реепираторпо-синткциальная инфекция (РС-ип-фекция). Является одним из наиболее тяжелых вирусных заболеваний органов дыхания у детей раннего возраста и характеризуется преимущественным поражением нижних дыхательных путей с развитием клиники бронхита.
Бронхит
Острый бронхит - воспаление бронхов, редко бывает у детей как самостоятельная болезнь, поэтому, как правило, сопровождается другими признаками респираторной вирусной инфекции. Основным симптомом острого бронхита является кашель, вначале сухой, затем более мягкий, влажный. Дети раннего возраста мокроту обычно заглатывают. Перкуторный звук над легкими не изменен. Аускультативно на всем протяжении легких прослушиваются непостоянные сухие и разнокалиберные влажные хрипы. Количество хрипов и их локализация меняются в течение дня, особенно после кашля. Симптомы интоксикации выражены умеренно. Острый бронхит обычно является двусторонним процессом и заканчивается выздоровлением через 2-3 недели.
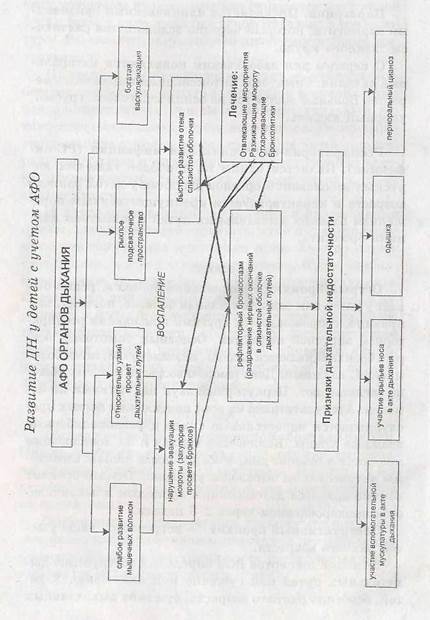
Обструктивный бронхит — встречается чаще у детей раннего возраста.
Комитет экспертов ВОЗ определил обструкцию дыхательных путей как сужение или окклюзию. У детей, особенно раннего возраста, сужение дыхательных
Педиатрия для фельдшера
Болезни внутренних органов
Ш
 | |||
 |
|
путей ггри бронхите обусловлено отеком слизистой оболочки и выделением секрета в просвет бронхоЕ. Вторым механизмом развития обструктивного бронхита является бропхислоспазм. В клинической картине обструктивного бронхита преобладают симптомы дыхательной недостаточности: цианоз, одышка, участие вспомогательной мускулатуры в акте дыхания, свистящее дыхание (удлиненный «свистящий выдох»). При аускультации выслушиваются разнокалиберные сухие и влажные хрипы с обеих сторон, которые слышны на расстоянии и могут ощущаться пальиаторяо.
Брокхколит (капиллярный бронхит) — заболевание преимущественно детей первых двух лет жизни (наиболее часто болеют дети 5-6 месяцев). Характеризуется генерализованным обструктивным поражением бронхиол и мелких бронхов.
В большинстве случаев появлению клиники брон-хиолита предшествуют умеренно выраженные явления ОРВИ. В одних случаях внезапно, в других — постепенно состояние ухудшается, ребенок становится вялым, снижается аппетит, появляется кашель, нарастает одышка с затрудненным дыханием, втяжением уступчивых мест грудной клетки, раздуванием крыльев носа. Ярко выражены и другие признаки дыхательной недостаточности: бледность, периоральный или более генерализованный цианоз, тахикардия. При очень выраженной одышке и поверхностном дыхании иногда хрипы почти не выслушиваются. Могут появляться периоды апноэ. Выраженная одышка приводит к эксикозу. Температура тела чаще невысокая (субфебрильная или далее нормальная). В то же время у других детей при бурном нарастании обструктивпого синдрома с первых часов болезни отмечается лихорадка, плохо поддающаяся лечению. Грудная клетка вздута, увеличена в объеме, перкуторный звук над ней с коробочным оттенком.
Педиатрия для фельдшера
Болезни внутренних, органов
ИЗ

 Тоны сердца несколько приглушены. Аускультативно над легкими в большинстве случаев обнаруживают обилие сухих, влажных мелкопузырчатых и кренитирую-щих хрипов. Рентгенологически для бронхиолита характерна повышенная прозрачность легких.
Тоны сердца несколько приглушены. Аускультативно над легкими в большинстве случаев обнаруживают обилие сухих, влажных мелкопузырчатых и кренитирую-щих хрипов. Рентгенологически для бронхиолита характерна повышенная прозрачность легких.
Лечение и уход при ОРВИ зависят от локализации патологического процесса в каждом конкретном случае. Однако при их проведении необходимо помнить:
1. В первые 1-2 дня от начала заболевания целесо
образно назначать противовирусные препараты (лей
коцитарный интерферон, оксалиновая мазь, противо
гриппозный гамма-глобулин, ДНК-аза).
2. Антибиотики на вирусы не действуют, поэтому воп
рос о их назначении должен решаться индивидуально.
3. При проведении дезинтоксикационной терапии
наиболее часто достаточно бывает назначить ребенку
обильное питье.
4. Основным методом лечения ОРВИ является про
ведение симптоматической, местной терапии. Причем
данное лечение во многом зависит от локализации
патологического процесса и неразрывно связано с орга
низацией ухода за больным.
Ринит. Лечение направлено на восстановление проходимости дыхательных путей и устранение воспалительного процесса. Сосудосуживающие препараты применяют в начале заболевания при обильном жидком отделяемом (салицил-адреналиновые капли, 0,05-0,1% раствор нафтизина, 0,05%-0,1%раствор галазолина). После введения сосудосуживающих капель закапывают лекарственные препараты с антисептическим действием (20% раствор сульфацил-натрия, 2% раствор колларгола, 0,1% раствор риванола). Сосудосуживающие средства используют не более 2-3 дней, так как при длительном их применении возможно усилепие отека слизистой оболочки
носа. В лечении широко используется рефлекторная терапия (горчичники к икроножным мышцам, сухая горчица в носки к подошвам, горячие ножные ванны, парафиновые или озокеритовые «сапожки»).
Детям грудного возраста сосудосуживающие капли рекомендуется вводить за 15—20 минут до кормления, чтобы во время еды ребенок мог дышать носом, и отделяемое из носа не попало в слуховую трубу. Необходимо контролировать у ребенка своевременность смены носовых платков. При раздражении кожи вокруг носа выделениями ее необходимо смазывать стерильным маслом (растительным или вазелиновым).
Фарингит, Хорошим эффектом при фарингите обладают такие препараты, как фарингосепт, ингалипт. При сухом кашле необходимо назначать средства, блокирующие кашлевой центр, т. е. подавляющие кашель: либексин, тусупрекс, глауцин (назначать с 2-х лет). Из физиотерапевтических процедур при фарингите назначают масляные ингаляции коротким курсом, так как при длительном применении они могут вызвать атрофию слизистой оболочки.
Ларингит. Лечение должно быть направлено на предупреждение скопления слизи в просвете дыхательных путей. С этой целью назначают:
1) средства, разжижающие мокроту: теплое щелоч
ное питье (раствор натрия бикарбоната или «Боржо
ми» с молоком), содовые ингаляции, протеолитические
ферменты (трипсин, террелитин, ацетшщестеип), йоди
стый калий и др.;
2) отхаркивающие средства: мукалтин, бромгек-
син, отхаркивающие микстуры (алтей, термопсис),
отвары трав (мать-и-мачеха, шалфей, зверобой, чеб-
рец и др.);
3) броахолитики — при необходимости снятия
бронхоспазма (ингаляции с эуфиллином, эфедрином,
Педиатрия для фельдшера
Болезни внутренних, органов
 оронхолитин или солутан — внутрь, в тяжелых случаях — эуфиллин в/в).
оронхолитин или солутан — внутрь, в тяжелых случаях — эуфиллин в/в).
При отсутствии лихорадки и симптомов сердечнососудистой недостаточности используется рефлекторная терапия: горячие ножные ванны, горчичники на грудную клетку и к икроножным мышцам, озокерито-вые «сапожки».
Оказание неотложной помощи при развитии стено-зирующего ларингита рассматривается в разделе «Неотложная помощь».
Самым важным моментом ухода при ларингите является соблюдение «голосового режима», т.е. создание покоя голосовым связкам. Ребенка следует поместить в отдельную палату, обеспечив психический и физический покой, полноценный сон, свежий прохладный воздух, индивидуальный уход, при бодрствовании — организовать отвлекающий досуг.
Бронхиты. Лечение бронхита, как правило, требует ликвидации следующих симптомов: влажного кашля, гипертермии, одышки и цианоза. При наличии влажного кашля назначаются препараты, обладающие разжижающим и отхаркивающим действием. При повышении температуры тела до 37,5°С жаропонижающие средства не назначают, а лишь обеспечивают ребенка обильным питьем. При температуре тела до 38СС проводят физическое охлаждение (уксусное обертывание, холод на крупные соеуды и к голове, обтирание спиртом). Температура тела 38°-38,5°С требует введения жаропонижающих средств перорально или ректально. Оптимальным препаратом является парацетамол (0-15 мг/кг массы). Повышение температуры тела выше 38,5°С является показанием для введения литической смеси в/м или в/в (50% раствор анальгина и 2% раствор димедрола). Во время борьбы с гипертермией проводят строгий контроль за диуре-
зом. Выраженная централизация кровообращения (стойкие бледность и мраморноеть кожи, холодные на ощупь конечности, увеличенная разница между температурой в подмышечной впадине и ректальной) требует, сочетания введения литической смеси с сосудистыми спазмолитиками (никотиновая кислота, папаверин, дибазол). С целью ликвидации признаков дыхательной недостаточности проводят оксигенотера-пию. Назначают увлажненный кислород, кислородную палатку. Головной конец кровати должен быть приподнят на 30-40". В домашних условиях обеспечивают в комнате свежий, несколько прохладный воздух. При бронхитах широко используют физиотерапию (с учетом периода заболевания): УВЧ, индуктотермия, электрофорез.
Больной ОРВИ подлежит изоляции и при уходе за ним необходимо соблюдение «масочного режима».
Острая пневмония
Острая пневмония — это острый воспалительный процесс в паренхиме легких, который характеризуется признаками интоксикации, дыхательной недостаточностью, локальными физикальными изменениями и характерными рентгенологическими параметрами.
Этиология. Причиной развития воспалительного процесса в легких могут быть пять видов агентов:
1) патогенные микроорганизмы (стафилококки,
стрептококки, пневмококки, кишечная палочка);
2) вирусы (гриппа, респираторно-синтициальные,
аденовирусы и Др.);
3) микоплазма;
4) паразиты (гшевмоцисты);
5) патогенные грибы (каыдиды).
Педиатрия для фельдшера
Болезни внутренних органов
 Нередко при пневмонии обнаруживается смешанная флора: бактериальная, вирусо-бактериальпая и другие сочетания.
Нередко при пневмонии обнаруживается смешанная флора: бактериальная, вирусо-бактериальпая и другие сочетания.
В возникновении заболевания решающую роль играет состояние макроорганизма: его реактивность, сенсибилизация, наследственная предрасположенность к заболеваниям органов дыхания. Способствуют развитию пневмонии морфологическая и функциональная незрелость ребенка раннего возраста, врожденные дефекты органов дыхания и ферментных систем, аномалии конституции, иммунодефицитные состояния, недоношенность, осложненные роды, очаги хронической инфекции в носоглотке. Большое значение имеет фактор охлаждения.
Основной путь проникновения инфекции в легкие — бронхогенный. Возможен лимфогенный и гематогенный пути инфицирования.
Пневмонией чаще болеют дети после года, но летальность от пневмонии выше на первом году жизни. Если ребенок заболевает дома, то наиболее частым этиологическим фактором является пневмококк, в стационаре — стафилококк.
Патогенез. В развитии пневмонии ведущая роль принадлежит нарушению бронхиальной проходимости и ослаблепию механизма защиты легких. Как правило, пневмония развивается на 4-7 день после начала ОРВИ, так как вирусы подготавливают дыхательный тракт для попадания бактериальной флоры. Вирусы, попадая на слизистую оболочку верхних дыхательных путей, разрыхляют ее, снижают ее сопротивляемость, ослабляют организм в целом, что создает благоприятную почву для внедрения бактериальной флоры. В результате этого инфекционный агент легко достигает терминальных бронхиол и альвеол, проникает в парепхиму легких и вызывает вое-
палительные изменения. Недостаточная вентиляция легких и нарушение перфузии газов приводят к изменению газового состава крови с развитием гипо-кеемии и гипоксии. Гипоксия и токсическое воздействие инфекционных агентов нарушают функцию ЦНС, сердечно-сосудистой и других систем, способствуя развитию ацидоза и усилению гипоксии. Нарушаются все виды обмена, снижается клеточный и гуморальный иммунитет.
Клиника. Основными клиническими признаками пневмонии являются:
1) фебрильная, довольно стойкая лихорадка;
2) интоксикация (или токсикоз);
3) признаки дыхательной недостаточности;
4) стойкие локальные изменения в легких (перкус
сионные и аускультативные);.
5) инфильтративные тени при рентгенографии;
6) изменения периферической крови, свидетельству
ющие об остром воспалительном процессе.
В основу классификации пневмопии положена рентгенологическая картина. В зависимости от объема поражения бропхопневмония делится на очаговую, сегментарную, крупозную и иктерстициальную. По характеру течения различают острую (до 2 месяцев), затяжную (от 2 до 8 месяцев) и хроническую {свыше 8 месяцев) пневмонию. По тяжести заболевания — осложненную и неосложненную.
Тяжесть течения пневмонии определяется выраженностью токсикоза и степенью дыхательной недостаточности. Различают легкие, сред нетяжелые и тяжелые формы заболевания.
Очаговая бронхопневмония является наиболее частой формой пневмонии у детей раннего возраста. Воспалительный процесс захватывает участки легочной ткани размером не менее 0,5x0,7 см. Мелкие
1.18
Педиатрия для фельдшера
Болезни внутренних органов

 множественные очаги инфильтрации могут сливаться. Такая очагово-сливная пневмония протекает тяжело и склонна к деструкции.
множественные очаги инфильтрации могут сливаться. Такая очагово-сливная пневмония протекает тяжело и склонна к деструкции.
Заболевание развивается, как правило, на 5-7 день ОРВИ. Начальные симптомы пневмонии связаны с развитием интоксикации и проявляются повышением температуры, беспокойством, возбуждением, нарушением сна. Ребенок отказывается от груди, периодически стонет. Могут появиться срыгивания, рвота, жидкий стул. Замедляется прибавка массы тела. Ребенка беспокоит кашель. Постепенно или остро развивается дыхательная недостаточность. Вначале появляется пе-риоральный цианоз, усиливающийся при крике, плаче, кормлении. В тяжелых случаях цианоз отмечается в состоянии покоя и становится распространенным. Кожа приобретает серо-землистый цвет. Дыхание стонущее, кряхтящее, охающее с участием вспомогательной мускулатуры: наблюдается втяжение яремной ямки, межре-берий, над- и подключичных пространств. Развивается одышка с изменением частоты и глубины дыхания, приступами апноэ.' Эквивалентом одышки у грудных детей является кивание головой в такт дыханию, раздувание щек и вытягивание губ — симптом «трубача», напряжение и раздувание крыльев носа. Грудная клетка вздута. Отмечаются пенистые выделения изо рта и носа. Соотношение частоты дыхания и пульса снижается (1:2,5 и 1:2).
При объективном обследовании выявляются укорочение перкуторного звука над очагом поражения, изменение дыхательных шумов при аускультации (ослабленное или бронхиальное дыхание), кпепитация, влажные мелкопузырчатые хрипы, характер которых изменяется в динамике заболевания.
Клипические симптомы не осложненной очаговой пневмонии под влиянием лечения исчезают через 10-12 дней.
Морфологический процесс в легких заканчивается через 4-6 недель.
Сегментарная пневмония встречается у детей всех возрастов и характеризуется поражением одного или нескольких сегментов. Клиническая картина заболевания такая же, как при очаговой пневмонии, и зависит от локализации и обширности поражения, Сегментарные пневмонии склонны к затяжному течению, что связано с нарушением вентиляции сегмента и развитием микроателектазов. В дальнейшем может сформироваться ограниченный пневмосклероз. Возможно абсцедирование.
В ряде случаев может наблюдаться бессимптомное течение пневмонии. Диагноз ставится на основании рентгенологического исследования, при котором определяются гомогенные сегментарные тени с четкими границами.
Крупозная (лобарная) пневмония встречается относительно редко, чаще у детей школьного возраста. Характеризуется бурным, внезапным началом, сопровождается резким нарушением самочувствия, головокружением, головной болью, гипертермией, потрясающим ознобом. Кашель в первые дни отсутствует или бывает сухим, редким. Токсический синдром, как правило, нарастает в динамике. Появляются признаки дыхательной недостаточности I-II степени. Часто развивается абдоминальный синдром: рвота, боли в правой подвздошной области или вокруг пупка, обложенный сухой язык, признаки раздражения брюшины, метеоризм. При локализации в верхней доле правого легкого нередки симптомы менингизма. Течение крупозной пневмонии в настоящее время часто атипичное. Под воздействием массивной антибактериальной терапии выздоровление, как правило, наступает через 1.-2 недели.
Педиатрия для фельдшера
Болезни внутренних органов





 Интерстициальиая пневмония встречается у недоношенных и новорожденных детей, в более старшем возрасте — на фоне дистрофии, анемии, иммунодефи-цитных состояний. Воспалительный процесс развивается в соединительной и межальвеолярпой ткани легкого. Большинство интерстицкальных пневмоний относится к токсическим формам.
Интерстициальиая пневмония встречается у недоношенных и новорожденных детей, в более старшем возрасте — на фоне дистрофии, анемии, иммунодефи-цитных состояний. Воспалительный процесс развивается в соединительной и межальвеолярпой ткани легкого. Большинство интерстицкальных пневмоний относится к токсическим формам.
Клиническая картина характеризуется быстрым развитием тяжелой дыхательной недостаточности, поражением сердечно-сосудистой системы, нарушением функции ЦНС и желудочно-кишечного тракта. Характерен мучительный приступообразный кашель. Рентгенологически на фоне выраженной эмфиземы обнаруживается ячеистый рисунок. Течение интерстициаль-ной пневмонии длительное.
Пневмонии новорожденных характеризуются тяжелым течением, своеобразной клинической картиной и имеют серьезный прогноз. Они могут быть как внутриутробными, так и приобретенными.
Внутриутробная пневмония возникает в результате инфицирования плода в конце беременности или аспирации загрязненных околоплодных вод во время родов. Среди приобретенных пневмоний немаловажное значение имеют аспирационные пневмонии, которые чаще встречаются у недопошепных детей.
В клинической картине заболевапия преобладают общие симптомы иптоксикации и признаки угнетения ЦНС: адинамия, гипотония, гипорефлексия. Выражена дыхательная недостаточность. Характерны рано появляющиеся приступы цианоза, алноэ, выделение пенистой слизи изо рта и носа. Температурная реакция слабо выражена. Кашель редкий, влажный, иногда отсутствует. Данные объективного исследования скудные. Заболевание нередко принимает затяжное течение.
Аспирационные пневмонии развиваются быстро. Заболевание имеет малосимптомное, вялое течение. Характерно более частое развитие критических состояний и осложнений.
В развитии пневмонии у детей с аллергическим диатезом важную роль играет аллергический фактор и предрасположенность к катаральному воспалению слизистых оболочек. Характерны приступы сильного кашля, частое присоединение обструктивного синдрома, нередко затяжное и рецидивирующее течение.
Пневмония у детей,, страдающих рахитом, развивается чаще, чем у здоровых. Этому способствует мышечная гипотония, деформация грудной клетки, снижение тонуса дыхательных путей, склонность к образованию ателектазов. Пневмонии имеют затяжное течение.
Пневмония у детей, страдающих гипотрофией, развивается в результате значительного снижения иммунологической реактивности. Симптомы ппевмонии проявляются слабо. Заболевание склонно к затяжному течению.
Деструктивная пневмония — острое гнойное поражение легких и плевры. Способствуют возникновению пневмонии неблагоприятная эпидемиологическая обстановка, факторы высокого инфицирования ребенка. Заболевание характеризуется ранним абсцедиро-ванием, образованием в ткапи легкого воздушных полостей, быстрым прорывом воспалительного очага в плевру и возникновением пиопневмоторакса. Течение заболевания бурное, с быстрым прогрессированием. Клиническая картина соответствует тяжелому септическому процессу.
Лечение. Госпитализации подлежат больные с тяжелыми формами пневмонии и дети первого года жизни.
Педиатрия для фельдшера
Болезни внутренних органов



 Одно из главных мест в лечении занимает противо-микробная терапия. Используют антибиотики, нитро-фураны и сульфаниламидные препараты. Основной путь введения антибиотиков — парентеральный, преимущественно внутримышечный. Внутривенное введение препаратов показано при тяжелых формах пневмонии. Возможно введение антибиотиков в виде аэрозолей непосредственно в очаг поражения, а также внутрь. При длительном применении антибиотиков показаны противогрибковые препараты (пистатии, ле-ворин). В лечении используют антигистамчнные средства, витамины, эубиотики,
Одно из главных мест в лечении занимает противо-микробная терапия. Используют антибиотики, нитро-фураны и сульфаниламидные препараты. Основной путь введения антибиотиков — парентеральный, преимущественно внутримышечный. Внутривенное введение препаратов показано при тяжелых формах пневмонии. Возможно введение антибиотиков в виде аэрозолей непосредственно в очаг поражения, а также внутрь. При длительном применении антибиотиков показаны противогрибковые препараты (пистатии, ле-ворин). В лечении используют антигистамчнные средства, витамины, эубиотики,
С первых дней заболевания активно проводится дезянтрксикадионная, симптоматическая и посиндром-ная терапия.
Для устранения дыхательной недостаточности проводится оксигенотерапия. При скоплении секрета в дыхательных путях необходимо удалить содержимое из носоглотки, гортани и крупных бронхов. Показаны брон-холитики, муколитики и отхаркивающие средства, вибрационный массаж, постуральный (позиционный) дренаж.
При развитии гнойных осложнений применяется хирургическое лечение.
Большое значение имеют рефлекторная терапия, дыхательная гимнастика, массаж и физиотерапевтические методы лечения.
 2015-10-14
2015-10-14 431
431