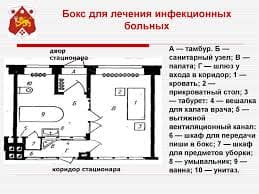
Диагностикасы. Науқастың шағымдары, қашан алғашқы белгілері пайда болды; жыныс мүшесін қарау; хирург консультациясы. Емі: консервативті және хирургиялық. Науқас дәрігерге уақытылы келсе, жергілікті анестезиямен қолмен қалпына келтіреді. Манипуляция алдында пенис басын вазелин немесе глицеринмен майлау керек. Көмектеспесе хирургиялық жолмен.
Жедел ринит анықтама, этиологиясы
Жедел ринит дегеніміз мұрын қуысындағы шырышты қабаттың спецификалық емес қабынуы. Бұл ауру ересектерде де балаларда да кездеседі. Клиникасына байланысты келесідей жіктеледі: Жедел катаральді ринит; Жедел катаральді ринофарингит; Жедел травматикалық ринит; Пайда болу себептері (этиологиясы): жедел катаральді риниттің негізгі себебіне жергілікті температураның төмендеуі мен ағза реактивтілігінің төмендеуі, мұрын қуысындағы микроорганизімдердің белсенділігінің жоғарылауы жатады. Негізгі себеп суық тиіп, жергілікті гипотермия. Суықтың әсерінен жалпы және жергілікті иммунитеттің төмендеуі ағзадағы микроорганизімдер белсенуіне, әсіресе стафилококты инфекцияның көбеюіне алып келеді. Әсіресе суыққа төзімсіз, шынықпаған адамдарда, созылмалы аурумен ауыратын, имунитеті әлсіреген адамдарда жедел ринит жылдам басталады. Жедел травмалық ринит мұрын қуысына бөгде зат түскенде, әртүрлі манипуляциядан кейін пайда болады. Кей жағдайларда травмалық ринитке себеп болып кәсіптің жайттар: шаңды ауа, түтіннің әсері, көмір, метал үгітінділері де жатады.
Жедел ларингит. Анықтама, этиологиясы.
Ларингит – көмейдің ісінуі және тітіркенуі (қабынуы). Ларингит әдетте, дауыстың қарлығуымен немесе дауысты жоғалтумен қосарланады. Көмейдің (тамақтың) құрылысына өңеш, кеңірдек, көмекей қақпашығы және бадамшабез кіреді.
Көмей кеңірдектің үстіндегі тыныс алу жолдарының жоғарғы бөлігінде орналасқан. Дауыс байламдары көмейдің құрамдас бөлігі. Егер дауыс байламдары қабынса немесе жұқпаланса, олар ісінеді. Бұл дауыстың қарлығуына апаруы мүмкін. Кейде дауыс байламдары тыныс жолдарына ауа ағынын жабуы мүмкін.
Ларингиттің жиі себебі - суық тию немесе тұмаудан болған инфекция. Ол келесі жағдайларман шартталуы мүмкін:
Аллергия
· Бактериалдық инфекция
· Бронхит
· Гастроэзофагеалдық рефлюкс ауруы (ГЭРБ)
· Жарақат
· Тітіркендіргіштер және химиялық заттектер
- Пневмония
Ларингит көбінесе, жоғары тыныс алу жолдарының инфекциясымен бірге пайда болады.
Балаларда кездесетін ларингиттің түрлері тыныс алу жолдарының қатерлі –өлім-жітімді бітелуіне апаруы мүмкін. Оған жататандар:
қыспақ
- Эпиглоттит (көмекей қақпашығының қабынуы)
Жедел сыртқы отит. Анықтамасы. Этиологиясы.
Сыртқы отит құлақтың сыртқы өтісінің немесе дабыл жарғағының сыртқы беткейіндегі барлық қабыну үрлістері жатады.
Аллергиялық ринит. Анықтамасы, жіктемесі, этиологиясы
Аллергиялық ринит – IgE қатысуымен мұрын қуысы шырышты қабығының қабынуымен жəне күні бойы бір сағат жəне одан аса уақыт келесі симптомдардың кем дегенде екуінің болуымен: мұрынның бітелуі (обструкция), мұрыннан бөлінділер (ринореялар), түшкіру, мұрынның қышуымен мінезделетін мұрынның шырышты қабығының қабынулық ауруы.
Жіктемесі Пайда болу мерзімі бойынша:- жедел; - созылмалы.
Ағымы бойынша: мезгілдік; жыл бойы;кəсіби.
Симптомдардың сақталу мерзімдері бойынша:
- интермиттирлеуші аллергиялық ринит;
- персистирлеуші аллергиялық ринит.
Ауырлық дəрежесі бойынша бөледі:
- жеңіл;
- орташа ауырлық (аздаған);
- ауыр аллергиялық ринит.
Кезеңдері бойынша:
- вазотониялық (қантамырлық тонустың бұзылыстарымен байланысты кезеңдік мұрын бітелулерімен мінезделетін жəне деконгестанттарды əр кезде пайдалануды қажет ететін);
- вазодилатация (мұрын шырышты қабығы қантамырларының кеңеюімен қатар жүріп, жиі мұрын бітелуімен мінезделетін жəне деконгестанттарды жиі пайдалануды қажет ететін);
- созылмалы ісіну кезеңі (тұрақты мұрын бітелулермен мінезделетін, мұрын қуысы шырышының көгілдірленуі, деконгестанттарды пайдалану тиімсіз);
- гиперплазия (тұрақты мұрын бітелулермен мінезделетін, мұрын қуысы шырышының өсуі, полиптердің түзілуі; жиірек процессте мұрынның қосалқы қойнаулары қосылады, екіншілік отиттер дамиды, екіншілік инфекциялар қосылады; деконгестанттарды пайдалану тиімсіз).
Ағымы бойынша:
- интермиттирлеуші (аптасына 4 күннен аз немесе 4 аптадан аз);
- персистирлеуші (аптасына 4 күннен көп немесе 4 аптадан көп).
Ауырлық бойынша:
- жеңіл (төменде көрсетілгендердің барлығы: қалыпты ұйқы, өмірлік қызметтердің, спортпен айналысу жəне еңбек режимінің бұзылыстары жоқ);
- орташа дəрежелі жəне ауыр (төменде келтірілгендердің біреуі немесе көп: ұйқының, өмірлік қызметтердің, спортпен айналысу мен еңбек режимінің бұзылуы, қажытушы симптомдар).
Этиология бойынша:
- тозаңдық;
- тұрмыстық жəне эпидермалдық;
- инфекциялық;
- инсекті;
- тағамдық;
- дəрілік;
- кəсіби жəне басқа;
- аралас этиологиялы.
Қуық және зәр шығару жолдарының ісігі зерттеу тәсілдері, диагностикасы
Ісіктердің бастапқы кезені ешқандай белгісіз өтетіндіктен, ерте диагноз қою осы күнге дейін қиын мәселе болып отыр. Ісіктің негізгі белгілері бар науқастардың 50%-да ісік метастаздары кездеседі. Қуық ісігі әйелдерге қарағанда еркектерде екі есе жиі кездеседі. Қуықтың қатерсіз ісіктері өте сирек кездеседі. Олардың ішінде аденома, лиома, фиброма, ангиомиолипома және гемангиомалар негізгі орын алады. Бүйректің қатерлі ісігіне жататындар рак (аденокарцинома), фибросаркома, липосаркома. ангиосаркома, Вильмс ісігі
Несепағардың бастапқы ісіктері сирек кездеседі және бүйрек пен несеп жолдарындағы барлық ісіктердің 1 процентін құрайды. Олар көбіне 50 жастан асқан еркектерде байқалады. Несепағардың папиллома, папиллярлық және жалпақ клеткалы рак секілді эпителий ісіктері бар. Несепағар рагының шырыш асты қабатты бойлап, төмен қарай таралуға бейімділігі осы ауруға тән белгі болып саналады. Несепағардың астаудан шығатын ақырғы ісіктері едәуір жиі кездеседі. Әдетте несепағардың ісіктері түрліше дәрежедегі уретерогидронефрозға ұласады. Несепағардың зақымдануы барысында біртекті жұмсақ тканьді түзілім пайда болады. Кейде диагнозды дәлірек анықтау үшін астау мен несепағарға контраст енгізу кажет.
Зертханалық тексеру
Жалпы қан анализі
Биохимиялық қан анализі
Зәрді тексеру (жалпы зәр анализі, бактерияларға тексеру, зәрді Нечипоренко және Зимницкий сынамасына тексеру)
биопсия
Құрал – жабдық арқылы тексеру
Кешенді бүйректің рентгенографиясы
Цистоскопия эндоскопиялық зеріттеу әдісі
Экскреторлы урография
Инфузионды урография
Антеградты урография
Цистография
Ультра дыбыспен зерттеу
Урография, хромоцистоскопия
МРТ, КТ
Қуық және зәр шығару жолдарының ісігі емдеу тәсілдері
Для лечения опухолей мочевыводящей системы используется комплексный подход, включающий несколько методик воздействия на опухоль:
§ хирургическое лечение – в зависимости от особенностей расположения и размеров новообразования могут использоваться различные варианты хирургических вмешательств:
· резекция части почки, мочеточника – при выявлении небольших опухолей. Такие оперативные вмешательства могут выполняться из эндоскопического, лапароскопического доступа и дополняться процедурой по пластике дефекта;
· электрокоагуляция, криодеструкция, лазеродеструкция опухли – эти методики применяются при выявлении небольших опухолей слизистой мочевого пузыря и мочеиспускательного канала;
· нефрэктомия – это радикальное оперативное вмешательство по полному удалению почки вместе с опухоль. Может дополняться процедурой иссечения регионарного лимфатического аппарата;
· радикальная резекция и экстирпация мочевого пузыря – проводится с целью тотального удаления агрессивных опухолей. Может дополняться пластикой мочевого пузыря из участка кишечника;
· ампутация полового члена – выполняется с целью радикального удаления новообразований уретры у мужчин. Дополняется процедурами реконструктивной пластики и протезирования;
· ТРУЗИ и простатэктомия – являются наиболее эффективными методами лечения опухолей предстательной железы;
§ химиотерапия – может проводиться на всех этапах лечения новообразований мочевыводящей системы с целью повышения эффективности других методик и борьбы с с отдаленными метастазами опухоли;
§ лучевая терапия – в лечении опухолей мочевыводящего аппарата используются процедуры дистанционного, внутриполостного, внутритканевого облучения, а также современные методики радиохирургии.
Простата безінің аденомасы. Этиологиясы. клиникасы, диагностикасы және емдеу жолдары
Қуық асты безі рагының пайда болу себептері, даму механизмдері
Простатар рагының нақты пайда болу себебі белгісіз, полиэтиологиялық. Бұл мүше ағзадағы гормондар арқылы күрделі жолмен реттелетін ішкі секретті без болғандықтан, сол гормондардың қатынасына байланысты өзгерістерден пайда болатындығы даусыз. Егер бездегі апоптоз көлемі өссе, клеткалардың сандық, сапалық қасиеттерін теңестіру үшін, онда пролиферация процесі жүруге мәжбүр болады. Сондықтан жас кезінде қуық асты безі көп ауырған адамдарда простата аденомасы немесе рагы туындау қаупі басым болады. Айталық ер кісі созылмалы простатит ауруымен ауырды делік. Қабыну процессі әсерінен ондағы негізгі функциональды клеткалар апоптозға ұшырайды да жалпы без қызметі бұзылады. Ал ол кезде жалпы организмдегі гормональдық фон төмендемеген ол (андрогендер, тестостерон) қуық асты безін белсендіруге күш салады. Осы бағытта олар артық өндірілуі де мүмкін, нәтижесінде қуық асты безі пролиферацияға ұшырай бастайды, яғни безді клеткалар орынына дәнекер тіндер өседі. Бұндай әсерлер ұзақ әсер ететін болса клеткалар мутацияға ұшырап, ДНК, РНК өзгеріп, атипті ісіктік түрге өтуі мүмкін. Бара бара атипті клеткалар тынымсыз көбейіп, басқа жерге көшіп бөгелме ісік береді. Сонымен уақыт өте келе қуық асты безінің рагі андрогендерге сезімталдығын жоғалтады:
Қуық асты безі рагын тудыратын факторларға жатады:
· Адам картаюына байланысты простата клеткаларының табиғи апоптозы;
· Гормондық өзгерістер тестостерон гормоны балансының бұзылысы;
· Тамақтану рөлі алкоголь, ащы, тұзды тағамдар;
· Генетикалық фактор;
· Инфекция әсері;
· Қуық асты без гиперплазиясы, аденомасы әсері;
Қуық асты без рагының жіктелуі
Қуық асты без рагының гистологиялық жіктелуі әртүрлі болады. Олар:
· Безді клеткалы;
· Ауыспалы клеткалы;
· Жалпақ клеткалы;
· Пісіп жетілмеген түрі;
Осылардың ішінде өте жиі кездесетіні безді рак (90%). Ісіктің қатерлі зияндылық деңгейі морфологиялық тексеру кезінде анықталады. Ол үшін клетканың пісіп-жетілу деңгейін анықтау қажет. Ісік пісіп жетілуі неғұрлым төмен болса ол ісік соғұрлым қатерлі. Дифференцияция деңгейі бойынша Олар:
G1-жоғары деңгейде пісіп, жетілген,
G2-орташа деңгейде пісіп, жетілген,
G3-төменгі деңгейде пісіп, жетілген,
G4-піспеген, жетілмеген клетка.
ҚУЫҚ АСТЫ БЕЗ РАГІ КЛИНИКАЛЫҚ БЕЛГІЛЕРІ
Қуық асты без рагының алғашқы өсу сатысында ешқандай белгілер болмайды. Тек, қатерсіз аурулар туралы тек ТУР операциясы жасалынған адамдардың 5-10 % рак анықталады. Осылардың 2/3-інде ісік клеткаларының пісіп жетілген түрлері байқалады, осы өзгерістер сылынған без ұлпасының 5% құрайды.
Клиникалық белгілер екі көрініспен білінеді:
Ісіктің өршуі, асқынуы кезінде көрші тіндерге, мүшелерге тарап зәрмен қан кету, ауырсыну сезімінің ұлғайюы; Ауырсыну сезімі іштің төменгі бөлігінде бұт арасының ауыруы, қуық шаншып, жиі кіші дәретке шығу, зәрде қан болу. Зәр аз аздан жиі жиі шығып, кейде тамшылап ағады, ауырсыну сезімінің болуы. Зәр шығарып болған соң да қуық толық босамауы себепті қайтадан кіші дәретке шыққысы келіп тұратын сезім болады. Науқастар кейде қуықтағы зәрді күштеп шығару мақсатынды көп күшеніп (іш прессін қосу арқылы) шап жарығын пайда қылып жатады.
Лабораторлық зерттеулерде: лейкоцитурия, гематурия, бактериурия.
Шартты түрде қуық асты безі рагын жергілікті асқынбаған және асқынған ісік деп бөледі.
Асқынбаған ракта ісік тек қуық жағынан білінеді және көбінесе бұлар алпыстан асқандарда сезіледі. Ағзада бұл кезде көптеген тағы да қосарланып жүретін аурулар болуы мүмкін (без аденомасы, гиперплазиясы). Осы аурулардың клиникалық белгілері де қуық асты безінің рагының клиникасына ұқсас болғандықтан алдыңғы қатарда болады. Үлкейген қуық асты безі қуықты қысады, кілегей қабатын тітіркендіреді де жиі жиі зәр шығаруға мәжбүрлейді. Үнемі қуық толы болған соң ондағы қысымның артуына қарай зәр іркілісі дамиды, нәтижесінде несеп (зәр) жолының қабыну процесстері цистит, пиелонефрит, нефрит ауруларын шақырады. Қуық асты безінің асқынған сатыларында ісік өсе келе без аумағынан шығып көршілес ағзаларды тіндерді зардапайды. Сол маңдағы жүйке талшықтарына әсер етіп, зәрді ұстай алмайтын халге жетеді. Ондай науқастарда үнемі зәр несеп жолынан тамшылап шығып отыратын болады.
Ол несеп жолдарының өрлеуші инфекциясы дамуына қолайлы жағдай тудырады. Қуыққа сәл зәр жиналса, толық босай алмай зәр ағарда жұқпа пайда болып асқынады. Рак клеткалары метастаз берсе имунитет төмендеп, науқас уыттанып, арықтайды. Сүйектерге жиі метастаз береді, сан сүйегіне бөгелме ісік берілсе онда патологиялық сынықтар байқалады. Омыртқаларға метастаз берсе сол аймақ ауыруы мүмкін, ісік асқынып, ауырсыну сезімі күшейіп, ауру жүдейді, зәр шығару толығымен бұзылып, қан азаяды.
Негізгі диагностикалық шаралар тізімі:
1. Саусақпен ректалды тексеру
2. Жалпы қан анализі (6 параметрі)
3. Жалпы несеп анализі
4. Қанның биохимиялық анализі (белок, мочевина, креатинин, билирубин, глюкоза)
5. Қан сарысуындағы креатинин концентрациясы
6. Қуықасты безінің арнайы антигенінің (ПСА) концентрациясы
7. Қалдық азотты анықтау
8. Трансректалды УДЗ
9. Рентгенография (экскреторлық немесе цистография)
10. Несепті бактериалық тексеру (бак посев)
11. Нечипоренко сынағы
12. Қуықасты безін УДЗ трансректальды жасалғаны дұрыс
13. Простата биопсиясы, материалды гистологиялық зерттеу.
Емі:
Емнің негізгі мақсаты: ауру симптомдарының азаюы жəне науқастың өмір сүру сапасының жақсаруы, емнен жағымсыз нəтиже болмау немесе ең аз алу (минимум). Осыған байланысты алғашында ісікті консервативті емдеу ұсынылады.
Дəрілік препаратты таңдау қуықасты безінің үлкею дəрежесіне байланысты:
• Егер қуықасты безі пальпация кезінде айтарлықтай үлкеймеген немесе УДЗ тексергенде көлемі 40 г-нан аз, таңдалған препарат - β1-адреноблокаторлар (тамсулозин 0,8 мг-ға дейін тəул., альфузозин 5 мг 2 рет тəул., теразозин тəулігіне 20 мг, празозин);
Қолданылатын дəрі-дəрмектер тізімі
1. Тамсулозин 400 мкг табл
2. Альфузозин 5 мг табл
3. Теразозин 5 мг табл
4. Доксазозин 2 мг, 4 мг, табл
• Егер қуықасты безі айтарлықтай үлкейсе, консервативті емге жақсармаса онда хирургиялық ем қолдануға болады.
· Кейбір науқастарда термотерапия (микротолқынмен емдеу), сонымен қатар қуық тұтылуын ашу мақсатында тарылған жерге стент немесе спираль қою қолданылады.
Несеп іркілісі бар, хирургиялық емді күтіп отырған науқастарға уақытша тері арқылы цистостомия жасалады.
госпитализациялау үшін көрсетімдер: консервативті емнен əсер болмау
профилактикалық шаралар: 5- альфаредуктаза- кардур ингибиторларын,
пермиксон, таденан, проскаф; альфа- адреноблокаторлар – тирарозин, дриптан қабылдау.
Хирургиялық емдеу принципі де ісік өсу сатысына тікелей байланысты. Түйінді түрін емдеу кезінде, тиімді:
Мүшені тұтас сылу (простатэктомия) ісіктің I-ші, II ші сатыларында қолданылады.
Сәулемен емдеу негізінен науқас операцияға келісім бермегендерге қолданылады.
Алыс қашықтықтан сәулеменемдеуде көбіне гамма терапия тағайындалады. Стандарт доза негізгі ошаққа күніне РОД 2 Гр ден, жалпы сәуле мөлшері СОД 65-70 Гр, ал жамбас қуысына СОД 44-45 гр беріледі. Сәулелік емді қайталау үш аптадан кейін.
Брахитерапия
 2017-11-01
2017-11-01 1173
1173