Особенности оказания первой медицинской помощи.
Разведчики, действуя в тылу противника в отрыве от основных сил, должны уметь оказывать первую медицинскую помощь себе и товарищам полагаясь только на собственные средства и навыки.
К штатным средствам оказания первой медицинской помощи относятся индивидуальный перевязочный пакет ИП, аптечка индивидуальная АИ, кровоостанавливающий жгут и медицинская сумка.

Рис1. Средства первой медицинской помощи.
Оказание первой медицинской помощи заключается в эвакуации раненого из-под огня противника, остановки наружного кровотечения с помощью жгута и повязки, введения обезболивающих средств, траекторной иммобимуации при поврежденных костях и обширных повреждениях мягких тканей.
Кровотечение является важным угрожающим жизни человека фактором. Известно, что до одной трети смертельных случаев при решениях наступило вследствие острой кровопотери. Кровотечение при ранениях бывает капиллярным, венозным и артериальным. Капиллярное кровотечение - это кровотечение из множества мелких сосудов и обычно не представляет большой угрозы для жизни и как правило устраняется путем наложения тугой повязки.
Венозное кровотечение наблюдается при повреждении крупных вен и характеризуется обильным кровотечением крови темного цвета под небольшим давлением. Основными способами остановки венозного кровотечения в рамках оказания первой медицинской помощи являются тугая повязка с тампонадой поврежденного участка вены, а в некоторых случаях наложение жгута ниже места повреждения. Артериальное кровотечение характеризуется вытеканием алой крови под значительным пульсирующим давлением (в такт работы сердца), что быстро приводит к обескровливанию организма. В рамках первой медицинской помощи необходимо немедленно остановить артериальное кровотечение кольцевым прижатием сосуда с последующим наложением жгута.
Способы временной остановки кровотечения:
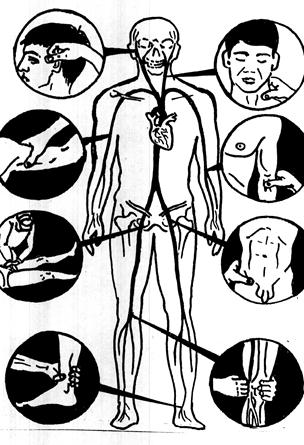
Рис.2 Места пальцевого прижатия сосудов.

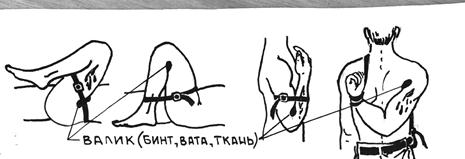
Рис.3 Сгибаем в суставах с давящим валиком (при отсутствии поражения костей).
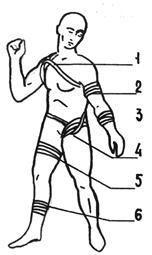
Рис.4 Места и способы наложения жгута.

Рис.5 Наложение импровизированного жгута.

Рис.6 Наложение закрутки.
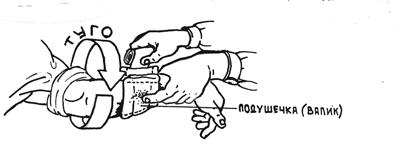
Рис.7 Наложение тугой повязки.
При наложении жгута необходимо избегать следующих ошибок:
а) жгут, положен далеко от раны, что увеличивает объем ишемизированных тканей;
б) отсутствие тканевой прокладки под жгутом, что искусственно травмирует кожу
за счет образовавшихся складок;
в) слабое затягивание жгута;
г) слишком сильное затягивание жгута вызывающие значительные боли и
последующий паралич от сдавливания нервов;
д) отсутствие на видном месте сигналов о наличии жгута (записки на одежде с
указанием времени наложения жгута);
е) наложение жгута без достаточных показаний (при венозном кровотечении
которое можно остановить давящей повязкой).
Во избежание омертвления тканей и накопления в них значительного количества токсических продуктов обмена держать жгут дольше 2 часов летом и 1 часа зимой не рекомендуется. Если безопасное время наложения жгута истекло необходимо проводить «контроль жгута» - временное его снятие с прижатием артерии пальцем.
Если при ослаблении пальцевого прижатия артериальное кровотечение не возобно-
вляется или повреждена только вена, то жгут можно снять и наложить тугую повязку, оставляя жгут на конечности в незатянутом виде (в готовности его немедленно затянуть).
Если жгут накладывается вновь, то его накладывают чуть выше или ниже предыдущего места наложения.
В зимнее время поврежденные конечности с наложенным жгутом необходимо дополнительно уменьшать.

Рис.8 Остановка кровотечения при повреждении сонной артерии.
Наложение жгута при повреждении крупных сосудов является временной мерой и требует быстрейшего оказания врачебной помощи.
Раненым рекомендуется давать обильное питье за исключением раненым в брюшную полость.
Введение обезболивающих средств
Обезболивающие средства вводятся раненым немедленно в целях предупреждения травматического шока или вывода раненого их шокового состояния. В случае легкого ранения, в целях экономии обезболивающих средств, разведчики должны воздерживаться от их применения.
В комплекте индивидуальной аптечке имеется шприц-тюбик (колпачок и корпус белого цвета) содержащий 1 миллилитр 2% раствора промедола.
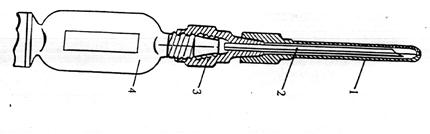
Рис.9 Шприц-тюбик с обезболивающим средством.
Для использования шприц тюбика необходимо поворотом ампулы по часовой стрелке проколоть её, отвинтить защитный колпачок иглы и выдавив из ампулы воздух, (удерживая её в вертикальном - иглой вверх - положении) до появления капельки раствора на конце иглы, не разжимая пальцев ввести иглу на 1,5-3 см внутримышечно и выдавить содержимое шприц тюбика. Не ослабевая давления на ампулу иглу извлекают. Наиболее предпочтительными местами введения промедола являются мышцы бедер, ягодиц и плечей максимально удаленные от места ранения.
На поле боя допускается введение промедола через одежду без обработки кожи спиртовым раствором (йод, зеленка). Действие содержимого одного шприц тюбика продолжается 3-4 часа, в дальнейшем допускается повторное введение обезболивающих средств.
При тяжелых травмах, развитии у раненого травматического шока допускается одновременное введение содержимого двух шприц тюбиков. Раствор промедола запрещается вводить при ранениях и травмах (контузиях) головы т.к. он угнетает дыхательный центр.
Закрытие раны повязкой.
Наложение повязки, введение (употребление) антибиотиков и иммобилизация (ограничение подвижности) - мероприятие необходимое для предупреждения раневой инфекции.
Для наложения асептической (стерильной) повязки используется индивидуальный перевязочный пакет.

Рис.10 Способы наложения повязок с использованием индивидуального пакета.
Транспортная иммобилизация производится с целью создания покоя поврежденному участку тела, главным образом сломанных костей во время транспортировки раненого. Иммобилизация в значительной степени снижает дополнительное травмирование мягких тканей осколками костей и поражающими элементами, уменьшает боли - предотвращает развитие травматического шока.
Основные требования при проведении транспортной иммобилизации:
1. Перед наложением шины вводится обезболивающее средство, останавливается кровотечение, на рану накладывается повязка.
2. Одежда и обувь не снимаются, являясь импровизированной прокладкой. При необходимости наложения повязки в одежде можно вырезать «окно».
3. Иммобилизации подвергаются не менее двух суставов, смежных с поврежденным участком конечности.
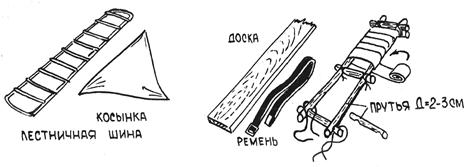
Рис.11 Иммобилизационные средства.
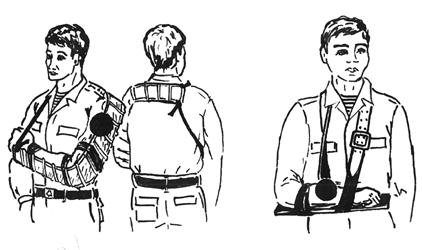
а)
б)
Рис.12 Способы транспортной иммобилизации
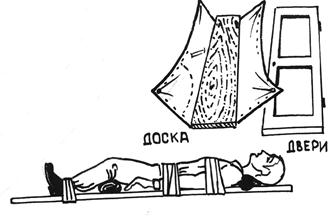
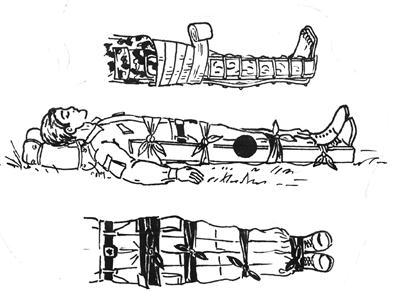
в)
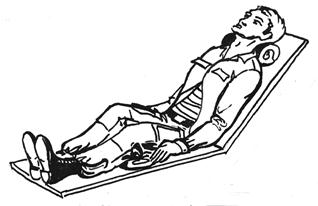
г)
Рис.12 Способы транспортной иммобилизации.
а) верхние конечности; б) нижние конечности; в) позвоночник; г) грудная клетка.
В некоторых случаях транспортная иммобилизация требуется при обширном поражении мягких тканей (обширные и резанные раны, ожоги), ранении в брюшную полость.
При оказании помощи раненым запрещено извлекать из раны фрагменты кости (за исключением мелких осколков на поверхности раны).
Искусственное дыхание и закрытый массажах сердца.
Во всех случаях при остановке дыхания и сердцебиения следует немедленно начать искусственную вентиляцию легких и закрытый массажах сердца т.к. по истечению 3-5 минут наступает смерть потерпевшего.
Для проведения искусственной вентиляции легких необходимо устранить механическую асфиксию (западание языка), предварительно очистив полость рта с помощью пальца обмотанного куском бинта или носовым платком, повернув голову пострадавшего набок или уложив его вниз лицом.
Очистив полость рта, пострадавшего укладывают на спину, вверх лицом и максимально запрокинув голову, подкладывают под шею валик из ткани или руку оказывающего помощь.
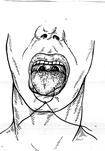
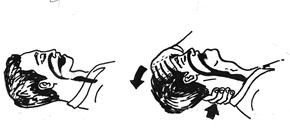
Первый способ. Второй способ.
Рис.13 Устранение асфиксии.
Оказывающий помощь осуществляет полный выдох изо рта в рот или изо рта в нос (последний способ более эффективен т.к. воздух не попадает в пищевод и желудок). Осуществляя выдох, необходимо зажимать нос (изо рта в рот) или рот (изо рта в нос) пострадавшего. После выдоха, оказывающий помощь отстраняет свой рот, чтобы сделать очередной вдох и дать возможность пострадавшему осуществить пассивный выдох.

Рис.14 Способы искусственного дыхания.
Закрытый массаж сердца.
Остановка дыхания влечет останову деятельности сердца, при отсутствии у пострадавшего пульса, прекращения обильного кровотечения и расширения зрачков, возникает необходимость массажа сердца в комплексе с искусственной вентиляцией легких.
Причинами остановки сердца при ранении так же является большая потеря крови (более 1,5 литра) и травматический шок (при не смертельных ранениях). В некоторых случаях кровопотеря может осуществляться внутренним кровоизлиянием в брюшную или плевральную полость. Закрытый массаж сердца необходимо начинать немедленно, уложив пострадавшего на спину на ровную поверхность.
Расположившись слева от пострадавшего, оказывающий помощь кладет свою левую ладонь перпендикулярно к грудине на уровне левого соска, правая ладонь
располагается поверх левой под прямым углом.

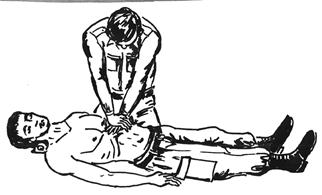
Рис.15 Закрытый (наружный) массаж сердца.
Массаж осуществляется толчкообразными усилиями прямых рук за счет движения корпуса с частотой 2 толчка за 3 секунды. Силовой толчок должен быть плавным, перемещающим грудину на 3-4 см к позвоночнику.
Если помощь оказывается одним человеком, то в начале делается 2-5 раздуваний легких, затем производится 10-15 массажных толчков, в дальнейшем чередуется 2 раздувания легких с 3-5 толчками.
При оказании помощи двумя людьми нужно начинать с 5 раздуваний легких и 5 толчков, чередуя в последующем 2 вдувания с 5 массажными толчками.
Противопоказанием к закрытому массажу сердца является ранение грудной клетки.

Рис.16 Комбинированный способ восстановления дыхания
(искусственное дыхание + закрытый массаж сердца).
Устранение пневмоторакса.
Открытый пневмоторакс сопровождается при проникающем ранении груди с проникновением в плевральную полость через раневое отверстие, в момент вдоха воздуха и вытеснение его при выдохе.
Отличительным признаком пневмоторакса является свистящий и клокочущий звук, возникающий при прохождения воздуха через рану. Открытый пневмоторакс приводит к расстройству дыхания вплоть его остановки и смерти пострадавшего.
Раненым с признаками пневмоторакса строго накладывается окклюзивная (герметичная) повязка, для чего используется прорезиненная оболочка индивидуального перевязочных пакета.
Оболочка накладывается внутренней (стерильной) стороной на рану, после чего на нее накладывается подушечка перевязочного пакета.
Окклюзивную повязку можно накладывать, используя пленку полиэтиленового пакета, лейкопластырь, скотч и другой не пропускающий воздух материал.

Рис.17 Окклюзивная повязка.
При отсутствии признаков всасывания воздуха накладывается обычная тугая повязка.
 2013-12-31
2013-12-31 1746
1746








