Миокардиты.
Миокардит – диффузное воспаление миокарда, развивающееся в результате инфекционных, аллергических или токсических воздействий.
Первичные миокардиты чаще вызывают различные возбудители (бактерии, вирусы, грибки, простейшие, гельминты). Реже наблюдается поражение мышцы сердца вследствие воздействия радиации, токсических веществ, травмы.
Вторичные миокардиты развиваются при коллагенозах (системная красная волчанка, ревматоидный артрит, дерматомиозит), ревматизме, острых пневмониях.
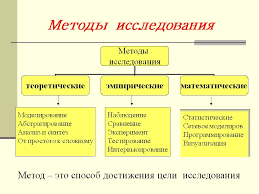
Этиологическая классификация миокардитов.
Вирусные миокардиты.
Этиофакторы: вирусы Коксаки А и Б, полиомиелита, эпидемического паротита, кори, краснухи, гриппа (А и Б), ветряной оспы, опоясывающего лишая, простого герпеса, ВИЧ.
Бактериальные миокардиты.
Этиофакторы: специфические и неспецифические возбудители заболеваний - ревматизма, скарлатины, сыпного и брюшного тифа, сальмонеллеза, менингококковой инфекции, туберкулеза, сифилиса, бруцеллеза и др.
Грибковые миокардиты (частый возбудитель Cryptococcus neoformans).
Миокардиты, вызванные простейшими при заболеваниях: Лаймской болезни, токсоплазмозе, хламидиазе.
Миокардиты при гельминтозах (трихинеллез, эхинококкоз).
Лучевой миокардит.
Токсический миокардит.
Посттравматический миокардит.
Аллергический миокардит (лекарственного и паразитарного генеза).
Миокардит при коллагенозах.
Выделяют особую форму тяжелого миокардита - идиопатический миокардит Абрамова-Фидлера.
Симптомы: бледность, цианоз губ, повышение температуры; симптомы поражения сердечно-сосудистой системы: болевой синдром (продолжительные тупые, колющие боли в сердце с отсутствием эффекта от нитратов); объективные признаки поражения сердца: ослабление верхушечного толчка, расширение границ сердца, ритм галопа или (и) систолический шум, глухость сердечных тонов, снижение артериального давления, нарушение частоты и ритма сердечной деятельности; признаки сердечно-сосудистой недостаточности по левожелудочковому типу или (и) по правожелудочковому типу (одышка, набухание шейных вен, влажные хрипы над легкими, увеличение печени, отеки на ногах); связь заболевания с этиофактором.
Данные дополнительных методов исследований, подтверждающих поражение сердца:
ЭКГ: преходящие изменения сегмента ST и зубца T;
ЭхоКГ и рентгенография сердца - увеличение размеров сердца;
острофазовые показатели: ускорение СОЭ, эозинофилия, нейтрофильный лейкоцитоз, увеличение уровня сиаловых кислот, фибриногена, положительный С-реактивный белок, диспротеинемия с увеличением глобулиновой фракции, повышение уровня сердечных изоферментов.
Клинические формы течения миокардитов:
Острое, подострое, хроническое течение.
Осложнения миокардитов:
острая сердечная недостаточность (сердечная астма, отек легких);
пароксизмальные нарушения ритма с сердечной недостаточностью;
атриовентрикулярная блокада с остановкой сердца;
перикардит.
Наиболее часто осложнения развиваются при идиопатическом миокардите Абрамова-Фидлера (мерцательная аритмия, тромбоэмболический синдром, прогрессирующая сердечная недостаточность).
Лечение миокардитов.
Диета стол №10, постельный режим до исчезновения болевого синдрома и признаков сердечной недостаточности. Применяется этиотропное лечение при известной этиологии. Симптоматическая терапия включает коррекцию сердечно-сосудистой недостаточности, профилактику и лечение аритмий, метаболическую терапию (панангин, предуктал и др.), санацию очагов инфекции.
Исходы: выздоровление; развитие миокардитического кардиосклероза с нарушением ритма или (и) сердечной недостаточностью.
Диспансеризация. Больные, перенесшие миокардит, наблюдаются у кардиолога или терапевта. Обследование включает: общий анализ крови, ЭхоКГ и ЭКГ, остальные исследования и консультации по показаниям. Проводится первичная и вторичная профилактика миокардитов.
 2014-01-25
2014-01-25 728
728