Подготовка пациента
— проследите за опорожнением мочевого пузыря и кишечника
— не рекомендуйте больному принимать пищу перед пункцией
— проведите успокаивающую беседу
2. Подготовка инструмента, медикаментов, стерильного материала
— вымойте руки и осушите их
— обработайте манипуляционный столик 3 % хлорамином
— выставьте на столик препараты:
1) этиловый спирт
2) 1 % йодонат
3) раствор новокаина в ампулах
4) клеол или лейкопластырь
— поставьте вниз лоток для сброса
— приготовьте стерильный бикс с целевой укладкой
— проверьте пригодность бикса по внешнему виду и дате стерилизации
— вымойте руки хирургическим способом с обработкой 0,5% раствором хлоргексидина
— наденьте стерильные перчатки
— достаньте из сухожарового шкафа инструменты
— попросите помощника открыть бикс
— проверьте индикаторы стерильности
— выложите стерильную салфетку в стерильный почкообразный лоток для пинцета
— выложите стерильный материал и инструменты на стерильный лоток или крышку стерилизатора;
1) два анатомических пинцета
2) две иглы с мандренами для спинномозговой пункции
3) манометр для измерения давления ликвора
4) две стерильных пробирки
5) стерильный шприц для анестезии
6) стерильные шарики и салфетки
— накройте стол для пункции стерильной простыней
— ассистируйте врачу при проведении спинномозговой пункции 3. Положение пациента при пункции
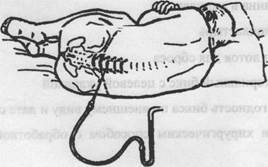
— уложите пациента на стол на бок, спиной к врачу
— подложите валик под бок
— приведите бедра к животу
пригните голову к груди и с силой удерживайте больного в таком положении
— доставьте пациента на каталке в палату в положении на животе
— проследите, чтобы он два часа лежал на животе без подушки
— порекомендуйте принимать пищу не ранее, чем через два часа после пункции
— обеспечьте постельный режим пациенту в течение 2-х суток
— давайте пациенту уротропин по 0, 5 х 2-3 раза в день в течение 2 суток после пункции по назначению врача
ОСТРЫЙ БОЛЕВОЙ СИНДРОМ
(ВЕРТЕБРОГЕННЫЕ РАССТРОЙСТВА)
Среди заболеваний позвоночника, сопровождающихся неврологическими и рефлекторными синдромами, наиболее часто встречаются дегенеративно-дистрофические процессы: остеохондроз и спондилоартроз.
Ведущий симптом — боль в спине.
Этиология.
Остеохондроз, спондилоартроз; компрессионные синдромы и рефлекторные мышечно-тонические нарушения, грыжи дисков.
Клиническая картина
Проявления заболевания связаны с локализацией поражения позвоночника.
Шейные синдромы и симптомы:
- боль в шейном отделе позвоночника (затылочная часть головы, шеи);
- иррадиация боли в плечо, предплечье, пальцы кисти (плече-локтевой синдром);
- связь боли с движениями или определенным положением шеи;
- ноющий характер боли с периодическими прострелами;
- головная боль;
- боль в сердце (вертебро-висцеральный синдром— кардиальный).
Грудные симптомы:
- постоянные или периодические боли по ходу позвоночника и в грудной клетке (грудной радикулит);
- редко — опоясывающие боли;
- боль связана и усиливается при наклонах или ротации позвоночника.
Поясничные симптомы:
- боль в спине ноющего постоянного характера или прострелы;
- вынужденное положение тела;
- ограничение подвижности позвоночника;
- иррадиация боли — на передние поверхности бедер и голеней, в ягодичные области, область тазобедренного сустава, задние и заднебоковые поверхности бедер, поверхности стопы и I или II и III пальцы стопы, в подошвенную часть стопы и в IV-V пальцы стопы; - возможны парестезии в указанных областях иррадиации.
ДМИ
OAK, БАК, ОАМ — без патологии.
Рентгенография позвоночника (уменьшение высоты диска, краевые разрастания). ЭКГ — без патологии.
 2020-05-12
2020-05-12 302
302








