Первичная оценка функционального состояния новорожденного ребенка проводится по шкале Апгар (Вирджиния Апгар 1952).
| 0 баллов | 1 балл | 2 балла | |
| Окраска кожного покрова | Генерализованная бледность или генtрализованный цианоз | Розовая окраска тела и синюшная окраска конечностей (акроцианоз) | Розовая окраска всего тела и конечностей |
| Частота сердечных сокращений | Отсутствует | <100 | >100 |
| Рефлекторная возбудимость | Не реагирует | Реакция слабо выражена (гримаса, движение) | Реакция в виде движения, кашля, чихания, громкого крика |
| Мышечный тонус | Отсутствует, конечности свисают | Снижен, некоторое сгибание конечностей | Выражены активные движения |
| Дыхание | Отсутствует | Нерегулярное, крик слабый (гиповентиляция) | Нормальное, крик громкий |
Данная оценка выполняется обычно на первой—пятой минуте после рождения и может быть повторена позднее, если результаты оказались низкими. Баллы менее 3 означают критическое состояние новорождённого, более 7 считается хорошим состоянием (норма). Шкала Апгар была разработана для медперсонала с целью определить, каким детям требуется более тщательное наблюдение. Ребёнок, получивший 5 баллов, нуждается в более пристальном наблюдении, чем ребёнок, получивший от 7 до 10 баллов. Ребёнок, получивший 5 — 6 баллов спустя минуту после рождения, но через пять минут повысивший свой показатель до 7 — 10, переходит в категорию детей, о которых можно не беспокоиться. Ребёнок, начавший жизнь с пятью баллами по шкале Апгар и оставшийся при тех же 5 баллах через 5 минут после рождения, нуждается в более тщательном наблюдении. Идеальные 10 баллов встречаются редко.
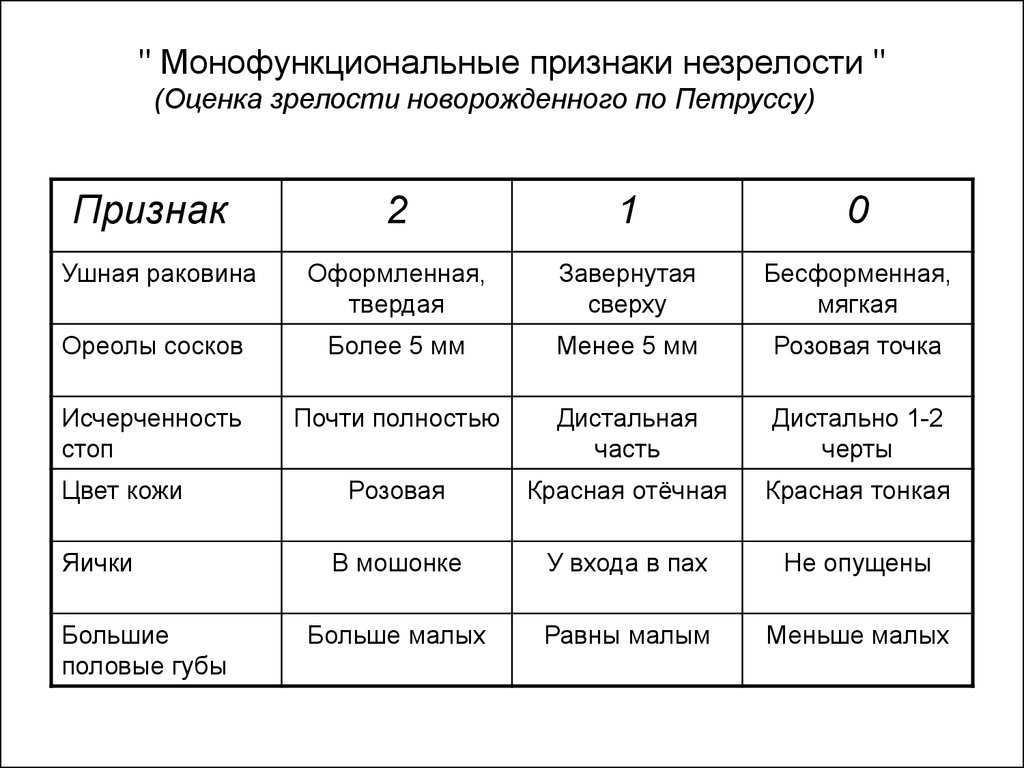
Зрелость новорожденного ребенка определяется по совокупности морфологических (клинических) и функциональных признаков по отношению к гестационному возрасту, а также биохимическими показателями.
Под зрелостью понимают готовность органов и систем ребенка к обеспечению его внеутробного существования.
Зрелым считается здоровый доношенный ребенок, у которого морфологическое и функциональное состояние органов и систем соответствует его сроку гестации. Все недоношенные дети являются незрелыми по отношению к доношенным.
Степень морфологической зрелости младенца устанавливается по комплексу внешних признаков: пропорции тела, плотности костей черепа и размеру родничков, наличию первородной смазки при рождении, развитию грудных желез, форме ушных раковин, состоянию кожных покровов, выполнению ногтевой пластинкой ногтевого ложа и т. д. В 1971 г. Петруссом была предложена оценочная таблица степени зрелости, которая включает в себя 5 внешних морфологических признаков
Функциональная зрелость новорожденного ребенка определяется зрелостью:
· ЦНС — наличие и выраженность сосательного, глотательного и других рефлексов периода новорожденности, удержанием собственной температуры тела при адекватном температурном режиме окружающей среды;
· органов дыхания — правильный ритм дыхания, отсутствие приступов апноэ и цианоза;
· сердечно-сосудистой системы — правильный ритм сердечных сокращений, нет расстройства микроциркуляции, а также нормальным функционированием других органов и систем.
Признаки незрелости систем органов:
Нервная: Синдром угнетения: вялость, сонливость, слабый крик, снижение мышечного тонуса и физиологических рефлексов; несовершенство терморегуляции
Дыхательная: Первичные ателектазы легких, лабильность частоты и глубины дыхания, частые апноэ
Кровообращения: Лабильность частоты сердечных сокращений,сосудистая дистония, шумы вследствие функционирования фетальных коммуникаций
Пищеварительная: Снижение толерантности к пище, повышенная проницаемость кишечной слизистой
Мочевыделительная: Низкая фильтрационная, реабсорбционная, концентрационная и секреторная функции
Иммунная: Низкий уровень клеточного и неспецифических факторов защиты
Питание ребенка в период новорожденности
Сразу после рождения положить ребенка на живот матери и дать ему грудь, продлевая такой тесный кожный контакт до 30 и более минут.
Наилучшим для новорожденного является грудное вскармливание.
Преимущества грудного вскармливания для здоровья ребенка:
1.Снижение частоты и продолжительности заболеваний ЖКТ на первом году жизни
2.Обеспечение защиты от респираторных заболеваний
3.Снижение частоты случаев отита
4.Улучшение остроты зрения и психомоторного развития, благодаря наличию полиненасыщенных жирных кислот
5.Уменьшение аномалий прикуса
6.Уменьшения частоты развития неврозов в дошкольном и школьном возрастах
Состав особенности грудного молока:
В конце беременности и в первые дни после рождения ребенка из грудных желез
выделяется молозиво- густая жидкость желтоватого цвета. С относительной
плотностью 1040-1060. Молоко, которое получает малыш с 4-5 дня жизни называется
переходным. А со 2-3 недели- зрелым (относит.плотность 1030).
Молоко, которое выделяется в течение одного кормления, делится на:
Ранее- в начале кормления, его выделяется много, имеет голубоватый оттенок. В нем
содержится большое количество белка, лактозы и необходимое количество воды.
Позднее - в конце кормления, оно обогащено жирами (в 4-5 раз больше чем в раннем)
и имеет более белый цвет.
В среднем в 100 мл молока содержится 1,2 г белка, 3,5 г жира, 7,5г углеводов.
Энергетическая ценность 70ккал.
Правила и техника прикладывания ребенка к груди:
1.Перед каждым кормление необходимо помыть грудную железу.
2.Новорожденного ребенка следует придерживать снизу за все тельце. Голова и тело
должны находиться на одной прямой линии.
3.Лицо малыша обращено к маме, носик напротив соска.
4.Малыш должен прочно захватить сосок (при этом: рот малыша широко раскрыт,
захватывается не только сосок, но и ореола, нижняя губа вывернута наружу, слышен
звук сглатываемого молока) - это признаки успешного захвата груди по данным ВОЗ.
Продолжительность кормления в среднем 20-30 минут.
Нарушение техники прикладывания приводит к боли во время вскармливания,
появлению трещин соска, как результат к недостаточному опорожнению молочных
желез,лактостазу и гипогалактии.
Вопрос 5. Искусственное вскармливание, методика проведения
Искусственное вскармливание – это полная замена грудного молока смесями, или объем
грудного молока составляет 1/5 от общего объёма питания.
При искусственном вскармливании ребенок вместо материнского молока получает
специально приготовленные смеси.
Их делят на две группы:
Адаптированные.
Неадаптированные.
Адаптированные молочные смеси - это смеси, которые максимально приближены по своему составу к женскому молоку.
Основу, а/с составляет как правило либо коровье, либо козье молоко.
Белок коровьего молока казеин, в а/ с подвергается специальной обработке, в результате которой повышается его усвояемость.
Во всех смесях подвергается обработке жировой компонент- молочный жир, который полностью или частично заменяют на смесь растительных масел (подсолнечного, кукурузного, соевого и т.д.)
В качестве углеводного компонента используется лактоза. Или реже декстринмальтоза.
Минеральный состав также существенно изменяют: снижают содержание кальция, калия,натрия и добавляют железо, цинк, медь, вносят необходимые витамины (А, С, Д) и т.д.
В максимально а/смеси добавляют нуклеотиды, которые необходимы для построения РНК и ДНК клеток, они ускоряют рост и развитие органов и систем организма, способствуют росту нормальной микрофлоры кишечника, а также созреванию иммунной системы малышей.
По степени приближенности к ж/ молоку, а/смеси делятся на:
Высокоадаптированные (смеси первой степени адаптации) (для детей от 0 до 4-6
месяцев)
Производители пишут на упаковке цифру 1.
НАН 1, НУТРИЛОН 1,Фрисолак 1, ПРЕ ХИП, СЕМПЕР БЕБИ 1. ФРИСОПРЕ, ХИП 1.
Менее адаптированные (для детей с 4-6 до 12 месяцев), это своего рода разновидность частично адаптированных смесей.
ХИП2, НАН2, НУТРИЛОН2, ХУМАНА 2, СЕМПЕР БЕБИ 2, и др.
Эти смеси отличаются от высоко адаптированных меньшей степенью адаптации, они содержат в себе все необходимые витамины и микроэлементы детям второго полугодия жизни. Важной особенностью «последующих смесей» является наличие железа, т.к. после 4-6 месяцев собственные запасы железа начинают истощаться.
Для сравнения в смесях первой степени адаптации содержание железа не превышает 5-7
мг/л. А в последующих смесях 10-14мг/л.
Частично адаптированные молочные смеси:
в них отсутствует молочная сыворотка, не полностью сбалансирован жирно-кислотный
состав. А в качестве углеводного компонента наравне с лактозой используется сахароза и
крахмал.
К ним относятся смеси «казеиновой формулы», т.е. в отличие от адаптированных смесей,
в которых преобладают белки молочной сыворотки, здесь доминирует казеин. Эти смеси
эффективны в питании детей с функциональными нарушениями ЖКТ, например, со
срыгиванием, т.к. казеин образует более плотный сгусток смеси.
К данным смесям относятся:
НЕСТОЖЕН (Нестле, Швейцария), СИМИЛАК (США -без пальмового масла),
МАЛЮТКА и МАЛЫШ (Россия), ДЕТОЛАКТ, ВИТАЛАКТ, СОЛНЫШКО, ЛАДУШКА
Состав казеиновых смесей сбалансирован в соответствии с потребностью детей второго
полугодия жизни. Поэтому их рекомендуют детям с 4-6 месяцев.
В условиях сложной социально-экономической обстановки в стране, частично
адаптированные смеси могут быть использованы в питании для детей первого года жизни,
т.к. стоят дешевле чем высокоадаптированные.
Лечебные смеси:
1) Смеси для недоношенных детей (Пре- НАН, Пре-Нутрилон, Фрисопре, Енфалакт,
Неонаталь).
2) Антирефлюксные - в зависимости от вида загустителя они делятся на: Смеси,
содержащие камедь из плодов рожкового дерева (НУТРИЛАК АР, Нутрилон АР,
ХУМАНА АР, Фрисовом).Или крахмал (СЕМПЕР лемолак, Энфамил АР, Нутрилон комфорт).! Камедь рожгового дерева –это растворимые полисахариды, которые набухают в желудке, тем сымым препятствуют срыгиваниям.Мах допустимое содержание
1г/100 мл
3) Смеси при запорах: Семпербифидус,содержит лактулозу, Агуша с лактулозой
4) Если у ребенка т.н. лактазная недостаточность (отсутствие лактазы- фермент
расщепляющий лактозу(молочный сахар), такому ребенку врач, и только он назначает низко- или безлактозные смеси.
Низколактозныесмеси (низколактазные Нутрилон, Хумана)
Безлактозные (Нутрилон соя, Тутелли соя, Бона –соя, АЛ сой)
Основным углеводным компонентом в безлактозной смеси является декстрин
мальтоза.
5) Для лечения детей с муковисцидозом и диареей используют смеси: Роболакт,
Прегестемил, Альфаре, Пепти юниор)
6) Гипоаллергенные смеси (Нутрилак ГА, ХИПП ГА 1, ХИПП ГА 2,ХУМАНА ГА 1 и 2.
Кисломолочные смеси: Виталакт, Нутрилон, НАН кисломолочный, по сравнению
со сладкими: -белок в них находится в створоженном состоянии,
-эти смеси стимулируют функцию слюнных желез,
- медленнее эвакуируются из желудка
-легче перевариваются
-нормализуют обмен веществ
-формируют нормальный биоценоз и т.д.
Неадаптированные молочные смеси - это продукты питания ребенка первого года
жизни, приготовленные из свежего или сухого молока без специальной обработки.
Такие смеси не соответствуют физиологическим особенностям детей первого года жизни и не должны включаться в их рацион даже в сложных социально-
экономических условиях.
Они делятся на сладкие и кисломолочные
Сладкие смеси готовят как правило из коровьего молока, путем разведения его
крупяным отваром.
Приготовленный кипячением 5% отвар (1ч.л. крупы рисовой или гречневой на 100
мл воды, процеживается и молоко разводится этим отваром в соотношении 1:1 –это
Б смесь (50% молока и %50% отвара) -такую смесь ребенок получает первые
недели жизни.
В зависимости от состава это может быть Б- рис, Б -гречиха.
Детям до 3х месяцев дают В смесь, в которой соотношение молока и отвара
составляет 2:1(например 100 мл молока и 50 мл отвара).
Кисломолочные смеси: Б кефир, В- кефир. Их изготавливают из цельного молока
путем заквашивания его кисломолочными бактериями.
Вопрос 6. Роль педиатра в снижении младенческой смертности. Демографические показатели по Дагестану. Организация медицинской помощи детям в сельской местности
«Показатель младенческой смертности в Дагестане в 2015 году по сравнению с 2014-м годом снизился на 9,4% – с 11,7 до 10,6 на 1000 живорожденных.
· Снизилась также общая смертность на 4,6% (на 272 человека) – с 584,2 до 557,2 на 100 тыс. населения.
· Показатель смертности от болезней системы кровообращения уменьшился на 0,4% – с 251,3 до 250,3 на 100 тыс. населения,
· от внешних причин – на 13,5% – с 48,8 до 42,2, в том числе от ДТП – на 17,1% – с 18,7 до 15,5,
· от болезней органов пищеварения – на 2,6% – с 25,4 до 24,8 на 100 тыс. населения,
· от туберкулеза – на 28,6% – с 4,9 до 3,5 на 100 тыс. населения».
Медицинскую помощь детям на сельском врачебном участке оказывают врачи и средние медицинские работники под руководством главного врача участковой больницы. При наличии на сельском врачебном участке педиатра на него возлагается ответственность за организацию медицинской помощи детям (как правило, главным врачом). При отсутствии педиатра главный врач сельской участковой больницы вправе возложить ответственность за медицинскую помощь детям на одного из врачей общего профиля, выделив ему для работы с детьми определенное время.
Основные обязанности врача, ответственного за медицинское обслуживание детей на сельском врачебном участке:
· постоянное профилактическое наблюдение за детьми в приписанных к участковой больнице селах;
· периодический врачебный осмотр всех детей на участке, особенно 1-го года жизни;
· активное выявление больных и ослабленных детей, взятие их на диспансерный учет для регулярного наблюдения и оздоровления:
· своевременный и полный охват детей профилактическими прививками;
· регулярное наблюдение за детьми в организованных коллективах, наблюдение за правильным нервно-психическим и физическим развитием детей. проведение необходимых оздоровительных мероприятий;
· активное выявление заболевших детей, своевременное оказание им квалифицированной медицинской помощи и обеспечение госпитализации в случае необходимости;
· постоянное изучение условий и образа жизни детей в семье, выявление и содействие устранению неблагоприятных факторов внешней среды;
· контроль работы ФАП регулярным (по графику) выездом на места, оказания им необходимой организационно-методической помощи;
· широкая просветительская работа среди родителей, детей, педагогов, воспитателей по вопросам охраны здоровья детей.
Врачи сельских амбулаторий выезжают по определенному графику на ФАН своего участка для консультативного приема. При этом они должны стремиться к повышению квалификации своих помощников, передавая им знания и опыт. О графике выездов оповещают население.
Педиатры центральных районных больниц должны выезжать в сельские участковые больницы, но графику для улучшения медицинской помощи детям на селе. О приезде педиатра население оповещают заранее.
Материалы проверок работы сельских участковых больниц и ФАП по медицинскому обслуживанию детей обобщаются районными педиатрами и организационно-методическими кабинетами ЦРБ. периодически заслушиваются на районных конференциях и медицинских советах. По итогам обсуждения принимают соответствующие организационные меры.
 2020-08-05
2020-08-05 906
906








