Объективная оценка тяжести состояния больного является, необходим инструментом для принятия решения о тактике ведения больного, его транспортировке, об оптимальном месте терапии больного (специализированное отделение, отделение интенсивной терапии), для сравнения исходов в зависимости от методов терапии, качества оказания помощи.
Наиболее актуальной проблемой при первичной оценке больного с пневмонией является вопрос о том, где больной должен получать терапию: в домашних условиях (т.е. госпитализация не требуется), в условиях отделения стационара или в условиях реанимационного отделения.
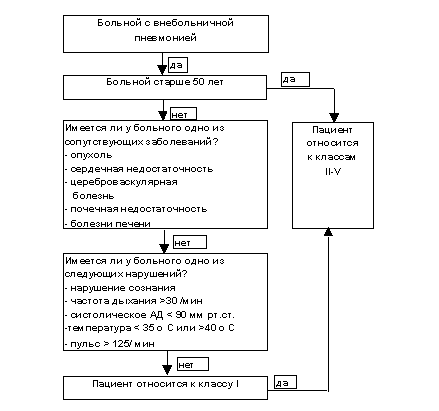
Применение шкал тяжести пневмоний и рекомендаций респираторных сообществ, позволяет значительно уменьшить расходы на лечение и частоту неудач терапии. Одной из наиболее распространенных шкал для оценки тяжести и прогноза внебольничной пневмонии является шкала, предложенная M. Fine в 1997 г. [13]. Используя этот алгоритм, можно провести классификацию больных в соответствии с имеющимися факторами риска. Чем больше баллов имеет больной, тем более вероятен плохой прогноз заболевания. Пациенты, относящиеся к I, II и III классам риска, имеют невысокий риск летальности (менее 5%), и могут получать терапию (антибиотики per os или парентерально) во внебольничных условиях. Пациенты IV и V классов имеют более высокий риск летальности (до 30%), и должны быть доставлены в стационар и получать парентеральную терапию. Больные, относящиеся к V классу, как правило, имеют тяжелую пневмонию и нуждаются в интенсивной терапии.
Оценка больных с пневмонией по шкале Fine проводится в два этапа. На первой этапе определяют больных с очень низким риском летальности (класс I): возраст больных менее 50 лет, отсутствие сопутствующих заболеваний, отсутствие жизненно важных нарушений. На втором этапе проводится подсчет суммы баллов на основании данных о возрасте, наличии сопутствующих заболеваний, жизненно важных функ-циональных нарушениях, а также эпидемиологических, лабораторных, газометриче-ских и рентгенографических данных, выполняется стратификация больных на классы II-V (рис. 1, табл. 1). Данные о сроках госпитализации и летальности больных с вне-больничной пневмонией в соответствии с оценкой по шкале Fine представлены в табл. 2 [13].
Таблица 1
Балльная система для оценки факторов риска при внебольничной пневмонии [13]
| Характеристика | Баллы |
| Демографические факторы | |
| Возраст: мужчины Возраст: женщины Пребывание в домах ухода | = возраст (лет) = возраст - 10 лет + 10 |
| Сопутствующие заболевания | |
| Опухоли Заболевания печени Застойная сердечная недостаточность Цереброваскулярная болезнь Заболевания почек | +30 +20 +10 +10 +10 |
| Физикальные признаки | |
| Нарушение сознания Частота дыхания >30 /мин Систолическое АД < 90 мм рт.ст. Температура < 35 o C или >40 о С Пульс > 125/ мин | +20 +20 +20 +15 +10 |
| Лабораторные и рентгенологические данные | |
| РН артериальной крови < 7,35 Мочевина крови > 10,7 ммоль /л Натрий крови < 130 ммоль /л Глюкоза крови > 14 ммоль/л Гематокрит < 30% РаО2 < 60 мм рт.ст. Плевральный выпот | +30 +20 +20 +10 +10 +10 +10 |
Таблица 2
Категории риска и клинический профиль больных с внебольничной пневмонией в соответствии со шкалой Fine [13]
| Класс | I | II | III | IV | V |
| Число баллов | - | <70 | 71-90 | 91-130 | >130 |
| Летальность,% | 0,1-0,4 | 0,6-0,7 | 0,9-2,8 | 8,5-9,3 | 27-31,1 |
| Госпитализация более 7 дней, % | 25 | 33,8 | 45,8 | 62,8 | 72,6 |
Рисунок 1
Алгоритм оценки риска у больных с внебольничной пневмонией [13]
Антибиотикотерапия
Отсутствие простого, быстро выполнимого, чувствительного, специфичного и недорогого метода микробиологического определения возбудителя бронхолегочной инфекции обуславливает причину частого применения эмпирического метода антибиотикотерапии, базирующегося на эпидемиологических и семиотических данных в популяции больных и на индивидуальной переносимости (т.н. стратегия "ex juvantibus"). При назначении антибиотика следует учитывать современные сведения об устойчивости возбудителей к наиболее распространенным препаратам. Так, 30 % штаммов пневмококка резистентны к пенициллину, прогрессивно увеличивается количество штаммов, не чувствительных к цефалоспоринам.
Принципы рациональной антибиотикотерапии:
- Лечение следует начинать, не дожидаясь результатов микробиологического исследования, т.е. эмпирически. По существующим мировым стандартам антибиотик должен быть назначен не позже 8 часов после госпитализации. При получении бактериологических данных лечение корректируют в случае его недостаточной эффективности;
- При выборе антибактериального лечения целесообразно использовать также результаты исследования мокроты по Граму;
- Исследовать гемокультуру не позже, чем в течение 24 часов после госпитализации;
- Перед началом терапии получить образцы для микробиологического исследования, "слепое" назначение антибиотиков при лихорадке неясного генеза обычно приводит к дальнейшим трудностям в постановке диагноза;
- При выборе антибактериальных препаратов следуют учитывать: тип возбудителя (вероятный, определяемый по клиническим данным), степень тяжести заболевания, потенциальную токсичность препаратов и возможные противопоказания, а также аллергологический анамнез;
- Необходимо решить вопрос о применении монотерапии или комбинации нескольких антибактериальных препаратов;
- Очень важно учитывать резистентность микробной флоры к антибактериальной терапии;
- Доза и частота введения препарата должны быть соизмеримы с интенсивностью патологического процесса;
- Использование пероральной антибактериальной терапии при легких и среднетяжелых формах, ступенчатой терапии при тяжелых пневмониях;
- Следует контролировать терапевтическое действие препарата и отслеживать возможные побочные реакции;
- При неосложненной пневмонии предпочтительно лечение антибиотиками (лучше - одним препаратом) не более 5-7 дней при условии быстрой нормализации температуры. Сохраняющиеся рентгенологические изменения в виде усиления легочного рисунка и др. не являются показанием к продолжению антибиотикотерапии;
- Нельзя игнорировать стоимость используемого препарата.
Существует некоторая разница в подходах к лечению внебольничных пневмониях легкого течения между Американскими и Европейскими регламентирующими структурами. Так в США основными препаратами при лечении амбулаторных больных являются доксициклин, макролиды и "респираторные" фторхинолоны (левофлоксацин, моксифлок-сацин и др.). В европейских и российских рекомендациях препаратами выбора являются аминопенициллины. Не исключается возможность применения других групп антибиотиков (например, макролидов), но только при высокой частоте атипичных возбудителей в регионе или при непереносимости пенициллинов.
Таблица 3
Основные препараты, применяемые при лечении внебольничных пневмоний [14]
| Рекомендации | Течение | |
| Легкое и среднетяжелое | Тяжелое | |
| Американское общество инфекционных болезней | Азитромицин, клартромицин, доксициклин, фторхинолоны III поколения | Цефотаксим (цефтриаксон) ±кларитромицин или азитромицин |
| Европейский комитет по изучению внебольничных пневмоний | Аминопенициллины, в т.ч. ИЗП* или бензилпенициллин ± макролид | Цефотаксим (цефтриаксон) +макролид |
| Комиссия по антибиотической политике Минздрава РФ | Аминопненициллины, в т.ч. ИЗП*, макролиды, фторхинолоны III поколения | Цефотаксим (цефтриаксон) +макролид фторхинолоны |
* - ингибиторзащищенные пенициллины
Принимая во внимание относительно низкую частоту пенициллинорезистентности пневмококков в России, последний подход представляется более рациональным. Кроме того, существует мнение о более сдержанном отношении к широкому использованию препаратов (макролиды, тетрациклины), устойчивость S. pneumoniae к которым развивается быстрее, чем к пенициллинам, назначаемым в адекватных дозах. Вместе с тем, правильное назначение тетрациклинов, учитывающее фармакокинетические особенности (высокую липофильность) и необходимость применения высокой насыщающей дозы (в первые 3 суток по 200 мг 2 раза в сутки, затем 200 мг в сутки однократно), способно преодолеть дальнейшее развитие резистентности и, по данным ряда исследований, позволяет отнести доксициклин к препаратам выбора [14].
В нашей стране при лечении внебольничных пневмоний легкого и среднетяжелого течения широко используются фторхинолоны (ципрофлоксацин и офлоксацин), обладающие высокой эффективностью против гемофильной палочки, моракселлы, представителей семейства Enterobacteriaceae и легионеллы. В то же время они характеризуются существенно более сниженной, в сравнении с беталактамами и макролидами, активностью в отношении преобладающего патогена- пневмококка. По этой причине их следует исключить из числа препаратов первого ряда в лечении внебольничных пневмоний [15]. Вместе с тем, фторхинолоны последних генераций ("респираторные" фторхинолоны, а также препарат IV поколения - моксифлоксацин) имеют весьма высокую антипневмококковую активность, что делает их весьма привлекательными для лечения этой категории больных. Кроме того, моксифлоксацин имеет и антианаэробную направленность [16].
У больных пневмониями тяжелого течения следует назначать антибиотики широкого спектра действия, максимально перекрывающие как грамположительную, так и грамотрицательную предполагаемую флору "ингибиторзащищенные" пенициллины (ампициллин/сульбактам, пиперациллин/тазобактам, тикарциллин/клавуланат), цефалоспорины III-IV поколений, фторхинолоны, карбапенемы. В ряде случаев используется комбинация аминогликозидов с цефалоспоринами (синергичное действие против синегнойной палочки), макролидами и рифампицином (при подозрении на легионеллезную пневмонию). Продолжительность антимикробной терапии до 14-20 дней.
При выборе антибиотика следует учитывать его фармакодинамические свойства. Аминогликозиды накапливаются в легочной ткани в недостаточном количестве, в то время как макролиды нового поколения и фторхинолоны создают в ней высокую концентрацию препарата. Вероятно, именно с концентрацией антибиотика в легких связан так называемый постантибиотический эффект - способность препарата оказывать антибактериальное действие после его отмены. Наличие у антимикробного препарата постантибиотического эффекта, как, например, у азитромицина, позволяет назначать последний в течении короткого срока (3-5 дней)
Результаты последних исследований заставляют несколько пересмотреть устоявшееся отношение к аминогликозидам. Крайне высокий уровень резистентности пневмококка к гентамицину вынуждает полностью исключить этот препарат из практики лечения внебольничной пневмонии. Учитывая то, что аминогликозидные антибиотики обладают относительно небольшой способностью к пенетрации их также никогда не следует использовать для монотерапии при лечении грамотрицательной легочной инфекции. При этом следует отдавать предпочтение препаратам последних генераций (амикацин, тобрамицин). И наконец, в настоящее время большинство специалистов едины во мнении о недопустимости монотерапии пневмоний ко-тримоксазолом [15].
Следует считаться с затратами на антибактериальную терапию, которые могут быть весьма значительными. Стоимость парентеральных антибиотиков значительно выше, чем таблетированных форм, и для их введения требуются расходуемые материалы (шприцы, иглы, капельницы и т.п.). В последние годы успешно применяется [16] так называемая ступенчатая (step-down) терапия. При использовании этой методики лечение начинается с внутривенного применения антибиотика. При достижении клинического эффекта (обычно через 2-3 суток), когда парентеральная антибактериальная терапия обеспечила улучшение состояния больного, сопровождающееся снижением или нормализацией температуры тела, уменьшением лейкоцитоза, возможен переход на пероральное применение антибиотиков, если предполагается хорошая всасываемость. На этом этапе предпочтительными являются препараты, показатели фармакокинетики которых позволяют применять антибиотик 1-2 раза в сутки.
 2020-08-05
2020-08-05 108
108








