N0 – қолтық асты лимфа бездері ұлғаймаған, қолға сезілмейді,
N1 – қолтық асты бездері ұлғайған, бірақ ол қозғалады,
N2 – қолтық асты бездер ұлғайған, бірімен бірі жабысып, қозғалысы шектелген,
N3 – төс асты, бұғана үсті лимфа бездері жарақаттанған,
Nх –аймақтық лимфа бездеріндегі бөгелме ісікке күдік (күмән) туғанда,
М – metastasis - алыстағы мүшелердегі бөгелме ісік,
Егер лимфа бездері зақымдалған сүт безі жағында жатпаса, онда ол алыста орналасқан мүшедегі бөгелме ісік болып саналады.
М0 – алыстағы мүшелерде бөгелме ісік жоқ;
М1 – алыстағы мүшеде бөгелме ісік бар,
Мх – алыстағы мүшедегі бөгелме ісікке күдік (күмән) туғанда,
TNM- ді бағалау ісіктің көріністерімен және клиникалық, параклиникалық тәсілдердің нәтижесімен жүргізіліп, оған қоса морфологиялық, цитологиялық зерттеулердің қорытындылары (операция үстінде табылған өзгерістер де осыған кіреді) осы жүйені толықтырып отырады.
Сүт безі рагының эпидемиологиясы
Еркектерге қарағанда, әйелдерде сүт безіндегі ісік ауруы өте жиі Америкада, Еуропада, Ресейде кездеседі.
Ресейде - барлық қатерлі ісік ауруларының ішінде сүт без рагы әйелдерде 19-20%- тең, ал енді Қазақстанда екі жынысты қосып есептемегенде, ол 10,6% құрайды.
Сүт без рагының аурушаңдық орташа көрсеткіші (2006 -2008 жж.) Қазақстан бойынша 20,0%ооо болып, өкпе рагынан кейін, екінші орында түр.
Қазақстанның әр облыстарында сүт без рагының аурушаңдық орташа көрсеткіші әртүрлі деңгейде екені белгілі болып отыр. Соның ішінде сүт без рагының ең жоғарғы аурушаңдық орташа көрсеткіші Алматы қаласында (33,0%ooo), ал Ақмола (31,3%ooo), Шығыс Қазақстан (27,7%ooo), Павлодар (31,3%ooo), Солтүстік Қазақстан (23,4%ooo), Қарағанды (25,2%ooo) облыстарында бұл көрсеткіш Республикалық көрсеткіштен, тым жоғары болды. Ал енді сүт без рагының ең төменгі аурушаңдық орташа көрсеткіші Жамбыл (12,3%ooo), Атырау (11,8%ooo), Қызылорда (11,8%ooo), Маңғыстау (11,5%ooo) және Оңтүстік Қазақстан (9,7%ooo) облыстарында тіркелген (1- сурет).
№1- сурет. Сүт без рагының Қазақстан облыстары бойынша орташа аурушаңдық көрсеткіші (2006-2008 жж.).
Қазақстанның әр аймақтарында да, сүт без рагының аурушаңдық орташа көрсеткіші әртүрлі болып отыр (2- сурет). Сонымен сүт без рагының ең жоғарғы аурушаңдық орташа көрсеткіші Алматы (33,0%ooo) және Астана (24,0%ooo) қалалары мен Қазақстанның Шығыс (29,5%ooo), Солтүстік (23,9%ooo) және Орталық (22,6%ooo) аймақтарында анықталса, ал оның ең төменгісі - Оңтүстік (11,8%ooo) аймақта тіркелген. Аймақтық жоғарғы аурушаңдық көрсеткіштер, Республикалық көрсеткіштен, тым жоғары болды.
Қазақстанда сүт безінің рагы жыл сайын өсуде. Ауру адам саны 2005ж - 2954 (19,3%) әйел болса, ал 2007ж – 3078 (19,8%) адамға жетіп, 4,2% өскен. Бұл көрсеткіш бойынша әйел ағзасындағы барлық қатерлі ісіктердің бірінші орнын алып тұр.
Әлемдік стандартты аурушаңдық көрсеткіші бойынша Ресейде 1970 жылы 15,3%ooo - ке теңелсе, 2002 жылы бұл көрсеткіш 38,9%ooo -ге жетті, яғни кейінгі 20-30 жыл ішінде 2-2,5 есе өскен. Осындай заңдылық Қазақстанда да байқалады, 1986 жылдан бері әйелдер арасында жиілігі жөнінен бұл ісік бірінші орында.
Жастық ерекшеліктеріне сәйкес, сүт безі рагы. жас өспірім қыздарда өте сирек кездеседі де, 30 жастан бастап 44 жасқа дейінгі әйелдер арасында, одан кейін 75 жасқа дейінгілер де, 2-3 есе өсіп отырады.
45 жастан асқандарда аурушаңдық көрсеткіші тез өседі, сондықтан халықты жаппай ісікті алдын ала тексеру кезінде естен шығармау керек.
Сүт безі рагының өлім-жітім көрсеткіші, Еуропа әйелдерінде және Ресейде де, Қазақстанда да, ол 20-30%ooo аралығында тіркеледі (2006-2008жж.). 2005 жылы Қазақстанда ісік ауруынан өлгендердің үшінші орнын алады (8,0%). Жыл сайын өсу жылдамдығы орташа есеппен 3,0% құрайды.
9 облыста өлім саны орташа республикалық көрсеткіштен 1,1-1,8 есе жоғары, бұл облыстарға жататындар: Қарағанды (16,7%ooo), Алматы (14,6%ooo), Шығыс Қазақстан (12,4%ooo), Павлодар (12,4%ooo), Астана (10,1%ooo); Ал Алматы (5,8%ooo), Қызылорда (4,8%ooo), Оңтүстік Қазақстан (3,5%ooo) облыстарында аурушаңдық көрсеткіштері 1-2 есе төмен.
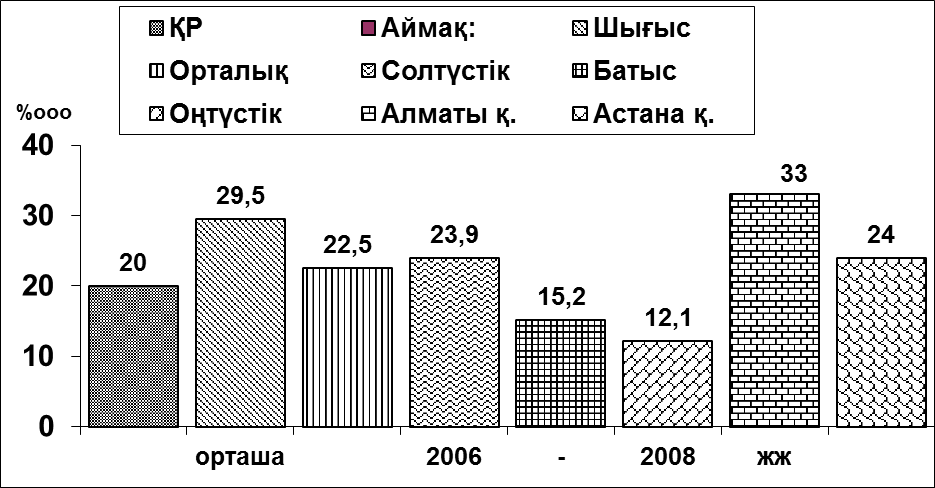
№2- сурет. Сүт без рагының Қазақстан аймақтары бойынша орташа аурушаңдық көрсеткіші (2006-2008 жж.)
Сүт безі рагын пайда болу себептері
Сүт безі рагы – гормонға, соның ішінде эстрогендердің өсуіне тікелей байланысты, ол сүт жолдарының шырышты қабатындағы клеткалардың өніп-өсу үрдісін жылдамдатады да, сөйтіп рак клеткалары пайда болады.
«Қауіп-қатерлі» топтарға мына әйелдер жатады:
· бала тумаған немесе 30-дан кейін жүкті болғандар,
· етеккірі ерте келгендер (12-13-ке дейін),
· етеккірі кеш тоқтағандар (50 жастан асқандар),
· пролиферациялы мастопатиямен ауыратындар,
· жыныс мүшелерінде созылмалы ауруы бар әйелдер,
· әсіресе, бірінші, екінші бедеулік,
· жыныс, сүт бездерінде, жатыр эндометриясында, тоқ ішекте және сілекей бездерінде рак ауруы болғандар,
· анасы, немесе әпке, сіңлілерінде, жыныс мүшелері мен емшектерінде рак ауруы болғандар,
· BRCA гендері өзгерген адамдар. Бұл зат супрессор гені, ол клетканың өніп-өсу үрдісін реттейді. Егер адамда осы өзгерген BRCA гені табылса, онда ол адамның сүт, жыныс, қуық асты бездерінде және тоқ ішекте қатерлі ісік болуы мүмкін,
· дене салмағы асық адамдардың жануар майлары мен көміртегі көп тағамдармен қоректенуі – қауіпті. Керісінше А витаминіне және каротиноидтарға бай тағамдар мен өсімдік майлары аурудан сақтандырады,
· жас өспірімдерді рентгенге түсіру – қауіпті жағдай,
· алкогольді жиі-жиі қабылдаудан ағзаға еніп, сіңуі - өте зиян. Мысалы, тәулігіне 500гр шараптың кері әсері байқалады,
· жүктіліктен сақтану үшін - эстроген, прогестин препараттарын ұзақ уақыт пайдаланудың кері әсері дәлелденген. Бірақ кейінгі кездерде қолданатын марвелон, мерсилон, фемоден сияқты осы қатардағы дәрілердің зияны жоқ,
· Қан қысымы жоғары, қант диабеті бар адамдар және қалқанша безі мен бауыр қызметтерінің төмендеуі – қауіпті,
Сүт безі рагынан сақтану шаралары
1. Сүт және қалқанша бездердегі, бауырдағы және де жыныс мүшелердегі созылмалы ауруларды дер кезінде айықтыру,
2. Қант диабеті мен семіздікті болдырмау,
3. Өсімдік тағамдарын көбірек қолдану,
4. Көкөністерді, жеміс-жидектерді, каротиноидтарға және Витамин А-ға бай тағамдарды пайдалану,
5. Эстрогендерге қарсы әрекет ететін дәрілерді кең қолдану (тамоксифен немесе ралоксифен) егде жастағы әйелдерге пайдасын тигізеді.
Сүт безінің ісік алды аурулары
Клеткалардағы өніп-өсу үрдісін жылдамдататын зат, ол эстроген гормоны, оның көбейу салдарынан сүт безінде ісік алды аурулар пайда болады. Қазіргі кезде олардың біркелкі аттары жоқ, кейде оларды мастопатия немесе фиброзды-кистозды мастопатия, фиброаденоматоз деп атайды (10-ға жуық синонимдері бар).
Мастопатия - өте жиі кездесетін ауру. Оған дәнекер және шырышты қабаттағы клеткалардың пролиферациялы гиперплазиясы мен дисплазиясы жатады. Жалпы кейінгілер үш сатыдан тұрады:
· 1-дәрежелік гиперплазиясы мен дисплазиясы,
· 2-дәрежелік гиперплазиясы мен дисплазиясы,
· 3-дәрежелік гиперплазиясы мен дисплазиясы.
Бұлардың бірінші дәрежелі гиперплазиясы, нақты ісік алды емес (факультативті), ал кейінгі екінші және үшінші дәрежедегілері нақты ісік алды (облигатты) аурулар болып саналады. Нақты ісік алды ауруы бар адамдарды диспансерлік бақылауға алынуы керек. Гиперплазияның І-ІІ өсу дәрежесі дәрі-дәрмектермен емделінеді, ал ІІІ өсу дәрежесінде - операция қолданылады.
Ісік алды аурулар клиникалық тұрғыдан жайылмалы және түйінді түрде кездеседі.
Жайылмалы мастопатия - негізінде көптеген әртүрлі көлемде болып келетін сары сулы өзгерістерден - жылауықты мастопатия, ал дәнекер ұлпаларының жайылуынан - тінді мастопатия пайда болады. Бұл екі үрдіс көбінесе қосарланып жүреді, сондықтан оларды жылауық-тінді мастопатия (фиброзды-кистозды мастопатия) дейді.
Жайылмалы мастопатия - көбінде, 25-40 жас аралығындардағы әйелдерде жиі және жеке дара күйінде болмай, гинекологиялық аурулармен қосарланып келеді. Бұған қосымша ағзада бауыр, жыныс пен қалқанша бездерінің аурулары болуы мүмкін.
Жайылмалы мастопатия қос сүт бездерін зақымдап, олардың үстіңгі - сырт бөлімінде жиі орналасады. Ауру алғашында белгісіз жүріп, кейінен етеккірмен тікелей байланыста болады. Етеккір келер алдында емшек сыздап, ісініп ауырады да, етеккірден кейін бұл белгілердің бәрі бірдей кетіп қалады немесе олар бәсеңсиді. Кейде емшек ұшынан сұйық шығынды көрінеді, бұлар әртүрлі түсті болып келеді, ал қан аралас болса онда ол қауіпті.
Кистозды мастопатия ( мастопатия, аденоз, аденоматоз, Реклю ауруы) түрінде, сүт безінде көптеген түйіндер табылады, олардың көлемі әртүрлі болады.
Тінді мастопатия түрінде сүт безінде бірнеше түйіндер анықталып, олардың шекарасы көмескіл келеді. Егер осы түйіндерге алақанды тигізсе, онда түйіндер жоғалып кеткен сияқты болады (Кениг белгісі теріс).
Сүт безінде түйін болмай, тек көлемі ұлғайып, жалпы ісінсе және бұған қосымша ауру сезімі болса, онда оларды мастодиния (мастальгия) деп атайды.
Гинекомастия – еркектердің кеуде бездерінде кездесетін ісік алды ауруы. Оның екі түрі бар: шынайы гинекомастия, егер без ұлпасында гиперплазиялық өзгерістер болса, ал жалған гинекомастияда, тек май қабатының өсу арқылы ұлғайып, қалыңдаса. Клиникалық тұрғыдан бұлардың екеуінде емшек ұшы астынан түйін табылады. Олардың пайда болу себептеріне эстроген гормонының ұлғаюы жатады. Ұзаққа созылған шынайы гинекомастия кеуде безінің рак ауруына әкелуі мүмкін.
Емі көптеген жағдайда өзгеріп отырады. Жалпы емдік тәсілдер шыдамдылықты, сабырлықты қажет етеді, себебі, емнің барлығы бірдей емес, кейбіреулерінде ауру қайтадан қозып, асқынуы мүмкін.
Жайылмалы мастопатияда дәрі-дәрмектер өзгеріп отырады және емі ұзақ уақытқа созылады.
Гормонсыз емдеу тәсілдері:
· йодид калий ерітіндісі (0,25%, 1 шәй қасық 3 рет, сүтпен қосып ішу),
· бром камфора,
· гепатотропты дәрілер (вобэнзим),
· витаминдер,
· димексид,
· седативтік дәрілер
Шөптен істелген дәрілер немесе биологиялық белсенді қоспалар (ББҚ):
· агнукастон,
· маммолептин,
· мастодинон,
· климадинон
· йотрин,
· кламин,
· ламинарин,
· фитолон
· аевит.
Гормонды дәрілер:
· эстрогенге қарсы әрекет жасайтындар (тамоксифен),
· гестагендер,
· жүктіліктен сақтандырғыш (эстроген, прогестерон) дәрілер,
· андрогендер,
· пролактинді төмендететіндер.
· ункария,
· индол.
Мастопатияның түйінді түрі
Ауру міндетті түрде түйін тастайды, ол жайылмалы мастопатиямен қосарлана пайда болып, ракқа тез айналады. Себебі, осы патологиялық өзгерісте пролиферация жиі байқалады. Өспе көбінесе емшектің үстіңгі-сырт бөлігінде орналасады. Етеккірмен аз байланыста болады.
Кистозды және фиброзды түрінде, түйін дөңгелектеу келеді де, ішінде онда сары су жиналады. Беті тегіс келіп, шекарасы ап-айқын, өте қозғалғыш, бір жерден екінші бір жерге ауысып тұрады. Кистозды-фиброзды мастопатия климакс алдында, немесе менопауза кезінде жиі кездеседі. Ультрадыбыспен және рентгенмен тексергенде біркелкі көлеңке көрініп, сау ұлпалардан ашық бөлектеніп тұрады. Кистаны (жылауықты) тесіп, сұйықтығын сорып алғанда, оның түсі әртүрлі түсті болады, ал одан сұйықтығын сорғаннан кейін, түйіннің көлемі едәуір кішірейіп, саусаққа білінбей қалады.
Сүт жолы өзегіндегі папилломалар (өсінділер) – қауіпсіз ісік ауруы. Мұның негізгі клиникалық көрінісі – ол емшек ұшынан сұйықтықтың, әсіресе қанның көрінуі (қанды ауру, Минц ауруы, цистаденопапиллома). Сұйық өз бетінше емшек сығылғанда көрініп, біртіндеп көбейуі мүмкін, неғұрлым қан араласқан сайын ісік ауруына қауіп төнеді. Мұндай жағдайда емшек ұшы айналасын сыққан кезде емшек ұшынан міндетті түрде сұйық білінеді, ол неше түрлі түсті келеді. Бұл ауруды анықтау үшін емшек емізігінің өзегіне сұйық контрасты затты (кардиотрасты) жіберіп, дуктография жасау арқылы, анықтайды.
Фиброаденома жастарда жиі кездесетін қауіпсіз ісік. Пайда болуы – гормон өзгерістеріне тікелей байланысты. Түйін біркелкі келіп, беті, шекарасы ап-айқын болып тұрады. Ешқандай ауру сезімін туғызбайды, түйін бір жерден екінші бір жерге тез қозғалады. Ісіктің көлемі көбінесе 2- 5 см аралығында болады, бірақ жүктілік пен бала емізу кезінде тез өсуі мүмкін.
Мастопатияның түйінді түрлері мен фиброаденомасын емдеу
Міндетті түрде операция қолданады.Оны орындау кезінде сүт безіне секторлы резекция (түйінмен қоса емшек бөлігі сылынады) жасалынады. Егер кистозды-фиброзды мастопатия диагнозы қойылса, онда оның ішкі қабырғасы тегіс пе немесе онда өсінділер бар ма? Соны анықтау үшін сұйықтығын сорып алып, қуысқа ауа жіберіп, рентгенге түсіріп – пневмокистография жасалынады.
Жиналған қуыстың қабырғалары тегіс келсе, онда сұйықтан босатылған қуысты спиртпен жуып, қатты қысып байлап тастайды. Бірақ мұндай емнен кейін диспансерлік бақылау жиі болуы қажет, себебі сұйық қайтадан жиналуы мүмкін, соны дер кезінде анықтау қажет болып саналады. Егер ауру қайталанса, онда тек операция арқылы емдеу керек.
Сүт өзектеріндегі папилломада да, тек хирургиялық әдіс қолдану қажет.
Сүт безі рагының түйінді түріндегі клиникалық белгілері
Сүт безіндегі рак ауруы өзінің сырт көрінісімен, ағымымен және болжау мүмкіншілігімен бірнеше түрлі болып келеді. Рактың клиникалық көріністері айқын болса, онда ол типті түріне, ал ісік белгілері басқа ауруларға ұқсап келсе, онда атипті түріне жатады. Типті рак ауруының бірі – түйінді түрі, ол өте жиі және көп ауруларда кездеседі.
Рак ауруы бұдан басқа жайылмалы түрінде болуы мүмкін, бұл түрі сирек болғанымен өте зәрлі жүреді, тез өніп-өсіп, бөгелме ісік береді.
Ерекше орын алатын және клиникалық, биологиялық айырмашылықтары бар ісік – Педжет рагы.
Сүт безі рагында, әсіресе, алғашқы өсу кезеңдерінде, науқаста ешқандай шағым болмайды, тек кездейсоқ жағдайда табылған мүшедегі түйіннен басқа, ол өз бетінше ешқандай адамды мазаламайды, тіпті, түйінді сипап, басқан кезде де ауру сезімі болмайды. Сондықтан әр уақытта емшектегі кез келген түйінде, дәрігер немесе ауру адамның өзі, тез арада маммологтың немесе онкологтың кеңесін алған жөн.
Түйін біртіндеп өсе бастайды, бірақ ол 5-10 см-ге жеткенге шейін ешқандай белгі бермейді; рак түйінінің мастопатиядағы түйіннен айырмашылығы оның етеккірге байланыссыздығы. Ісік өсе келе сүт безінің пішінін, көлемін өзгертіп, содан соң оның бір бөлігі домбығып ісініп, немесе керісінше ішіне қарай кіріп кетуі мүмкін. Ал кейбір кезде, өте сирек жағдайда, емшекте ауырсыну сезімі ісік орналасқан жерде, ал мастопатияда ол бүкіл емшекте пайда болады. Сирек кездерде емшек емізігінен сұйық шығынды шығады, ол қанды болса ракқа күдік көбейеді.
Рак клеткасы дәнекер талшықтарын зақымдап, қысқартады, сөйтіп сүт безінің терісін ішіне қарай тартады. Әуелі сүт безінің терісі ішке кірместен бұрын ол жайыла тартылып, ісік түйінінің үсті алаңға айналады, кейіннен осы жер әжімденіп, біртіндеп кіндік тәрізді өзгереді.
Сипау (тексеру) кезінде түйін табылса, онда мынандай белгілерді анықтау қажет:
· түйіннің тығыздығын,
· шекарасын,
· бетінің тегістігін,
· қозғалғыштығын,
· терімен, қолтық асты лимфа бездерімен және емшек емізігінің айнасымен байланыстығын.
Сүт безі түйіннің тығыздығы шет жағында жұмсақтау, ал ортасында қатты келеді. Ісік түйіні майда «тастарды» еске түсіреді, ол бірнеше көлемде болып, дөңгелек тәріздес келіп, ал мастопатияда сопақтау болады. Түйіннің беті «адыр-бұдыр» болып, теп-тегіс келмейді, оның шекарасы, әр уақытта біркелкі болмайды. Ісікті ұстап, қозғағанда, түйін емшекпен бірге қозғалады, себебі айналасындағы ұлпа мен тіндерге ісік жайыла өседі.
Сүт безінің терісі мен емшек емізінің белгілері. Әуелі, бездің терісі алаң сияқты тегістеліп, әжімденеді, одан соң ішіне қарай кіріп, «кіндік» сияқты боп көрінеді. Сүт безінің терісіқалыңдап, ісінеді; ал емшек емізігі ішіне қарай тартылып, қолға ұстауға келмей қалады. Ісік тікелей теріге қарай көшіп, ойық жараға айналады. Рак ісігінің ойық жарасының шекарасы біркелкі болмай, түбі іріңдеп, жағалары тері деңгейінен шығып, білеуленіп көтеріліп тұрады. Терідегі ойық жара тереңделген сайын, тез қанағыш келеді.
Қолтық асты лимфа бездері бөгелме ісікпен зақымданса, онда дөңгеленіп, қатаяды, бір-бірімен байланыспайды.
Педжет рагы – сүт өзектеріндегі ісік, ол теріде және емшек емізігінің айналасында пайда болады. Морфологиялық белгісі – арнайы үлкен Педжет клеткасының болуы, оның цитоплазмасы ағарған және ядросы дөңгеленіп, қою бойауланады. Ісік емшек емізігі мен оның айналасын зақымдайды, содан соң терісі мен емізікте ойық жара пайда болады. Ол қабықтанып, қабығының астынан қанды сары су көрінеді. Жараның түбі тегіс келмейді. Жара болғанға дейін қышыма қалыптасып, қышыған жерден сары су шығуы мүмкін. Ешқандай дәрінің шипалы әрекеті байқалмайды, сөйтіп ұзақ уақыттан кейін емшек ұшы немесе оның айналасы желініп, ойық жараға айналады. Бұл кезде емшек ішінен ауырмайтын ісік түйінін табуға болады, бірақ ауырсыну сезімі мүлдем білінбей, созылмалы ауруға айналады.
Бұл ісіктің бастамасы терінің созылмалы ауруына(экзема) өте ұқсас келеді, емізікте қышыма пайда болып, қасынғаннан кейін жалақтанады; одан сары су сияқты сұйық көрініп, қабыршықтанады. Жалақ көпке дейін жазылмайды, қабығын алсаң жара көрінеді. Сонымен, Педжет рагы - емізікпен оның айналасын зақымдайтын ісік ауру; алдымен ол жалақ тәрізді пайда болып, кейінен емшекте түйін тастайды.
Ағымы созылмалы келіп, жалақ біртіндеп емізіктен басталып, айналасындағы теріге (ареоласына) көшеді. Бұл кезде емшек ұлпасында түйін тасталуы мүмкін, ол ешқандай ауырмайды, бірақ болжау мүмкіншілігін қиындатады.
Педжет рагының өзгешелігі – емізік айналасындағы жалақ, немесе ойық жара ашық қызылтүсті келеді, оның түбі және шекарасы тегіс емес, беті қабыршықтанып, оның астынан қанды, не сары су көрінеді. Сипағанда жара жұмсақтау келеді. Емшектің емізігі біртіндеп желініп, тартылып, көлемі кеміп, ішке қарай кіріп кетуі мүмкін, бірақ саусақпен тартқан кезде, тез қайтадан орнына келеді. Еш уақытта ауырсыну сезімі болмайды, бірақ тері зақымданар алдында ысып, қызарып, қышуы мүмкін.
Сүт безі рагының жайылмалы түрлері
Жайылмалы ісінген рак. Емшек ұлпасында ауырмайтын, немесе аз ауыратын түйін пайда болып, ол теріге жайылып, тері ісініп, қалыңдайды. Оның түрі «апельсин, лимон қабығына» ұқсап, терінің жиырылу қиындайды. Ісіну алдымен емшек емізігінің айналасында болып, терісін қалыңдатып, сүт безі рагының тері белгілерін – алаңдану, әжімдену, ішке қарай кіндік тәрізді тартылу сияқты көріністерін аңғару қиынға соқтырмайды. Қолтық асты лимфа бездері ұлғайып, қатаяды, бірімен-бірі қосылып, үлкен түйінге айналады.
Мастит тәрізді рак кезінде – е мшек ұлғайып, көлемі өзгереді, терсі қызарып, ісінеді. Алақанмен басып көргенде ыстық қызуы сезіледі. Ағзада жалпы дене қызуы сәл көтеріліп (37,2-37,50), ЭТЖ реакциясы жоғарлайды, бірақ лейкоцитоз болмайды.
Тілме тәрізді рак. Т ерінің бірталай жерінде қызаруымен, дене қызуының көтерілуімен белгіленеді. Рак клеткасы тері арқылы және қан мен лимфа тамырларымен таралып, өршуімен жүреді.
Тасбақа сияқты рак. Сүт безінің толық кеудеге қарай тартылып, терісінің тасбақа қабы сияқты қалыңдауымен сипатталады. Бұл рактың түрі сирек кездескенімен, ісік өте тез, қарқынды өсуімен айқындалады.
Сүт без рагын анықтау жолдары
Даму тарихын сұрау кезінде ерекше мән беретін нәрсе – ол аурудың пайда болуы мен анықталған мерзімін анықтау. Түйін қай кезде байқалып, қалай өсті, міне, осы нәрселерге ой тастап, аңғару - өте маңызды шара. Түйіннің кездейсоқ жағдайда білініп, оның біртіндеп көлемінің ұлғаюы – қауіпті белгі. Осындай заңдылықтар анықталғаннан соң ауру адам не істеді, дәрігерге барды ма? Жоқ өз бетінше емделді ме? Қандай тексерулер болды, олардың қорытындысы немен бітті деген сұрақтардың жауаптарын іздеу ең маңызды мәселе болып саналады. Сонымен қатар әйел адамның гинекологиялық жағдайының хал-ахуалы қандай деңгейде, мұны да сырт қалдырмау керек, себебі сүт бездерімен әйелдің жыныс мүшелерінің ара-қатынасы тікелей байланыста екенін естен шығармаған жөн.
Әйелдің жалпы гинекологиялық жағдайын білу үшін мына сұрақтарға мән беру керек:
· етеккірдің реті және оның ерекшеліктері,
· қанша рет жүкті болып, бала туды, қанша түсік тасталды,
· бала емізудің ұзақтылығы,
· сапалы, сапасыз сүт өндіруін;
· етеккірдің тоқталу мерзімі;
· әйелдік аурулармен ауырды ма, ауырса – қалай емделді?
Осы мәліметтер, әрине, негізгі диагнозды өзгертпейді, бірақ қосарланған гинекологиялық аурулардың бар, не жоғын, олардың сүт безіне көрсететін әсерлерін анықтауға мүмкіндік береді.
Физикалық тексеру емшекті көруден, сипаудан басталады, міндетті түрде гинекологиялық зерттеулерді жасау керек.
Емшекті қарау үшін – оны тұрғызып, жатқызып көруден басталады. Әуелі, екі қолды түсіріп, одан соң, оларды жоғары көтеріп, қолын бастың шүйдесіне қойып көру керек. Салыстырмалы түрде көзбен көрген кездегі мәліметтерді сараптау - өте маңызды іс. Көру кезінде мүшенің бір деңгейде тұруына, оның көлеміне және терінің, емізіктің өзгерістеріне мән беру, диагноз қоюды жеңілдетеді. Егер ісік емшектің ортаңғы бөліктерінде орналасса онда емізік әрдайым ішіне қарай кіріп, немесе жоғары көтеріліп, не төмен қарай түсіп ісіктің орналасқан жерін көрсетіп тұрады.
Емшек ұшы айналасы қалыңдап, ісінеді (Краузе белгісі оң).
Сипау әйелді тұрғызу және жатқызу арқылы жүргізіледі. Егер дәрігер отырып сипаса, онда ауру адам қолын түсіріп және оны көтеріп, бастың шүйдесіне қою арқылы жүргізіледі. Сипау саусақтың ұштарымен жүргізіледі де, табылған түйінді алақанмен басып, емшек ұшынан тарту керек, ісік алақан астында қозғалса онда Прибрам белгісі оң болады. Сипау кезінде ешқандай күш салуға болмайды және салыстырмалы түрде ауру мүшені сау мүшемен салыстыру арқылы сараптайды. Сипау сағаттың жүрісі, не қарсы бағытымен орындалады.
Ауруды сәл ғана бүйірімен жатқызып орналасқанда сүт безі бос болуы тиіс. Тексеру кезде, оны жүргізетін жақтағы науқастың қолы маңдайына, немесе бас астына қойылып, мүшенің барлық жері жоғарыда көрсетілген ережедей сипалап, бір жағы біткен кезде, науқас екінші бүйіріне жатады да, осындай тәртіппен екінші емшек сипаудан өткізіледі.
Емшектің тығыздығын (құрылысын), пішінін, көлемін, орналасу деңгейін, терінің,емшектің хал-жағдайын анықтау дәрігердің мамандык тәжірибесіне, көрегенділігіне, сипау ережелерінің бұзылмағанына тығыз байланысты.
Ісік көлемін сұқ саусақ және бас бармақ пен қысу арқылы ісік түйінінің екі көлемін (тік және көлденең) анықтауға болады. Әрине, мұндайда май қабатының қалыңдығына (1,0-1,5 см-дей) көңіл бөлген жөн.
Ісіктің қозғалғыштығынанықтау кезінде - оның дәнекер қабықтарына, талшықтарына және сүт безі асты мен айналасындағы бұлшық еттерге, кеуде клеткасына тарағанын көрсететін белгілерді білуге болады. Ол үшін үлкен кеуде бұлшық еттерін жиыру керек, сонда ғана ісік түйінін қозғау арқылы аталмыш белгілерді анықтай аламыз.
Сүт без рагы кезіндегі терісінің өзгеру белгілері -қатерлі ісіктің ең негізгі көріністі белгілері болып саналады. Бірақ егер қабыну ауруы бар болса, онда бұл белгілер де оң болуы мүмкін.
Тері белгілеріне мыналар жатады:
· терінің теп-тегіс болып, алаң сияқты болуы - алаңдану белгісі оң,
· терінің әжімденуі - әжімдену белгісі оң,
· терінің сүт безі ішіне қарай кіруі және оның тұрақты кетпей қоюы - «кіндік», немесе «кіру» белгісінің оң болуы.
Осы көрсетілген тері белгілерінің (өзгерістерінің) болуы рак ауруының жайылмалы түрі екенін көрсетеді, ал олар ісік алды ауруларында мүлдем кездеспейді.
Емшек емізігінің әр бағытқа қарай қозғалуы, рак ауруында шектеледі, оны аңғару үшін екі жағынан бірдей ұстап сыртқа тарту керек; сол кезде оның тартылуы, қозғалысының нашарлауы, ісік клеткаларының сүт жолдарына (өзектеріне) таралғанын көрсететін белгі. Егер емізікті сыртқа тартқан кезде оның сыртқа шықпауы (қозғалысының шектелуі) Прибрам белгісі деп аталынады.
Педжет рагында да, емізікте бірдей өзгеріс болады, бірақ оның қозғалысы шектелмейді.
Кениг белгісі деп, егер алақанды ісік түйініне қойса, онда ол кетіп қалса Кениг белгісі теріс дейді (мастопатияларда кездеседі), ал рак ауруында ісік түйіні алақанға да сезіліп тұрады, яғни Кениг белгісі оң болып саналады.
Қолтық және бұғана асты лимфа бездерін сипау үшін аурудың қолы бос болуы қажет, соны мен бірге иық, кеуде бұлшық еттері жиырылмауы керек, ол үшін ауру адам дәрігердің иығына қолын салғаны жөн. Дәрігер сол қолымен аурудың иығын сәл басыңқырап, оң қолын қолтық астына тереңге сүңгітіп, жоғарыдан төмен қарай қабырғамен жылжытып, сипау керек. Үлкен кеуде бұлшық етінің қолтық жағын мұқият тексерген орынды - себебі бұл жердегі лимфа бездерінің ұлғайғанын аңғарасыз. Бұл бөгелме ісіктердің алғашқы хабаршысы болып саналады (Роттер лимфа бездерінің оң белгісі).
Бұғана үстіндегі лимфа бездерін анықтау үшін ауруды столға отырғызып, басын сәл төмен ұстап, көрген дұрыс.
Арнайы диагностикалық тексеруге екі тәсіл жатады: біріншісі пункциялық биопсия – инемен ісік түйінін тесіп шығынды (егер сұйық болса) немесе сығынды (сұйық болмаса) сорып алу, сөйтіп оны шыныға жағып, кептіріп, бояу жағып (метилен көктің ерітіндісін), содан соң микроскоп арқылы клеткаларды тексеру; екіншісі – маммография (емшекті рентген сәулесі арқылы суретке түсіріп, қарау). Бұларға қосымша тексеру керек болса ультрадыбыс арқылы зерттеу және дуктография (егер емшек ұшынан сұйық көрінсе, оған лупа арқылы рентген сәулесін ұстап қалатын дәріні жіберіп, рентгенге түсіру) жатады.
Егер осы айтылған әдістердің нәтижесінде диагноз дәл табылмаса, онда операция (секторальды резекция) жасап, сылынған ісік түйінін көзбен, қолмен тексеріп, содан кейін микроскоппен көру.
Кейінгі кездерде (15-20 жыл төңірегінде) трепан-биопсия әдісі қолданып жүр. Ол пункция сияқты, бірақ одан айырмашылығы жуан және қуысы кең инені қолдану, сол арқылы ет кесіп алу.
Сонымен сүт безінің рак ауруына күдік болғанда, міндетті түрде мына тәсілдер қолдану қажет:
· кеуде қуысын рентгенге түсіру (флюорография),
· маммография,
· ультрадыбысты зерттеу,
· пункциялық биопсия,
· секторальды резекция.
Сүт безінің маммографи ясы
Бұл тәсіл - өте құнды диагностикалық әдіс. Ол клиникалық әдістермен (көру, сипау) анықталмайтын сырқаттың 80%-ын табады.
Маммографияны қажет ететін жағдайлар:
· сүт бездеріндегі түйінді және жайылмалы аурулар,
· скрининг шараларын жүргізу кезінде,
· егер қолтық асты лимфа бездерінде бөгелме ісік табылса және ісіктің негізгі орналасқан жері белгісіз болғанда,
· рак ауруымен ауырғандарды бақылау кездерінде.
Маммография рентген сәулесін тіке және жанынан түсіру арқылы орындалады. Міндетті түрде салыстыру үшін сау емшекті де маммографияға түсіреді. Сараптағанда емшектің, көлемі, деңгейі, емізіктің және тері айналасының өзгерістері, және де қосымша табылған ісік түйін суретінің көлемі (көлеңкесі), шекарасы, бояулану дәрежесі еске алынады.
Сүт безі рагы тікелей және жанама мамографиялық көріністермен білінеді.Рак ауруы маммографиялық суретте - ісік түйінінің көлеңкесімен және ондағы сүйектену тәрізді қалдықтарымен («майда-майда дөңгелек келген нүктелер») сипатталады.
Рак көлеңкесі - дөңгелек, немесе жұлдыз тәріздес болып, одан жан-жағына таралған «инелер» - спикулалар білінеді. Көлеңке көбінде біркелкі келіп, тығыздығы әртүрлі болуы мүмкін, Түйіннің шекарасы анық болмай, бұл белгі түйіннің барлық жерінде, немесе бір жерінде ғана шектеулі болуы ықтимал.
Сүйектену тәрізді қалдықтары құм сияқты келіп, бірнеше болады және бір жерде ғана жиналады. Олар бір-бірімен қосылып, үлкен көлемде көлеңкені көрсетуі мүмкін.
Сүйектену тәрізді қалдықтар - микрокальцинаттар - нүкте сияқты көлеңкелер, ісіктің шіріген жерлерінде жиналады, немесе сүт жолдарында (өзектерінде) орналасады. Олар топталып жатуы, немесе бірен-саран болып кездесуі мүмкін. Мастопатия, фиброаденома ауруларында да олар көрінеді, дегенмен қатерлі ісіктердің 50%-ында бұл белгі кездеседі. Егер ісік түйіні қолға сезілмей, тек осы сүйектену тәрізді қалдықтары ғана рентген суретінде көрінсе, онда бұл жағдай өте күдікті болып саналады. Микрокальцинаттардың топтап орналасуы - өте күдікті белгі.
Жанама маммографиялық белгілердің болуы ісік айналасындағы ұлпалардың өзгерулеріне байланысты келеді.
Жанама белгілерге жататындар:
· терінің тартылуы, ішке қарай кіруі, қалыңдауы,
· суреттегі көріністердің өзгеріп келуі,
· терідегі көк қантамарыларының кеңейіп, көбейуі,
· емізіктің ішке қарай кіріп тартылуы.
Сүт безін ультрадыбыспен тексеру
Ультрадыбыс (эхография) арқылы емшектегі жайылмалы немесе түйінді өзгерістерді анықтауға болады, ондағы өзгерістердің қуысқа, немесе қатты ісік түйініне айналғаны тіркеледі. Қорыта айтқанда ультрадыбысты қолдану арқылы ұлпадағы патологиялық өзгерістердің тығыздығын дәл анықтауға қолайлы жағдай туады.
Бұл әдіс сүт безінде жылауықтың бар-жоғын 100% жағдайда дәл анықтай алады, бірақ өкінішке орай ісік түйінін кішкене болған сайын тәсілдің құндылығы төмендейді және де ісік ошағындағы сүйектену тәрізді қалдықтарын (микрокальцинаттарды) көрсетпейді, сондықтан маммографияға жол беріледі. Ал егер ультрадыбыс тәсілі, маммографиямен қосарла қолданылса, онда олардың бір-біріне деген жағымды қасиеттері едәуір (80-90% жағдайда) жоғарлап, диагностикалық қателіктер аз болады.
Сүт безі рагының ультрадыбыстық көрінісі неше түрлі болып, көбінде біркелкі емес көлеңкелі, ал шекарасы көмескіл суреттелінеді.
Ең кішкене түйінінің көлемі 7-8 мм-ден кем болмайды, бұл жағдайда ісік көлемі қолға сезілмейді және ультрадыбыстық көрініс арқылы инемен тесу, ісік түйініне оны дәл енгізуге мүмкіндік береді. Бұларға қосымша аталмыш тәсіл арқылы лимфа бездеріндегі бөгелме ісіктердің бар-жоғын анықтауға болады.
Сүт безіне пункция және секторлы резекция жасау
Пункция (инемен ісік түйінін тесіп, одан шығынды не сығынды алу) жасау үшін кез келген ине немесе арнайы ине қажет. Арнайы иненің қуыс жолы кеңірек келеді және оны бұрау арқылы ісіктен ет кесіндісін алуға болады, мұны «трепан» биопсия деп атайды.
Пункцияның дұрыс орындалуы дағдылықты, үлкен тәжірибелікті және ұқыптылықты қажет етеді.
Ол үшін біріншіден аспапқа арнайы сұранысты талап керек:
· ол шприцтің -5,0 немесе 10,0 мл, құрғақ және сорғыштық қызметінің жоғары болуы,
· тесілетін жердің терісін міндетті түрде екі рет спиртпен өңдеп, ісік түйінін екі саусақпен қысып, берік қозғалтпай ұстап тұруын қамтамасыз ету,
· теріні және ісік түйінін иненің өзімен, қан шығармай тесіп, оны бір орнында тұрып, ары-бері айналдыра бұру керек. Шприцті инеге қосып, бірнеше рет сору үрдісі қайталануы қажет. Бірақ сорылған зат тек ине ішінде қалуы тиіс, ол үшін инені ісік түйінінен алмас бұрын, одан шприцті босату керек,
· Егер ереже бұзылса, онда ешқандай керекті зат сорылмай, ол инеде қалмайды, сондықтан цитологиялық зерттеу кезінде ісік клеткалары болмайды. Мұндай кезде және ісік ауруына күдік туғанда, пункция міндетті түрде қайталанады.
· Егер үш рет жасалған пункция ешнәрсе көрсетпесе, диагнозды дәл анықтау мақсатында операция секторлы резекция орындалуы тиіс. Диагностикалық операция соңғы шара болып саналады. Диагностикалық мақсатпен қоса, бұл операция қатерсіз ісіктерде де, әсіресе, емшектің дисгормоналды ауруларында негізгі емдік әдіс болып саналады.
Сүт безіне қосымша диагностикалық шаралар
Дуктография деп сүт жолдарының өзегіне, рентген сәулесін ұстап қалатын, контрасты заттарды енгізіп, рентгенге түсіруді айтады. Бұл тәсілді ісік емшек емізігінде орналасқанда және қолға ешқандай түйін табылмағанда міндетті түрде қолдануы керек. Сұйық шығып тұрған өзекті дәл табу үшін үлкейткіш шыны (лупа) қолданылады, сөйтіп ұшы кесілген инемен (өткір емес!) рентген контрасты зат (0,3-0,5 мл) енгізіліп, сол мезетте рентгенге түсіреді. Кейде қайтадан кері сорғызып, ауа қабаттасып кіргізіледі (ісікті дәл анықтау үшін).
Дуктограммада - сүт өзегінің көлемі, оның қуысындағы ісік көзі көрінеді, ол ісік, сүт өзегінің қалыпты жағдайын өзгертіп, оны майыстырып, қисайтады, немесе оны бітеп, «жол бағытын» үзіп өзгертеді.
Пневмокистография деп, сүт безінде сары су жиналған жылауық болса және одан шығынды сұйықтықты сорып алып, оған ауа жіберіп, рентгенге түсіруді айтады. Мұндайда рентген суретінен сарысу жиналған қуысты және оның қабырғасынан шығып тұрған өсіндіні көруге болады. Енгізілген ауа (газ) 7-10 күн ішінде өзінен-өзі денеге сіңіп кетеді. Кейде осындай диагностикалық іс-әрекеттен кейін аурудың жазылғанын аңғаруға болады.
Термография әдісі онкомаммологияда өте сирек қолданады. Дегенмен оның нәтижесінде емшектің екі жағында бір деңгейден қан тамырларының өзгерістерін көру қиын емес. Патологиялық жағдайда ісік үстінен тері қызуының 2-2,5 градусқа көтерілгенін сезесіз және ісікке ұшыраған жақтан терінің қызарғанын, осыған байланысты мүше көлемінің ауытқуы байқалады. Бірақ өкінішке орай диагностикалық құндылық тек ісіктің 2 см-ден артық өскенде ғана білінеді. Сондықтан әдіс маммография мен эхоскопияға қарағанда сирек қолданады.
Компьютерлік томография - клиникалық тәсілдерге қарағанда анағұрлым құнды, әсіресе, лимфа бездеріндегі бөгелме ісіктерді анықтауда.
Ісіктің ең ерте кезеңдерін анықтайтын әдістерге жататындар:
· өзін-өзі тексеру,
· скрининг шаралары.
Өзін-өзі тексеру терең меңгеруді (үйренуді) қажет етеді. Алдымен әр адам өзін айнамен көреді, содан кейін барып сипау әдісін қолданады.
30 жастан асқан әр әйел айына 1-2 рет өз қолдарымен өзін-өзі сипау қажет. Сипаудың ережелерін адамдарға дәрігерлер үйретуге міндетті. Өзін-өзі тексеру әдісін етеккірдің ортасында, әйел моншаға түскенде, немесе төсекке жатар алдында орындау керек.
Өзін-өзі сипағаннан кейін табылған өзгерістің бәрін ауру адам дәрігерге толық жеткізу керек. Әсіресе мына жағдайларға мұқият болған жөн:
· күдікті адамдағы, ауру сезімісіз болатын ісік түйіндерінде;
· бұған қосымша түйін үстінде анықталынатын терінің өзгерістеріне: терінің тартылуы, әжімденуі, алаң және «кіндік» сияқты білінуі; ісінуі, қалыңдауы; емізіктен шығындының көрінуі, немесе оның қышынып, сулануы, қабыршақтануы, жаралануы сияқты т.б. белгілерге.
Скрининг шаралары тек медицина қызметкерлерінің қатысуымен жүргізіледі.
Оған:
· физикалық тексерулер (анамнез, көру, сипау),
· маммография,
· ультрадыбыс арқылы көру жатады.
Бұл шаралар белгілі бір жоспармен, белгілі бір уақытта, белгілі бір жерде 25-30 жастан асқан қыз-келіншектер (әйелдер) арасында дүркін-дүркін қайталанып, жүргізілуі тиіс. Ол денсаулық сақтау ұжымдарынан, әкімшіліктен ұйымдастырушылық жұмыстарды талап етеді.
Емшек сипауды ауруханадағы әр дәрігер жүргізеді, егер, әрине, ауруда шағым болса. Ал егер емхана болса, онда көру бөлмесіндегі медицина қызметкерлері (дәрігерлерден - терапевт, хирург) міндетті түрде бұл тексеру тәсілін меңгеруі тиіс.
· емханадағы көру бөлмесінде бұл мекемеге келген кез келген ауру әйелдер тексеруден өтеді.
· кеуде қуысының патологиясы бар аурудың кезкелгені терапевтке ауруы жөнінде шағымданса, онда ол сүт безінің тексеруінен өтуі міндетті.
· 30 жастан асқан әйелдердің барлығын акушер-гинеколог және хирург сүт, қалқанша бездерін сипауға, көруге міндетті.
Бұл айтылған шаралар тек бір ғана жағдайда ғана орындалмайды: егер ауру жедел тез медициналық көмекке мәжбүр болса және тексеруден кейін, емделген соң, ол адамдарға 1- 6 ай өтсе.
Ал егер сүт бездерінен ауру табылса, онда оның табиғатын анықтау мақсатымен кез келген әйел тез арада дәрігер-маммологқа, онкологқа көрінуі тиіс.
Сүт бездеріндегі рак ауруына күдіктілерге мыналар жатады:
- емшектегі кез келген түйін,
- жүктіліксіз және бала емізусіз жағдайларда емізіктен сұйық көрінсе,
- емшектің жаралануы оның қабықтанып, қабық алынса, қанды сары су білінсе,
- себепсіз емшектің ұлғайғаны, немесе кішіреюі, қисаюы, бір деңгейде салыстырмалы тұрмауы,
- себепсіз қолтық, бұғана асты мен үсті лимфа бездерінің қатайып, ұлғайып ауырсыну сезімін туғызуы.
Скрининг кезінде жүргізілетін арнайы медициналық диагностикалық тәсілдер
Оларға жататындар:
- маммография,
- ультрадыбыс арқылы зерттеу,
- өзін-өзі сипау.
Бүкіл дүние жүзілік сақтау ұйымының (БДСҰ) ұсынысы бойынша (1995ж) қырыққа жетпеген әр әйел екі жылда бір рет, ал қырықтан асқандар әр жылда бір рет маммографиялық және ультрадыбыстық тексеруден өтіп тұруы қажет. Тек екі қабат және бала емізіп жүрген әйел бұлардан босатылады.
Маммографияға - мастопатиясы, тұқымында рак ауруы барлар және 30 жастан асып барып, жүкті болғандар да түсуге міндетті.
Ультрадыбыстық зерттеу және электромаммография әдістерінің еш зияндық әсерлері жоқ, сондықтан оларды жиі-жиі қолдануға болады.
Сүт безі рагын емдеу әдістері
Сүт безі рагында хирургиялық, сәуле, дәрі-дәрмек әдістері кеңінен қолданады. Бұлардың әрқайсысының өзіндік көрсеткіштері болады, сондықтан ең негізгі фактор ретінде аурудың және ағзаның биологиялық ерекшеліктеріне ерекше көңіл бөлген жөн. Егер науқас адамда Педжет рагы болса, немесе рактың түйінді түрі кездессе, онда бірден операциядан бастау керек. Ал рактың жайылмалы түрінде бұлай істеуге болмайды.
Ғасырлар бойында сүт безі рагында Холстед-Майер операциясы қолданып, үлкен және кіші кеуде бұлшық еттері мен бірге сүт безі алынады. Қазір бұл операция сирек қолданыста, тек рактың ІІІ- өсу дәрежесінде мұны пайдалануға болады; ал қазір көбінесе операцияның мына түрлері кеңінен қолданылады:
- Пейти операциясы (кіші кеуде бұлшық еті сылынады),
- Маден операциясы (екі кеуде бұлшық еттері түгелімен сақталынады),
- Есенқұлов операциясы (үлкен кеуде бұлшық еті сылынады).
Бұл операциялар өзгертілген радикалды мастэктомияларға жатады және олардың әрқайсысы Холстед-Майер операциясының нәтижесінен кем емес – керісінше, асқынуларды және функционалдық өзгерістерді едәуір кемітеді.
Кейінгі 10-15 жылдың ішінде операцияның көлемі кішірейтіліп, мүше сақталынатын хирургиялық тәсілдер кең қолданыс тауып жүр. Бұл операцияларды радикалды резекция деп атайды, мұнда ісік жатқан жерге қосымша қолтық асты май қабаттары да сылынады. Операция тек ісіктің ерте өсу кезеңдерінде (5 см-ге дейін өскен) және ісік мүшенің сыртқы бөлігінде ғана орналасқанда пайдалы. Операция жеңіл орындалғанымен көп нәрселерді ескеруді қажет етеді және операциядан кейін ауру міндетті түрде, ісіктің қайта қозуы болмас үшін сәулеге түседі, оның мөлшері 45-50 Гр. кем болмауы керек.
Аталған операцияның кез келген түрінде қолтық асты лимфа бездері сылынады. Бұл операция, кейде, лимфа бездері ұлғаймаса (қолға сезілмесе) және ісіктің көлемі 3-4 см-ден кем болып келсе орындалмауы да мүмкін. Қолтық асты лимфа бездерінің жағдайын оларға тимей жатып та аңғаруға болады. Ол үшін үлкен кеуде бұлшық етінің қырлы жанында орналасқан лимфа бездерін сылу қажет (Роттер лимфа бездері, мұны бөгелме ісіктің бар жоғын білдіретін алғашқы «қоңырау» лимфа безі деп те атайды).
Емшекті бұрынғы қалпына келтіру - кезкелген операцияның ең негізгі
мақсаты. Бұларды орындау үшін екі түрлі әдіс қолданады:
· қолдан жасалынған емшек мүсіндерді (протездер) қолдану,
· ауру аламның өз тіндерінен қалыптастырылған жасанды емшек жасау. Ол үшін іштің тік және арқаның жалпақ бұлшық еттері пайдаланады.
Мүшені қолдан орнына келтіру операциялары рактың 0-І-ІІ өсу дәрежелерінде пайдаланады немесе емнен кейін біраз уақыт өткен соң қолданады.
Операция алдындағы психологиялық даярлық
Әр онкологиялық ауруда ашық және жабық психологиялық күйзелістер болып отырады. Олар кез келген ем алдында әсіресе, операция болар кезде) және әр уақытта аурудың табиғатын сезген адам оның немен бітетінін алдын-ала үрейленіп, қорқынышты сезіммен қарайды. Әрине, мұндай да дәрігердің негізгі міндеті мен мақсаты, осы көрсетілген психологиялық өзгерістерді қалыптастыру, жазылып кететіндігіне күмән келтірмеу. Операция десе одан қорықпайтын адам болмайды, сондықтан операция алдында өте терең, күрделі даярлық қажет, сондықтан осының бәрі, болжамның жақсы болатындығына, өмір сүру ұзақтығына сенім туғызады.
Онколог емес дәрігерлер аурудың сұрақтарына, күдіктеріне, емдік жоспарларға сенімді жауап қайтарғаны дұрыс. Себебі ең бірінші дәрігерлік кеңестің қорытындысы ауру адамның өмірінде мәңгі-бақи қалыптасып қалады. Бұларға өмірдегі «кері тартпа, қолайсыз» кездескен жағдайларды мысал ретінде келтіруге болады.
Ауруларға операциядан кейінгі кезеңдегі кеңес
Тыртықтың күтімі:
· тігіс жіптерді алғаннан кейін моншаға түсуге болады. Судың ыстықтығы 37-38 градустан аспау керек.
· тыртықтың өзін және айналасын жұқа дәкемен балаларға арналған сабынмен жуу,
· тыртықтың қабығы түскенше оны таза залалсыздандырған мақта немесе дәкемен жауып отыру,
· тыртық толығымен жазылған соң протезді қолдануға болады.
Қолдың қызметін қалыптастыру жолдары:
· емдік гимнастика үнемі үзбей жүргізіп, әсіресе қолды қабырғадан алшақтатып, жоғары көтеріп, әр көтерген сайын деңгейді жоғарылату,
· иық буындарындағы қозғалысты біртіндеп күшейту,
· бірқалыпты жұмыс көлемін, деңгейін өзгертіп отыру (мысалы, машинкада, күй қобдишасында ойнау т.б.),
· қолды жарақаттан, жұқпадан, пышақтан сақтау және оған күш салмау (2-3 кг жүктен асырмау).
Жалпы кеңес
· операция жасалған жерге физиотерапиялық әдістерді қолданбау, бірақ аяқты, арқаны қыздыруға болады,
· күнге және ультракүлгін сәуле көздеріне (кварц) түспеу. Бірақ санаториялық-курорттық емге қарсы болмау.
· жыныстық қатынасты кемітуге, азайтуға болмайды, тек жүктіліктен, бала табу, бала емізуден, түсік тастаудан сақтану. Бұларды, бірінші үш жылдықта мүлдем орындауға болмайды.
Жалпы хирургиялық ем жалғыз өзі қазіргі таңда өте сирек қолданады. Ол тек, сүт безі рагында қайта қозып пайда болу қаупі төменгі деңгейде болса және бұған қосымша болжам мүмкіншіліктері қолайлы жағдайларда қолданылады.
Олар:
· ісік түйіні 2 см-ден төмен болса,
· егер эстроген, прогестерон рецепторлары оң болса,
· ісік клеткаларының пісіп-жетілуі жоғары деңгейде қалыптасса.
Егер осылардың біреуі де кездеспесе, онда хирургиялық ем басқа емдермен қосарланып, немесе кешенді үлгіде міндетті түрде орындалуы тиіс.
Сүт безі рагын сәулемен емдеу әдісі
Сүт безі рагында:
- операцияға қосымша ем ретінде (2 б және ІІІ өсу дәрежесінде),
- немесе дерттің ерте өсу кезеңдерінде радикалды резекциядан кейін,
- жайылмалы рак түрінде - химиотерапиямен қосарландырып емдеу,
- бөгелме ісік болған кездерде паллиативті ем ретінде қолдану.
Ем гаммотерапиялық немесе бетатрондық қондырғыларда жүргізіледі. Сәуле шоқтарына мүшені, қолтық, бұғана мен төс асты және бұғана үсті лимфа бездері түседі. Сәулені күніне 2-2,5 Гр., ал жалпы 40-60 Гр. дейін береді.
Егер ісік 4,0 см-ден асса және ол мүшенің іш жағында орналасса, қолтық асты лимфа бездерінің азында төртеуін немесе олардың қабыршықтарын зақымдаса, онда батыс елдеріндегі дей (көбінде) сәуле әдісін тек радикалды операциялардан кейін беру керек.
Ал енді ТМД елдерінде сәуле кейде операция алдында да, қолданып, ісіктің ІІб, ІІІ өсу дәрежелерінде күніне 4,5-5 Гр. бес күн ішінде, ал ісік жатқан жерге сәуленің қосынды мөлшері 22-25 Гр. болған соң, операция бірінші не –екінші күндерде қолданады. Кейбір жерлерде бұл әдіс өзгертіліп, сәуле мөлшері ұлғайтылып, 4,5 Гр. бес рет беріледі. Және бірден аймақтық лимфа бездері де (қолтық, бұғана асты және жауырын) сәулеге түседі. Операциядан кейін бұғана үсті және төс асты лимфа бездеріне майдаланған мөлшерде (2 Гр.) сәуле ұсынылады, егер ісік мүшенің ішкі жағында немесе ортасында орналасса.
Сүт безі рагын гормонмен емдеу жолдары
Сүт бездерінің ісік ауруы
 2020-09-24
2020-09-24 188
188








