В период полового созревания у девочек нередко наблюдаются дисфункциональные маточные кровотечения.
Функциональное состояние высшей нервной деятельности, управляющей регуляторные механизмами менструальной функции, в период созревания полового не устойчиво; выработка дифференцировок в коре головного мозга и особенно в гипоталамических центрах недостаточна Электрическая активность коры больших полушарий мозга у девочек в возрасте 11—15 лет не достигает уровня взрослых женщин Матка у девочек еще не завершила своего окончательного развития, ее рецепторы неполноценны, потенциал восприятия маткой раздражении и проведение их в центральную нервную систему выражен слабо. При этом гипофиз получает извращенные импульсы и в нем не координируется выработка всех гонадотропных гормонов, а превалирует выработка ФСГ и не продуцируется в достаточной мере ЛГ и ЛТГ.
Гормональная функция яичников выражена в этот период у девочек также недостаточно и их рецепторный аппарат тоже несовершенен.
Действующие на этом фоне различные внешние и внутренние раздражители могут легко нарушать регуляторный механизм, менструальной функции, препятствуя установлению ее стереотипа и вызывая возникновение ювенидьаых маточных кровотечений.
К причинам кровотечений относятся стрессы, физические травмы, переутомление, неблагоприятные бытовые условия, острые или хронические инфекции, интоксикаций; гипо- и авитаминозы, нарушение функций щитовидной железы и коры надпочечников.
В основе функциональных маточных кровотечений лежит длительная персистенция фолликула или атрезия нескольких фолликулов. И в том и в другом случае цикл бывает однофазным. Эндометрий находится под воздействием либо абсолютного большого количества эстрогенов, либо под длительным воздействием эстрогенов без уравновешивания их прогестероном. При этом эндометрий чрезмерно пролиферирует и не притерпевает секреторной трансформации
Обычно при персистенции фолликула кровотечение обильнее ввиду большого количества эстрогенов в организме и чрезмерной пролиферации эндометрия, чем при атрезии фолликула.
Дисфункциональные маточные кровотечения могут быть циклические, т. е. в срок пришедшая менструация переходит в кровотечение, и ациклические, когда имеет место задержка менструации с последующим обильным кровотечением. Длительность кровотечения колеблется от нескольких дней до нескольких месяцев. Кровотечения бывают незначительные, но продолжительные или очень обильные.
Ювенильные маточные кровотечения, как правило, сопровождаются быстрым нарастанием анемии, достигающей иногда значительной степени. Это объясняется недостаточной сократительной способностью матки, гормональным дисбалансом в период полового созревания, а также вторичным нарушением свертывающей и антисвертывающей систем крови, что еще больше усиливает кровопотерю.
Ведущим симптомом дисфункциональных маточных нарушений является кровотечение из половых путей. Девочки могут жаловаться на общую слабость, головокружение, головную боль, учащенное сердцебиение, плохой сон и аппетит, понижение работоспособности, раздражительность, плаксивость.
При осмотре обращает на себя внимание бледность кожных покровов и видимых слизистых, тахикардия, низкие цифры артериального давления. Выраженность этих симптомов зависит от степени анемии, длительности кровотечения и нарушений гемодинамики. В состоянии девочки необходимо также оценить данные физического развития и соматического статуса, обратив особое внимание на сердечно-сосудистую систему и печень.
При жалобах на кровотечение необходимо выяснить, с каких лет менархе, ее продолжительность, регулярность последующих менструаций, их характер (продолжительность, обильность, болезненность).
При гинекологическом исследовании оценивается степень и порядок развития вторичных половых признаков.
При осмотре гениталий обращают внимание на развитие наружных половых органов, состояние слизистой вульвы и девственной плевы. При ректально-абдоминальном исследовании определяют положение, размер, подвижность матки, соотношение между телом и шейкой матки, состояние придатков матки.
При дисфункциональных маточных кровотечениях для уточнения их причины показано обследование по тестам, функциональной диагностики (см. раздел «Гипоменструальный синдром»). При этом отмечается монофазная базальная температура, КИ J20—40%), данные при исследованиях ФСГ, ЛГ и эстрогенов вариабельны.
При дифференциальной диагностике прежде всего следует исключить заболевание крови (носовые и десневые кровотечения; проводят исследование тромбоцитов, коагулограммы, тромбоэластограммы), сердечно-сосудистой системы, печени, нарушение функции щитовидной железы. Дифференциальный диагноз проводится также с гинекологическими заболеваниями: гормонпродуцирующей опухолью яичника, туберкулезом гениталий, раком шейки матки, саркомой влагалища, травмами половых органов, нарушенной маточной и внематочной беременностью.
При выборе метода лечения учитывается интенсивность кровотечения, стенень анемии, особенности физического и полового развития, времж начала менструации и календарный возраст.
Прежде всего следует остановить кровотечение, т. е. произвести гемостаз. В последующем необходимо провести лечение, направленное на устранение нарушений гормонального равновесия в организме, регуляцию функции яичников. С целью гемостаза в первые дни пребывания в стационаре назначается симптоматическая консервативная терапия, включающая: средства, сокращающие матку: эрготал по 0,001 г 3 раза в день внутрь; прегнантол по 0,02 г 3 раза в день внутрь; гифотоцин по0,5 мл 2 раза в день внутримышечно; маммофизин по 0,5 мл 2 раза в день внутримышечно; питуитрин по 0,5 мл 2 раза в день внутримышечно; экстракт водяного перца по 20 капель 3 раза в день внутрь.
Кровоостанавливающие средства: викасбл 1,0 мл внутримышечно; викасол по 0,15 г 3 раза в день; глюконат кальция 10% раствор — 5,0 мл внутривенно, глюконат кальция по 0,5 г 3 раза в день внутрь; эпсилон-аминокапроновая.кислота 5% раствор 100,0мл внутривенно капельно
Средства, укрепляющие сосудистую стенку: аскорбиновая кислота по 0,1 г 3 раза в день внутрь; 5% раствор аскорбиновой кислоты — 3,0 мЛ внутривенно. Рутин по 0,02 г 3 раза в день внутрь.
Антианемическая, гемостимулирующая терапия, переливание крови и эритроцитарной массы от 50,0 до 500,0 мл под контролем гемоглобина, витамина B12 100 у ед внутримышечно; гемостимулин по 0,5 г 3 раза в день внутрь; феррокаль по 50 мг 3 раза в день внутрь; ферроплекс по 50 мг 3 раза в день внутрь.
Обшеукрепляющая и витаминотерапия: 40% раствор глюкозы—20,0 мл внутривенно одномоментно 1 раз в день до № 10; витамин Be по 1,0 мл, витамин B1 по 1,0 мл внутримышечно до № 20; кокарбоксилаза по 100 мг ежедневно № 10. Инсулин по схеме (2— -4—б—8—10 ЕД в сутки) подкожно.
Седативная терапия: препараты брома, валерианы, настойка пустырника jio 20 капель 3 раза.в день внутрь; триоксазин по 0,15 г 2 раза в день внутрь; седуксен в возрастной дозировке по 1/2 — 1 таблетке в день внутрь.
Физиотерапия: электростимуляция шейки матки № 5, электрофорез шейных симпатических узлов с
При неэффективности симптоматической консервативнойтерапии, при обильных кровяных выделениях историчной анемий следует применять гормональный гемостаз, который может быть осуществлен эстрогенами, прогестероном и синтетическими прогестинами.
Э с т р о г е н н ы й г е м о с т а з. Фолликулин по 20000 ЕД через каждые 2—3 часа 3—4 раза в день до остановки кровотечения. После остановки кровотечения дозу фолликулина постепенно снижают до 10000 ЕД и переходят на циклическую гормональную.терапию (см. раздел «Гипоменструальный синдром»).
Гемостаз синтетическими п р о г е с т и н а м и (инфекундин, бисекурин]. С целью гемостаза назначают по 2—3 таблетки в день, как правило, в течение 2—3 дней до прекращения кровяных выделений, затем дозу препарата постепенно снижают до 1 таблетки в день и продолжают лечение влечение 21 дня, начиная с первого дня дачи препарата. Можно применять короткую схему гемостаза синтетическими прогестинами по 2 таблетки в течение 10 дней.
Гемостаз может быть достигнут введением не только больших доз эстрогенов, но и введением
п р о г е с т е р о н а. Назначение прогестерона и других гестагенов с гемостатической целью основано на их способности вызвать десквамацию и полное отторжение эндометрия, что дает право называть применение гестагенов для гемостаза «медикаментозным кюретажем».
При назначении прогестерона с целью гемостаза следует различать следующие варианты реакции организма на прогестерон:
1. Во время назначения прогестерона кровотечение прекращается или уменьшается. После окончания лечения возникает менст-руальноподобная реакция, во время которой эндометрий отторгается.
2. Чаще встречается другой вариант: после 2—3 инъекций кровотечение усиливается и продолжается еще 6—7 дней с постепенным уменьшением количества крови.
3. Иногда второй вариант сочетается с первым, когда усиление кровотечения во время лечения сочетается с возобновлением кровянистых выделений на 2—4 день после окончания инъекции.
Ввиду возможного усиления кровотечения применение прогестерона при обильных кровотечениях и выраженной анемизации у девочек нежелательно.
После применения различных видов гормонального гемостаза с целью регуляции менструальной функции, в течение 2—3 менструальных циклов целесообразно проводить циклическую гормональную терапию.
В первую фазу цикла назначают микрофолин по 10000 ЕД, на 14, 16, 18 день цикла — микрофолин 10000 ЕД вместе с прогестероном 5 мг, затем в течение 6 дней следует вводить прогестерон по 10 мг внутримышечно или прегнин по 30—45 мг в день, внутрь.
При ювенильных маточных кровотечениях, в случаях сочетания с гипопластической маткой, что нередко бывает при атретических фолликулах, для уменьшения кровопотери при менструальноподобной реакции целесообразно добавлять в конце цикла гормонотерапии к прогестерону небольшие количества эстрогенов. Например,. 1000—2000 ЕД на 5—10 мг прогестерона.
В случаях отсутствия эффекта от консервативной терапии в связи с часто повторяющимися кровотечениями и нарастающей анемией, показано выскабливание слизистой матки. При профузном кровотечении также производится выскабливание слизистой матки, по жизненным показаниям. Соскоб слизистой матки посылается на гистологическое исследование, при котором для дисфункционального маточного кровотечения характерна гиперплазия эндометрия.
С целью регуляции менструальной функций после диагностического выскабливания в течение 2—3 месяцев проводят циклическую гормональную терапию.
Во время кровотечения девочки подлежат обязательной госпитализации во избежание нарастания анемии и нарушений гиподинамики
После выписки из стационара они находятся на диспансерном наблюдении у детского гинеколога.
Литература
Бодяжина В. И., Жмакин К. Н. Гинекология. Изд 2-е М, 1967
Жмакин К. Н. Клинические лекции по гинекологии. М, 1966
Жмакин К.Н., Вихляева Е. М., Кузнецова М. Н., Мануйлова И А. и Хакимова С. X. Основы эндокринологической гинекологии. М.,1966.
Избранные разделы акушерства и гинекологии. Под ред Г. М Савельевой М, 1975, с. 120—126.
Справочник по акушерству и гинекологии. Под ред Л С Персианинова, И В. Ильина М, 1978, с 302—305
НАРУШЕНИЯ ПОЛОВОГО РАЗВИТИЯ ДЕВОЧЕК:
ПРЕЖДЕВРЕМЕННОЕ ПОЛОВОЕ СОЗРЕВАНИЕ И ЗАДЕРЖКА ПОЛОВОГО РАЗВИТИЯ
Нормальными границами периода полового созревания девочек считается возраст от 8 до 18 лет. Отсутствие или недоразвитие вторичных половых признаков и отсутствие менструаций в 15—16 летследует относить к задержке полового созревания. Появление вторичных половых признаков и менструальноподобных выделений до 8 лет относится к преждевременному половому развитию.
П р е ж д е в р е м е н н о е п о л о в о е р а з в и т и е бывает изосексуальным, т е. по женскому типу, и гетеросексуальным, по мужскому типу
Причинами преждевременного полового развития могут бить
· органические (асфиксия, родовая травма, водянка мозга, менингит, энцефалит) и функциональные (тонзиллогенные инфекции) изменения цейтральной нервной системы,
· гормонпродуцирующие опухоли яичников.
· Преждевременное половое развитие гетеросексуального типа вызывается врожденной дисфункцией надпочечников или опухолью надпочечников
· В ряде случаев причина преждевременного полового созревания остается неясной и такая форма рассматривается как «конституциональная» или «идиопатическая».
Для девочек с органическими поражениями мозга в клинической картине характерны задержка интеллектуального развития и эмоциональная неустойчивость (агрессивность, резкая смена настроения). Наиболее типичными симптомами являются анизорефлексия, застойные изменения в глазном дне, нарушения мышечного тонуса, а также центральная гипертензия, что подтверждается на рентгенограмме рисунком «пальцевых вдавлении» в костях свода и основания черепа. При церебральной патологии преимущественно функционального характера типичны обменно-вегетативные нарушения: гипергидроз, акроцианоз, субфебрилитет, умеренное ожирение.
Признаки преждевременного полового созревания при органических поражениях появляются позже неврологической симптоматики, а при функциональных нарушениях центральной нервной системы, как правило, предшествуют ей, а иногда являются единственными симптомами нарушения функции гипоталамических структур. При церебральной форме преждевременного полового развития рост, вес, костный возраст, выделения гонадотропинов, эстрогенов, 17-кетостероидов превышают возрастную норму
Преждевременное половое развитие при гормонально активных опухолях яичников (гранулезоклеточная, тека-клеточная) связано с выработкой ими большого количества эстрогенов. В клинической картине характерно появление нерегулярных кровяных выделений из влагалища на фоне незначительного развития вторичных половых признаков. Наружные и внутренние половые органы имеют черты эстрогенного влияния (цианоз вульвы, развитая складчатость влагалища, симптом «зрачка», увеличение размеров матки). Выделение эстрогенов соответствует выделению эстрогенов во взрослом организме, гонадотропинов — незначительное. Ускоренного соматического развития не наблюдается, костный возраст соответствует календарному.
При конституционной форме преждевременного полового созревания не обнаруживается патологии ни со стороны гипофизарной области, ни со стороны яичников Последовательность и темпы полового развития не нарушены. Пубертатный период у таких девочек как бы сдвинут на более ранний возраст.
Преждевременное половое развитие гетеросексуального типа (врожденный адреногенитальный синдром, вирилизирующая опухоль надпочечников) связано с гиперпродукцией андрогенов и характеризуется усилением роста костей, мышечной ткани, ускоренным и избыточным оволосением. У девочек от 2 до 5 и от 10 до 12 лет наблюдается ускорение темпа роста. Оволосение на лобке возникает на 3—5 году жизни, подмышечных впадин — в 6—7 лет. Позже появляется оволосение на лице, туловище и конечностях. Обнаруживается гипертрофия клитора. Молочные железы не развиваются. Менструации отсутствуют. Повышена экскреция 17-кетостероидов.
Генез з а д е р ж к и п о л о в о г о р а з в и т и я может быть центральный или яичниковый. Нарушение функции гипоталамо-гипофизарной системы чаще является следствием острого или хронического заболевания (тонзиллита, вирусного гриппа, пневмонии), психической травмы. В основе гормональных расстройств лежит снижение гонадотропной функции гипофиза, что ведет к недостаточности эстрогенной функции яичников. Менструации у таких больных отсутствуют (реже скудные менструации 1—2 раза в год. Отмечается высокий рост за счет увеличения длины ног, рук, некотороеуменьшение поперечных размеров таза Костный возраст больные соответствует календарному. Вторичные половые признаки не выражены. При гинекологическом исследовании выявляется гипопла-зия наружных и внутренних половых органов. Гипоплазия матки выражена больше, чем гипоплазия яичников Микроскопически во- влагалищном мазке преобладают парабазальные клетки.
Задержка полового созревания яичникового генеза у девочек может быть следствием функциональной недостаточности яичников (после коревой краснухи, эпидемического паротита) и дисге-незии гонад. ^
При функциональной недостаточности яичников наблюдается разное снижение их гормональной активности на фоне гипергонадотропной активности гипофиза. В цитологической картине влагалищного мазка степень гипоэстрогении более выражена, чем при задержке полового созревания центрального генеза. Стимуляция яичников не эффективна. Клеточный состав влагалищного мазка после введения ХГ почти не изменяется. В клинической картине отмечается отсутствие менструаций, костный возраст,как правило, отстает от календарного, вторичные половые признаки не выражены, имеет место гипоплазия матки и яичников.
При дисгенезии гонад наблюдаются значительные нарушения полового развития. Дисгенезия гонад — генетически обусловленное заболевание, связанное с аномальным набором хромосом. Примером дисгенезии гонад может служить синдром Шерешевского— Тернера. При этой патологии яичники представлены в виде нефункционирующих соединительнотканных тяжей. Во влагалищных мазках у таких больных обнаруживаются преимущественно атро-фические клетки влагалищного эпителия, резко снижена продукция эстрогенов и 17-кетостероидов, значительно повышен уровень го-надотропинов В пубертатном периоде у таких девочек не появляются вторичные половые признаки, характерны разнообразные соматические нарушения: отставание в росте, короткая шея с крыловидными складками, высокое верхнее небо, низкая линия волос на шее, неправильной формы и низко посаженные уши.
Терапия различных нарушений полового развития зависит от их конкретных форм: оперативное лечение, нормализация функции диэнцефальной области, заместительная терапия эстрогенами и гестигенами, коррекция соматических нарушений (см. раздел «Гипоменструальный синдром»).
Литература
Богоров И. И. Гинекология детского возраста. Л., 1966. — В кн.:
Избранные разделы акушерства и гинекологии. Под ред. Г. М. Савельевой. M..1975, с. 104—107.
Кузнецова М. Н. Физиология и патология периода полового созревания. — В кн.: Справочник по акушерству и гинекологии. Под ред. Л. С. Персианинова и И. В. Ильина. М, 1978, с. 298—302.
ОПУХОЛИ ЯИЧНИКОВ
Особенности анатомического и гистологического строения яичников обусловливают морфологическое многообразие опухолей в этом органе.
Яичник состоит из следующих слоев:
1. эпителиального покрова, представляющего собой уплощенный кубический эпителий (не брюшинный'),
2. белочной оболочки;
3. коркового слоя, в котором находится большое количество примордиальных фолликулов, содержащих яйцеклетку.
Фолликул имеет соединительнотканную оболочку (тека), состоящую из наружной и внутренней частей. Внутри фолликул выстлан фолликулярным эпителием, из которого формируется зернистая (гранулезная) оболочка. Последняя тесно связана с созреванием яйцеклетки Вместе с тека-тканью она участвует в выделении эстрогенных гормонов После выхода яйцеклетки из фолликула клетки гранулезной оболочки превращаются в лютеиновые, а последние в конце менструального цикла подвергаются обратному развитию Межуточная ткань коркового слоя содержит хилюсные клетки, выделяющие андрогены,
4. мозгового слоя, богато снабженного кровеносными сосудами и нервами
Из ткани яичника могут развиваться опухолевидные, или ретенционные образования и истинные опухоли яичника
Кисты яичника
Ретенционные образования яичника (кисты) не обладают способностью к пролиферации (их называют также ложными опухолями), образуются в результате задержки или избыточной секреции жидкости в преформированных полостях.
Кисты могут образоваться из фолликула, желтого тела, параовария (эпафорона), эндометрия, имплантировавшегося на поверхности яичника. В зависимости от источника образования кисты различают: фолликулярные, кисты желтого тела, параовариальные и эндометриоидные. Увеличение полости за счет транссудации может приводить к атрофии яичниковой ткани и образованию значительной по размеру кисты яичника.
Диагностика фолликулярной кисты и кисты желтого тела основывается на обнаружении при ректально-абдоминальном исследовании небольшого гладкостенного подвижного образования, обычно одностороннего. Если отмечается рост клетки или нельзя исключить наличие истинной опухоли яичника, показано оперативное лечение. Операция производится также при большой подвижности кисты (возможен перекрут ножки кисты) и при наличии болевых, ощущений. Во время чревосечения у девочек производится вылущение кисты, если рядом с кистой сохранилась неизмененная ткань яичника. При отсутствии таковой производится удаление кисты. Параовариальные кисты имеют несколько большие размеры, чем кисты яичника; они малоподвижны, так как расположены между листками широкой связки.
Параовариальные кисты у девочек и подростков встречаются редко Особенностью, присущей детскому и юношескому возрасту, является нередко выявление параовариальных кист с папиллярными разрастаниями на внутренней поверхности капсулы.
Наступление менархе и менструальной функции, как правило при наличии параовариальных образований не нарушается. Параовариальные кисты всегда являются показанием к операции. Операция при параовариальном образовании у девочек должна сводиться к энуклеации кисты, ни в коем случае не следует удалять яичник и трубу пораженной стороны.
Эндометриоидныекисты яичников — разновидность наружного эндометриоза — встречаются в виде мелких или крупных образований с дегтеобразным содержимым, часто спаянных с окружающими органами. На внутренней поверхности эндометриоидных кист обнаруживаются уплотненные участки ткани, которые микроскопически сходны по строению с эндометрием. Эти включения реагируют на циклические менструальные изменения кровотечением, способствуя образованию новых сращений: Нередко при этом образуются конгломераты опухоли из спаянных между собой придатков матки и плоскостных сращений с париетальной брюшиной и сальником. Диагностика эндометриоидных кист яичника иногда бывает затруднена. Больных беспокоят боли внизу живота и в пояснице, нередко усиливающиеся во время менструаций. Сочетание подобных жалоб с увеличением опухоли в период до и во время менструаций при нормальной температуре и нормальном анализе крови указывает на возможность эндометриоза яичника.
Эндометриоидные кисты яичников редко встречаются в возрасте до 20 лет. Наличие эндометриоидных кист в подростковом возрасте, как правило, связано с аномалией внутренних половых органов.
Во время операции производят вылущивание эндометриоидных кист.
Опухоли яичника
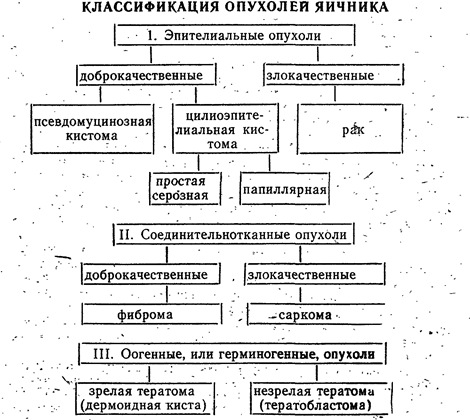
Истинные опухоли яичника делятся на доброкачественные и злокачественные. Характер их зависит от ткани, из которой преимущественно растет опухоль.
Доброкачественные эпителиальные опухоли яичника носят название кистом. Как истинные опухоли кистомы обладают способностью к пролиферации, различают псевдомуцинозные и цилиоэпителиальные кистомы.
Кистомы яичника возникают, как правило, с началом менструаций.
П с е в д о д у ц и н о з н а я к и с т о м а (или железистая) снаружи покрыта зародышевым эпителием, затем следует слой волокнистой соединительной ткани, внутренняя поверхность капсулы опухоли выстлана однослойным эпителием. Кистома многокамерна. Камеры заполнены псевдомуцином. Различают сецернирующие псевдомуцинозные кистомы с гладкой внутренней поверхностью, без митозов, и пролиферирующие псевдомуцинозные кистомы с бархатистым, ворсинчатым эпителием, покрывающим папиллярные разрастания в камерах, с редкими митозами в эпителии. Опухоль достигает обычно больших размеров; она подвижная (имеет ножку), чаще односторонняя, редко располагается межсвязочно, обычно не сопровождается асцитом, сравнительно редко перерождается в рак. При псевдомуцинозной кистоме у девочек удаляют пораженный яичник, если второй яичник макроскопически не изменен. Желательно во время операции срочное гистологическое исследование удаленной опухоли; у всех больных до окончания операции необходимо осмотреть внутреннюю поверхность удаленной кистомы (возможна малигнизация). Во всех случаях обязательна ревизия органов брюшной полости (печень, желудок, сальник, парааортальные железы).
IV. Гормонпродуцирующие опухоли:
1) гранулезоклеточная опухоль — в основном феминизирующая:
2) тека-клеточная опухоль — феминизирующая;
3) аренобластома — маскулинизирующая (из хилюсных клеток).
Ц и л и о э п и т е л и а л ь н а я к и с т о м а, как и псевдомуцинозная, покрыта зародышевым эпителием, имеет соединительнотканную капсулу, изнутри выстлана кубическим и мерцательным однослойным эпителием, способным к образованию сосочков. Она заполнена серозным содержимым, чаще двусторонняя и обычно небольших размеров, нередко располагается межсвязочно, может сопровождаться асцитом, сравнительно часто перерождается в рак, так как клетки кистомы обладают большой степенью пролиферации. Множественные сосочки заполняют всю капсулу, иногда прорастают через капсулу на наружную поверхность ее. Покрывающий сосочки эпителий обычно однорядный. В некоторых случаях эпителий сдавливается накапливающейся жидкостью, атрофируется, теряет способность к пролиферации, и возникает разновидность цилиоэпителиальной кистомы—серозная кистома. В других случаях жидкое содержимое кистомы незначительно или полностью отсутствует, а вся опухоль представляет—собой конгломерат папиллярных разрастании (папиллярная цилиоэпителиальная кистома). При простой серозной кистоме объем операции заключается в удалении пораженного яичника. Папиллярная цилиоэпителиальная кистома вследствие выраженности пролиферативных процессов требует более радикальной операции. При поражении одного яичника в случаях, когда папиллярные разрастания располагаются лишь на внутренней поверхности капсулы опухоли, допустимо одностороннее удаление придатков матки. Если поражены оба яичника или папиллярные разрастания обнаруживаются на поверхности капсулы кистомы, производят надвлагалищную ампутацию матки с придатками с обеих сторон и, резекцию сальника с последующей химиотерапией.
Ф и б р о м а я и ч н и к а (соединительнотканная опухоль) встречается редко, представляет собой одностороннее образование иногда значительной величины. Фиброма яичника служит показанием к удалению пораженного яичника.
Доброкачественная оогенная опухоль — зрелая тератома, или д е р м о и д н а я к и с т а, — относится к опухолевидным образованиям яичника (кистам). Основанием для этого служит отсутствие пролиферирующих элементов в капсуле дермоидной кисты. Озлокачествление дермоидной кисты происходит редко. Зрелая тератома (дермоидная киста) является одной из наиболее распространенных среди опухолей яичников у детей, может встретиться даже у новорожденных.
Дермоиды яичника отличаются очень медленным ростом, протекают обычно бессимптомно. Редко появляются скоропреходящие ноющие боли внизу живота, дизурические явления в виде учащенного мочеиспускания вследствие механического давления дермоида на мочевой пузырь. Дермоидные кисты отличаются большой подвижностью.
Величина опухоли может быть разнообразной, но редко она больше 12—15 см в диаметре. Опухоль обычно односторонняя, имеет округлую форму, неравномерную плотноэластическую консистенцию, гладкую поверхность, цвет желтоватый, белесый, с разными оттенками. Как правило, дермоидные кисты имеют ножку и редко располагаются межсвязочно. Дермоид является однокамерной кистой (редко наблюдаегся многокамерное строение), заполнен салом и волосами (ткани эктодермального происхождения)
Отличительными признаками дермоидных кист является типичное расположение спереди и сбоку от матки, а также большая подвижность
Лечение зрелых тератом хирургическое — удаление больного яичника.
Прогноз при дермоидных кистах благоприятный. Злокачественное перерождение отмечается лишь в 1,7% случаев.
Т е р а т о б л а с т о м а — опухоль чрезвычайно незрелой степени дифференцировки, относится к группе злокачественных новообразований яичника, занимает первое место среди злокачественных опухолей яичника у девочек. Величина опухоли большая, до 20 см в диаметре. Форма ее неправильно овоидная или округлая. Цвет опухоли белесый, консистенция мягкая, местами может быть плотной, поверхность бугристая или ровная. Кистозные полости имеют разную величину, содержимое их жидкое. Макроскопические в опухоли могут определяться кость, хрящ, зубы, жировая ткань и редко волосы.
Эта опухоль отличается очень быстрым ростом, быстро прорастает капсулу, имплантируется в брюшину, дает метастазы в забрюшинные лимфоузлы, легкие, печень, головной мозг. Девочки с незрелой тератомой яичника обычно жалуются на боли внизу живота, общую слабость, вялость, быструю утомляемость, понижение работоспособности и плохое настроение. Менструальная функция чаще не нарушена. На поздних стадиях развития опухоли наблюдаются кахексия, асцит, повышение температуры. Со стороны крови отмечаются изменения, присущие злокачественным опухолям яичников
Лечение хирургическое — надвлагалищная ампутация матки с придатками, с последующей лучевой терапией. _
Прогноз неблагоприятный.
Д и с г е р м и н о м а — большей частью злокачественная опухоль развивающаяся из первичных гонад. Синонимы: семинона, геноцитома, эмбриоцитома. Почти в половине всех случаев дисгерминома развивается в детском возрасте. -
Величина опухоли самая разнообразная. Форма опухоли округлая, нередко бугристая. Опухоль с гладкой поверхностью часто имеет выраженную капсулу. Цвет опухоли белесый. Консистенции может быть плотной, тугоэластической, тестоватой и мозговидной. Чаще дисгерминома поражает один яичник. Двусторонние опухоли встречаются в 8—12% случаев. При развитии дисгермином у девочек, как правило, отмечаются типоплазия половых органов и недоразвитие вторичных половых признаков, почти всегда позднее начало менструации. Опухолевый рост сопровождается расстройством менструального цикла. Длительная аменорея (4—6 месяцев) может сменяться маточными кровотечениями.
Жалобы больных неопределенные, иногда появляются тупые тянущего характера боли внизу живота, учащенное мочеиспускание, общее недомогание, слабость, сонливость. Девочки из резвых и шаловливых становятся вялыми и тихими. Появляется быстрая утомляемость.
В незапущенных случаях картина крови обычно без каких-либо особых изменений. При появлении распада в опухоли и быстром ее распространении возникают незначительные повышения вечерней температуры тела больной, увеличивается СОЭ, в картине крови появляется сдвиг лейкоцитарной формулы влево. Метастазирование обычно происходит прежде всего в парааортальные лимфатические узлы.
Лечение опухоли только хирургическое, с последующей лучевой терапией. При односторонней опухоли без признаков распространения за пределы пораженного яичника можно ограничиться его удалением. Во время операции необходимо очень бережное обращение с опухолью. Нарушение целости капсулы резко ухудшает прогноз заболевания. При распространении опухоли за пределы
одного яичника показана более радикальная операция — удаление придатков и матки с последующей рентгенотерапией. Как первичная опухоль, так и метастатические узлы хорошо поддаются рентгенотерапии.
Г р а н у л е з о к л е т о ч н а я о п у х о л ь развивается из гранулезной ткани, сходной по строению с зернистым эпителием зреющего фолликула. При возникновении этой опухоли в организме увеличивается количество эстрогенов (феминизирующее -действие), у девочек отмечается преждевременное половое созревание. Опухоль чаще односторонняя, обычно доброкачественная, но нередко и злокачественная. При гранулезокистозной опухоли у девочек удаляются только пораженный яичник с последующим тщательным наблюдением за больной.
Феминизирующее действие на организм оказывает и тека-клеточная опухоль — т е к о м а, которая у девочек встречается чрезвычайно редко. Опухоль состоит из клеток, похожих на тека-клетки зреющих и атрезирующихся фолликулов. Размеры опухоли — от горошины до головы взрослого человека; обычно она односторонняя, плотная. При этой опухоли в организме также повышается количество эстрогенов. При гистологическом исследовании соскоба из матки определяется железисто-кистозная гиперплазия эндометрия. Лечение тека-клеточной опухоли только оперативное.
Из хилюсных клеток яичника, которые вырабатывают андрогены, может возникать аренобластома, обладающая маскулинизирующим действием. Образующиеся при этом в избытке андро-гены угнетают функцию гипофиза, и поэтому в организме снижает ся выработка эстрогенов Основной клинический признак — дефе минизация (на фоне общего здоровья возникает аменорея, умень шение молочных желез), а затем отмечаются признаки омужеств леняя — грубеет тембр голоса, появляется мужское оволосение контуры тела и лица принимают черты мужского типа Леченш аренобластомы оперативное: у девочек можно ограничиться удалением только олухоли.
Опухоли яичника у детей характеризуются различными клиническими симптомами. При бессимптомном течении опухоли, как правило, выявляются во время профилактических осмотров. В этих случаях опухоль яичника дифференцируют с блуждающей почкой, с опухолями других органов брюшной полости и забрюшинного пространства.
При развитии резкого болевого синдрома дифференциальный диагноз проводят с острым аппендицитом, инвагинацией, кишечной непроходимостью, апоплексией яичника, с аномалиями развития девственной плевы и влагалища, приводящей к развитию гематокольпоса и гематометры Для уточнения причины «острого живота» показана лапароскопия или пробная лапаротомия
К числу осложнений при опухолях яичников относятся перекручивание ножки опухоли, разрыв капсулы кисты или кистомы, сращение кистомы с соседними органами и злокачественное перерождение. Самым частым осложнением опухолей яичников у девочек является перекруг ножки опухоли или опухолевидных образований. В редких случаях у детей имеет место перекрут неизмененных придатков. При этом отмечается типичная картина острого живота
П е р е к р у т н о ж к и к и с т ы и л и к и с т о м ы. Анатомическая ножка кистомы состоит из растянутых воронкотазовой и собственной связок яичника и его брыжейки. В ножке кистомы проходят сосуды, питающие опухоль (яичниковая артерия, ветвь восходящей части маточной артерии), лимфатические сосуды и нервы. Различают также хирургическую ножку — образование, которое приходится пересекать при удалении опухоли Чаще всего в хирургическую ножку, помимо анатомической, входит растянутая в длину маточная труба. Перекрут ножки опухоли происходит иногда в связи с резкими движениями, переменой положения тела, физическим напряжением, может произойти внезапно (остро) или постепенно и бывает полным или частичным. При полном перекруте ножки опухоли резко нарушаются ее кровоснабжение и питание, возникают кровоизлияния и некроз. Клинически это проявляется картиной острого живота: внезапные резкие боли, напряжение мышц передней брюшной стенки, положительный симптом Щеткина—Блюмберга, нередко тошнота или рвота, парез кишечника, задержка стула и газов. Состояние больной быстро ухудшается, появляются бледность и холодный пот, повышается температура, учащается пульс, снижается артериальное давление. Опухоль увеличивается за счет отека и кровоизлияний, попытки смещения ее вызывают резкую болезненность. В этих случаях необходимо срочное удаление опухоли. Во время операции ножку опухоли раскручивать не рекомендуется, так как в кровеносных сосудах ножки имеются тромбы, которые могут быть причиной эмболии. Промедление с операцией приводит к омертвению опухоли, присоединению вторичной инфекции, сращению опухоли с соседними органами и возникновению перитонита.
При частичном перекруте ножки опухоли все явления носят значительно менее выраженный характер и могут даже исчезнуть без лечения. В дальнейшем во время операции у таких больных выявляется ряд вторичных изменений в опухоли (некроз, кровоизлияния).
При перекруте ножки кистомы клиническая картина обычно настолько характерна, что сразу позволяет установить правильный диагноз.
Для уточнения диагноза больным с подозрением на опухоль яичника применяют дополнительные методы обследования:
— рентгенологическое обследование желудочно-кишечного тракта, включая и ирригоскопию, позволяющее уточнить характер опухоли яичников, выявить состояние кишечника и его отношение к опухоли яичника; -
— обзорная рентгенография органов малого таза, помогающая выявлять костные включения, характерные для тератоидной кисты,
— урография;
— лапароскопия;
— газовая и биконтрастная рентгенопельвиграфия,
— пробное чревосечение (особенно в тех случаях, когда другие методы диагностики почему-либо неприменимы и точно установить характер и локализацию опухоли невозможно)
Особенности диагностики и лечения опухолей и опухолевидных образований гениталий у девочек
Диагностика опухолей и опухолевидных образований матки и ее придатков у девочек представляет нередко значительные трудности
Следует сказать, что диагноз не устанавливается потому, что врач забывает о возможности возникновения опухоли у девочки или подростка. Жалобы ребенка на боли внизу живота, изменение поведения ребенка должны заставить врача-педиатра в обязательном порядке проконсультировать ребенка с детским гинекологом.
Следует помнить, что в силу анатомических особенностей рас положения матки и придатков у детей опухоль может располагаться довольно высоко, выходя за пределы малого таза даже при ее небольших размерах. В затруднительных случаях необходимо произвести ректально-абдоминальное исследование под наркозом.
Дифференцировать опухоли и опухолевидные образования придатков у девочек приходится прежде всего с аппендицитом, особенно при наличии перекрута ножки опухоли. Весьма желателен совместный осмотр педиатра, детского гинеколога и. хирурга.
Симулировать собой новообразование яичника может дистопированная почка или ее опухоль.
Операции, проводимые детям и подросткам по поводу опухолей деловых органов, должны быть максимально щадящие. Даже при наличии истинной опухоли следует производить вылущение ее, оставляя неизмененную часть яичников. Однако девочки после удалелия опухолей должны находиться под постоянным наблюдением врача акушера-гинеколога.
Удалять полностью придатки следует только при наличии перекрута ножки опухоли, если ткань яичника настолько изменена, что оставлять ее нельзя.
Особое значение для девочек имеет проведение срочного гистологического исследования удаленного препарата, так как оно во многом предопределяет объем оперативного вмешательства. У детей необходимость производства радикальной операции должна быть обоснована гистологическим подтверждением злокачественности новообразования.
Во время операции обязателен осмотр червеобразного отростка. Также обязательно осматривать придатки во время аппендэктомии, так как бывают случаи удаления аппендикса и оставления ова-риального образования с наличием перекрута ножки.
Литература
Бодяжина В. И., Жмакин К. Н. Гинекология. Изд. 2-е. М., 1967, с. 194—267.
Глазунов М. Ф. Опухоли яичника Л, 1961.
Кмакин К. Н. Клинические лекции по гинекологии. М., 1966.
Петрова Е. Н., Фриновский В. С. Опухоли яичников. — В кн:Многотомное руководство по акушерству и гинекологии Под ред В. А. Покровского. Т. 5 М„ 1962, с. 186—258.
АПОПЛЕКСИЯ ЯИЧНИКА
Апоплексия яичника — внезапное кровоизлияние в брюшную полость, возникшее вследствие нарушения целости ткани яичника.
Апоплексия яичника может наступать в различные фазы менструального цикла, но чаще наблюдается в период овуляции и в стадии васкуляризации желтого тела. Самым частым источником кровотечения является желтое тело или его киста.
Разрыв яичника возникает в результате застойной гиперемии, варикозно расширенных или склерозированных сосудов. Изменения. сосудов и ткани яичника у девочек являются результатом предшествующего патологического процесса, чаще всего воспаления придатков матки, нередко возникающего вследствие аппендицита. Немаловажная роль принадлежит нарушениям вегетативной и эндокринной систем, при этом повышается секреция лютеинизирующего гормона гипофиза. Кровотечению из яичника предшествует образование гематомы, которая вызывает резкие боли из-за нарастания ее внутри яичников, что ведет к разрыву ткани яичника. Провоцирующими моментами апоплексии яичника могут явиться травма, физическое напряжение. Однако нередко апоплексия яичника может возникнуть и в состоянии покоя или даже во сне.
Клиника заболевания обусловлена характерном кровотечения. Условно различают анемическую, болевую, смешанную формы апоплексии яичника. В детском возрасте чаще наблюдается болевая форма апоплексии яичника.
Обычно заболевание начинается остро, с появления внезапных, иногда очень сильных болей внизу живота с преимущественной локализацией на стороне пораженного яичника. Нередко приступ болей сопровождается тошнотой и рвотой. При обильных кровотечениях могут возникать френикус - симптом и явления коллапса. При общем обследовании отмечается бледность кожных покровов (в связи либо с шоком, либо со значительной кровопотерей), частый пульс, снижение АД.
При осмотре больной обнаруживаются напряжение мышц передней брюшной стенки, не резко выраженные симптомы раздражения брюшины. При перкуссии живота может определяться свободная жидкость в брюшной полости (кровь).
При ректально-абдоминальном исследовании определяют нормальных размеров матку. При наличии небольшой гематомы пальпируется увеличенный яичник шаровидной формы, мягковатой консистенции, резко болезненный при пальпации. При более выраженном кровоизлиянии пальпируется образование, внешне похожее на кисту яичника.
Диагноз устанавливается на основании анамнеза, и данных осмотра больной. Болевая форма заболевания нередко ошибочно расценивается как острый аппендицит. Диагноз апоплексии яичника уточняется на операционном столе, хотя в ряде случаев бывают выражены симптомы, благодаря которым можно провести дифференциальную диагностику между этими состояниями. При апоплексии яичника заболевание наступает внезапно, чаще в середине менструального цикла и никогда — в первую неделю после менструации. При аппендиците заболевание начинается независимо от фазы менструального цикла. В отличие от аппендицита температура при апоплексии яичника нормальная или субфебрильная, нарастания числа лейкоцитов не отмечается. Раздражение брюшины выражено не так сильно, как при аппендиците, и больше в нижних отделах живота.
При апоплексии яичника, если удается установить правильно диагноз и нет обильного кровотечения в брюшную полость, можно ограничиться консервативными мероприятиями (покой, холод на низ живота). При значительном кровотечении показана лапаротомия с резекцией или ушиванием яичника. Объем операции должен быть минимальным. Удаление яичника показано только при массивном кровоизлиянии, целиком захватывающим его ткань.
В неясном случае показана лапароскопия или диагностическая лапаротомия, так как отсрочка операции при нераспознанном аппендиците представляет слишком большой, риск.
Литература
Селезнева Н Д Апоплексия яичника — В кн Справочник по акушерству и гинекологии Под ред Л С Персиаищнова и И. В Ильина. М, 1978, с 259—260
Селезнева Н. Д. Апоплексия яитника — В кн Неотложная помощь в гинекологии М, 1976,с 74—77
 2020-10-12
2020-10-12 248
248








