 Факторы риска, рассмотренные нами в параграфе 1.8, являются общими для основных неинфекционных заболеваний. Соответственно, программы профилактики их воздействия могут проводиться для населения в целом. Подобные программы называются популяционными.
Факторы риска, рассмотренные нами в параграфе 1.8, являются общими для основных неинфекционных заболеваний. Соответственно, программы профилактики их воздействия могут проводиться для населения в целом. Подобные программы называются популяционными.
Примеры популяционных программ. Реклама для привлечения всех желающих к участию в спортивно-массовых мероприятиях. Пропаганда рационального питания, отказа от курения. Публичные советы регулярно измерять артериальное давление.
В некоторых группах населения воздействие факторов риска может быть особенно выражено. Также некоторые группы населения могут быть особенно чувствительны к определенным программам укрепления здоровья. Программы, реализуемые для заданной части населения, называются групповыми.
 Многие групповые программы реализуются в образовательной среде. Это связано с тем, что дети и подростки наиболее восприимчивы к новой информации и еще не имеют устоявшихся неблагоприятных для здоровья привычек. Подобные программы – введение уроков физической культуры, организация питания школьников и т.д.
Многие групповые программы реализуются в образовательной среде. Это связано с тем, что дети и подростки наиболее восприимчивы к новой информации и еще не имеют устоявшихся неблагоприятных для здоровья привычек. Подобные программы – введение уроков физической культуры, организация питания школьников и т.д.
Если человек имеет несколько факторов риска, то для него необходимы индивидуальные программы профилактики.
Например, для человека с избыточной массой тела, гиперхолестеринемией, артериальной гипертензией могут быть подобраны гипотензивные средства, назначены статины, рекомендована специальная диета и физическая нагрузка.
 Если программы профилактики реализуются для здоровых лиц, то их целью является предотвращение развития возможных заболеваний. Подобная профилактика называется первичной. Первичная профилактика чаще всего бывает популяционной и групповой.
Если программы профилактики реализуются для здоровых лиц, то их целью является предотвращение развития возможных заболеваний. Подобная профилактика называется первичной. Первичная профилактика чаще всего бывает популяционной и групповой.
Если индивидуум (группа лиц) имеет факторы риска развития тех или иных заболеваний, то программы профилактики должны быть направлены на изменение модели поведения. Такую профилактику принято называть вторичной. Вторичная профилактика не может быть популяционной; она бывает групповой и индивидуальной.
 Для лиц, имеющих хронические заболевания, профилактика проводится с целью уменьшения числа рецидивов, их продолжительности, тяжести, замедления сроков прогрессирования заболевания. Это – так называемая третичная профилактика. Она бывает только индивидуальной.
Для лиц, имеющих хронические заболевания, профилактика проводится с целью уменьшения числа рецидивов, их продолжительности, тяжести, замедления сроков прогрессирования заболевания. Это – так называемая третичная профилактика. Она бывает только индивидуальной.
При планировании и проведении профилактических программ следует придерживаться следующего алгоритма (рис. 1.7):
1.  Ситуационный анализ. В чем проблема. Какие имеются факторы риска. К развитию какой патологии (каких патологий) могут привести эти факторы риска.
Ситуационный анализ. В чем проблема. Какие имеются факторы риска. К развитию какой патологии (каких патологий) могут привести эти факторы риска.
2. Определение целевых групп. Для кого реализуется профилактическая программа. Будет ли она индивидуальной, групповой или же популяционной.
3. Определение цели. Что будет достигнуто в результате ее реализации.
4. Определение задач. Как будет достигаться заданная цель.
5. Определение методов. Какими способами будет реализовываться программа.
6. Оценка эффективности (мониторинг). Как будет оцениваться достижение заданной цели.
7. Поиск финансовой поддержки. За счет каких средств будет реализовываться программа.
8. Правовые аспекты. Как законодательно регулируется данный вид деятельности.
9. Непосредственная реализация конкретной программы.
В идеале этот алгоритм в той или иной степени повторяется в процессе реализации программ укрепления здоровья.

Рис. 1.7. Принцип реализации программ укрепления здоровья
1. Приведите примеры первичной, вторичной и третичной профилактики для одного из заболеваний из табл. 1.3.
2. Как Вы думаете, какие могут быть последствия, если не соблюдать приведенный алгоритм реализации профилактических программ?
1.11. Стратегия предупреждения хронических неинфекционных заболеваний [11]
Хронические неинфекционные заболевания поддаются профилактике. Это означает, что может быть:
· отсрочена клиническая манифестация заболевания;
· уменьшена частота и тяжесть обострений.
Как показывает анализ заболеваемости и смертности в странах Европы, отсутствие программ профилактики хронических неинфекционных заболеваний приводит к увеличению их гнета в молодом возрасте. Кроме того, хронические неинфекционные заболевания и связанные с ними факторы риска в первую очередь поражают социально-незащищенные слои населения.
Хронические неинфекционные заболевания оказывают значительное влияние на экономику стран, ограничивая способность трудиться и убивая население трудоспособного возраста. Наблюдающееся старение населения лишь увеличивает бремя хронических неинфекционных заболеваний.
Для эффективной профилактики хронических неинфекционных заболеваний важно избавиться от существующих неверных представлений о них (табл. 1.10). Наличие данных неверных представлений создают значительные помехи при разработке программ укрепления здоровья.
Таблица 1.10. Основные неверные представления о хронических неинфекционных заболеваний
| Неверное представление | Верные сведения |
| Хронические заболевания – болезни достатка | Низкая социальная обеспеченность приводит к кумуляции факторов риска, увеличивает уязвимость хроническими неинфекционными заболеваниями, уменьшает доступность медицинской помощи |
| Хронические заболевания являются результатом риска, на который люди идут по собственной воле | Хронические заболевания не являются результатом только личного поведения. В их развитии также повинна государственная политика, бизнес. Дети зависимы от стереотипов поведения в семье, обществе, образовательном учреждении |
| Глобальное экономическое развитие приведет к улучшению медико-социальных условий | Увеличение инвестиций в здравоохранение пока приводит к укреплению здоровья лишь некоторых группах населения. По оценкам экспертов, глобализация лишь приведет к усугублению ситуации с хроническими неинфекционными заболеваниями |
| Положительные эффекты борьбы с хроническими заболеваниями проявляются только на уровне индивидуума | Отдельные лица, вне всякого сомнения, получают пользу от программ укрепления здоровья. Однако общество в целом получает экономические преимущества от профилактики хронических неинфекционных заболеваний. Кроме того, при реализации профилактических программ улучшается благополучие населения |
| Лечение на индивидуальном уровне в учреждениях здравоохранения является правильной стратегией предупреждения неинфекционных заболеваний | Лечение лиц, имеющих факторы риска, является эффективным для профилактики хронических заболеваний. Однако лечение не охватывает все население в целом и не включает в себя программы первичной профилактики. Кроме того, затраты на лечение превышают таковые на профилактику. В целом, для эффективного осуществления программ укрепления здоровья необходимо межсекторальное взаимодействие – эта проблема не может быть решена только усилиями медико-социальной службы |
| Хронические заболевания наследуются, а факторы риска имеют лишь статистическими ассоциациями | Как правило, причиной хронических неинфекционных заболеваний являются факторы риска. Их сочетание повышает вероятность развития хронических заболеваний. Лишь в ограниченном числе случаев наследственность может иметь значение в развитии хронических неинфекционных заболеваний |
На государственном уровне полноценные программы укрепления здоровья реализуются в Канаде, Финляндии, Португалии, Великобритании, Германи, Литве и других странах. Они включают в себя:
1. Формирование государственной политики, способствующей укреплению здоровья.
2. Создание условий окружающей среды, благоприятствующих здоровью.
3. Усиление мер на уровне населения и с его участием.
4. Выработка личные навыки у людей.
5. Переориентация служб здравоохранения на осуществление программ укрепления здоровья.
В условиях нашей страны в настоящее время медицинский работник может осуществлять две последние группы мероприятий.
1. Приведите примеры первичной, вторичной и третичной профилактики для одного из заболеваний из табл. 1.3.
2. Как Вы думаете, какие могут быть последствия, если не соблюдать приведенный алгоритм реализации профилактических программ?
1.12. Принципы организации профилактических мероприятий в учебных учреждениях [12]
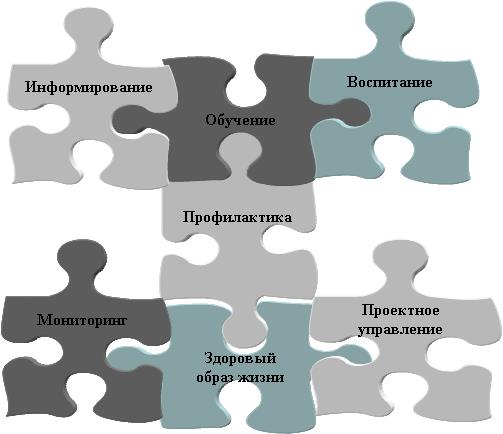 |
Рис. 1.8. Комплексный подход к школьным профилактическим программам
Известно, что одним из эффективных методов реализации программ укрепления здоровья является реализация обучающих и психологических программ по проблемам, связанным со здоровьем, в учебных учреждениях. С одной стороны это связано с тем, что здоровый образ жизни предполагает формирование целого ряда привычек и стереотипов в поведении, которые легче правильно выработать в детском и подростковом возрасте, чем в дальнейшем исправлять во взрослом. С другой стороны, через образовательную среду проходят практически все дети и подростки на территории Российской Федерации.
Школьные программы укрепления здоровья должны быть комплексными (рис. 1.8). Они включают в себя: информирование, обучение, воспитание, мониторинг, формирование здорового образа жизни. В зависимости от содержания и задач программы в нее могут входить те или иные компоненты.
Многие при планировании профилактических программ, особенно касающихся репродуктивного здоровья, исходят из принципа «мы в свое время этого не знали!». Между тем, если ребенку не сообщить информацию по интересующей его теме, то он сам найдет способ получить ее, зачастую в искаженном виде.
Между тем, одного только информирования недостаточно для формирования здорового жизненного стиля. Обязательной составляющей профилактических программ является развитие личностных ресурсов и поведенческих навыков, следовательно возникает необходимость в участии психологов в подобных программах. При решении подобной проблемы должен осуществляться комплексный подход.
Планируя и проводя образовательные программы по формированию здорового образа жизни школьников, необходимо привлекать к ним сверстников, родителей и других значимых взрослых. Любые программы профилактики неэффективны без изменения окружающей школьников среды (рис. 1.9). Если не изменить окружение школьников, то оно будет оказывать на них давление. Зачастую это давление негативно и не способствует формированию здорового образа жизни.
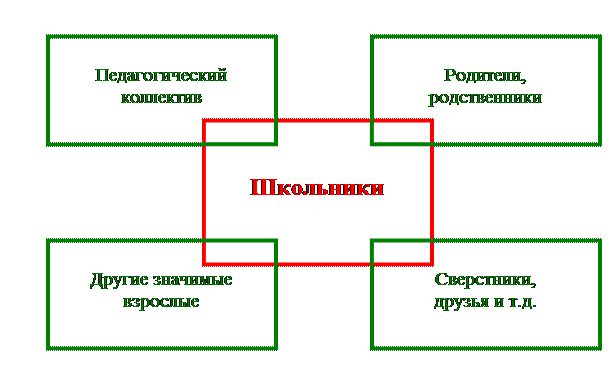
Рис. 1.9. Окружающая среда для школьников
Следует помнить, что еще на этапе планирования профилактические программы, должны проходить обязательное согласование. Какими бы безобидными не казались программы формирования здорового образа жизни, все они направлены на изменения стиля поведения детей и подростков, а, значит, затрагивают его психологическую сферу. Обычно программы, направленные на формирование здорового образа жизни должны быть согласованы с:
• родителями (родительским комитетом),
• педагогическим коллективом,
• Департаментом образования территории,
• Департаментом здравоохранения территории,
• Министерством образования и науки РФ,
• Министерством здравоохранения и социального развития РФ.
Каждая согласующая инстанция, орган, имеет свои цели. Так, родители на добровольной основе определяют возможность участия их ребенка в профилактической программе; знакомятся со степенью, глубиной, объемом и способом подачи материала. Особенно это касается программ охраны репродуктивного здоровья. Сама возможность реализации подобных программ должна быть обязательно согласована с родителями, которые должны иметь возможность отказаться от участия ребенка в этих программах в силу личностных, религиозных или каких-либо других убеждений.
Педагогический коллектив рассматривает возможность проведения профилактической программы в данном учебном учреждении, выделяет материально-технические средства для реализации профилактической программы (аудитории, часы и т.д.).
Руководящие органы систем образования и здравоохранения могут выделять средства на реализацию профилактической программы, проводят внешнюю экспертизу, лицензирование программ, а также осуществляют общий контроль и руководство при проведении профилактических мероприятий.
Основная цель программ профилактики – формирование здорового жизненного стиля и мотивации на здоровьесберегающее поведение. При планомерной реализации этих программ будет происходить формирование ответственности каждого члена общества за свое здоровье и здоровье своих детей.
Чтобы повысить эффективность формирования здорового образа жизни, при планировании профилактических программ необходимо учитывать исходные знания целевой аудитории.
Так как программы профилактики, особенно охраны репродуктивного здоровья, могут противоречить личностным убеждениям детей и их родителей, то должна существовать разумная добровольность участия в профилактических программах. С одной стороны, если предложить подростку участвовать или не участвовать в подобного рода программах, то он, скорее всего, выберет «не участвовать», т.к. при этом от него требуется меньше усилий. С другой стороны, нельзя заставлять ребенка посещать занятия, если он или его родители считают, что излагаемый материал по каким-либо причинам неприемлем. Только при условии добровольности участия профилактические программы могут отвечать основному требованию медицины: «Не навреди!».
1.13. Принципы организации профилактических мероприятий в лечебных учреждениях[13]
В лечебных учреждениях может быть реализовано большое количество программ укрепления здоровья. Обычно они включают в себя:
· медико-санитарное просвещение;
· профилактика развития или прогрессирования отдельных нозологических форм;
· реабилитация пациентов с хроническими заболеваниями.
Проводимые в лечебных учреждениях мероприятия должны способствовать улучшению состояния здоровья пациентов путем улучшения их физического, психического или социального благополучия.
Мероприятия по укреплению здоровья, реализуемые в лечебных учреждениях, являются дополнительными к тем лечебным услугам, что оказывает данное учреждение. Однако в некотороых учреждениях (например, в диспансерах), профилактические мероприятия могут являться основным видом деятельности.
Согласно рекомендациям ВОЗ, имеется пять стандартов, регламентирующих проведение мероприятий по укреплению здоровья в лечебных учреждениях:
1. Лечебное учреждение должно иметь документ, определяющий политику проведения программ укрепления здоровья данным учреждением. Данные программы должны использоваться при оценке качества услуг, предоставляемых учреждением.
2. Медицинские учреждения обязаны обеспечить оценку потребностей пациентов в области укрепления здоровья, профилактики болезней и реабилитации.
3. Медицинское учреждение обязано обеспечить пациентов информацией по значимым фактам, касающихся его состояния здоровья. Деятельность по укреплению здоровья должна охватывать все этапы пребывания пациента в стационаре.
4. Руководство лечебного учреждения несет ответственность за создание здоровых условий труда.
5. Лечебное учреждение должно обеспечить непрерывность, преемственность деятельности по укреплению здоровья, а также межсекторальный подход к сотрудничеству в данной сфере.
Рассмотрим приведенные стандарты подробнее.
 2015-05-10
2015-05-10 18629
18629
