Разрывы сухожилий нередко происходят на фоне дегенеративных иземенений, которые снижают степень их растяжения. Имеются многочисленные теории, объясняющие дегенеративный процесс в сухожилиях. Внутрисухожильное перерождение происходит от микроповреждений при постоянных субмаксимальных нагрузках или механического воздействия извне. Это наблюдается в наиболее уязвимых областях сухожилий, в местах с пониженным кровотоком [7]. Сдавление сухожилий под lig.retinaculum приводит с микроповреждениям, а в последующем к дегенеративным изменениям. Злоупотребление кортикостероидами при системных заболеваниях (ревматоидный артрит, системная волчанка, эритематоз, подагра) приводят к разрыву сухожилий. Это относится к lig.quadriceps и собственной связки надколенника, глубоким разгибателям и сгибателям, ахиллову сухожилию. Комбинация травмы и предрасполагающих факторов (механических и биохимических) являются причиной дегенеративного перерождения сухожилий. Заболевания начинается с незначительного внутрисухожильного микроповреждения, ведущего к частичному или полному разрыву.
УЗИ позволяет точно отличить повреждение сухожилия от других патологических состояний (например, тендовагинит).
Полные разрывы сухожилий не вызывают трудности при клиническом осмотре и проведение ультразвукового исследования не столь необходимо, потому что диагноз клинически очевиден. Однако, некоторые повреждения сухожилий, расположенных глубоко в мягких тканях или сильная боль, затрудняют клиническую оценку.
В этом случае роль ультрасонографии в постановке диагноза становится почти ключевой. УЗИ помогает в оценке серьезности и степени повреждения сухожилия. Информация о диастазе между сухожильными концами или от места его прикрепления к суставу при полном разрыве помогает хирургу в выборе оптимального операционного подхода. При частичных разрывах клинический диагноз может быть предположительным и УЗИ помогает в отличии повреждения сухожилия от других заболеваний.
Ранняя ультразвуковая индентификация микропатологии сухожилий имеет большое значение на клинический результат, так как позволяет провести консервативные методы лечения прежде, чем наступит разрыв.
Дегенеративные изменения приводят к утолщению сухожилия, с отсутствием или умеренной болью, нарушению функции и наличию тендовагинита. Главные ультразвуковые признаки - центральная или рассеянная гетерогенность структуры с гипоэхогенными областями, внутрисухожильное асептическое воспаление и кальцинозы (рис. 6) [8, 9, 10].
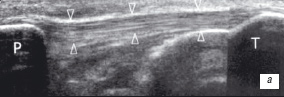 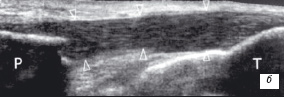 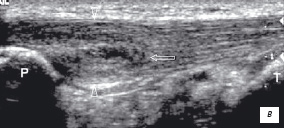 | | Рис. 6. УЗ-идентификация дегенеративных изменений сухожилия а - продольнaя сонограмма собственной связки надколенника в норме; б - то же, тендинит собственной связки надколенника; в - то же, тендинит собственной связки надколенника с его внутрисухожильным микроразрывом. На фоне гетерегонней гипоэхогенной структуры связки определяется гипоэхогенная зона (стрелка) указывающая на микроразрыв. Р - надколенник; Т - большеберцовая кость. | |
Гистопатологическая корреляция указывает, что изменение эхоструктуры патологического сухожилия скорее ближе к вторичному фибромиксоидному перерождению, чем к воспалению. Дегенеративный процесс может селективно поражать одно сухожилие (собственная связка надколенника - колено прыгуна, латеральный эпикондилит) или в пределах средней части субстанции сухожилия - ахиллово сухожилие. Ахиллово сухожилие наиболее часто вовлекается в патологический процесс при нарушениях обмена веществ (подагра, воспалении мочеполовой системы) и характеризуется неравномерным утолщение диаметра или наличием внутрисухожильных узелков при наследственной гиперхолистеринемии. УЗИ помогает выявить внутрисухожильный ксантоматоз в виде центральных или рассеянных гипоэхогенных зон на доклиническом их проявлении. Встречаемость кальцинозов сухожилий очень редкая и их причастность к дегенерации остается неясной. Кальцификаты выявляются как линейная эхоструктура, расположенная в толще сухожилия, с эхотенью за ним и отражает процесс кристаллизации гидроксиапатита или пирофосфата дегидрата кальция (рис. 7) [11, 12].
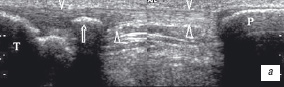 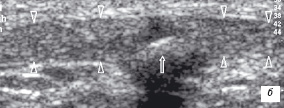 | | Рис. 7. Сонограммы собственной связки надколенника с внутрисухожильным кальцификатом: а - продольная; б - поперечная. Головки стрелок - внешние границы связки, стрелка - кальцификат внутри связки. Т - большеберцовая кость; Р - нижний полюс надколенника. | |
У детей кальцинозы встречаются в собственной связки надколенника в месте прикрепления к нижнему полюсу надколенника (болезнь Sinding-Larsen-Johansson) (рис. 8)
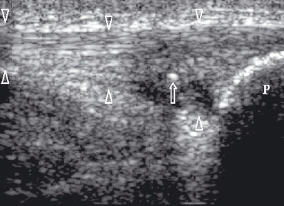 | | Рис. 8. Сонограмма собственной связки надколенника (головки стрелок) с внутрисухожильным кальцификатом (стрелка), который имеет за собой "теневую" дорожку (болезнь Sinding-Larsen-Johansson). Р - нижний полюс надколенника. | |
и к апофизу большеберцовой кости (болезнь Osgood-Schlatter) (рис. 9), характеризующиеся фокальным увеличение гипоэхогенного хряща и неровными контурами поверхности кости.
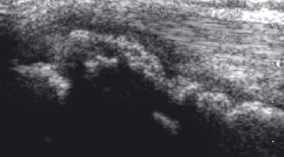 | | Рис. 9. Сонограмма болезни Osgood-Schlatter, которая характеризуется фокальным увеличение гипоэхогенного хряща и неровными контурами поверхности кости. | |
Частичные разрывы бывают поперечные или продольные. При УЗИ поперечных разрывов визуализируется как неповрежденная, так и поврежденная части сухожилия в сочетании с гипоэхогенной жидкостной гематомой (рис. 10).
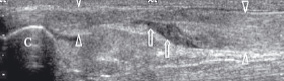 | | Рис. 10. Частичный разрыв ахиллового сухожилия. Головки стрелок - неповрежденное сухожилие, стрелки - место частичного разрыва. С - пяточная кость. | |
Отсутствие сухожильной ретракции является отличием частичного разрыва от полного. Ограниченное изменение эхоструктуры сухожилия может быть только при его частичном повреждении. Продольные внутрисухожильные разрывы выявляются как гипоэхогенные зоны ("кратеры") в пределах сухожилия, которые не- или достигают сухожильной поверхности (рис. 11).
 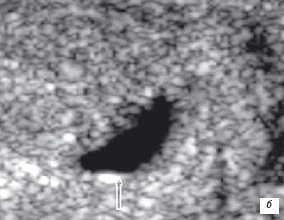 | | Рис. 11. Сонограмма продольного внутрисухожильного разрыва ахиллового сухожилия. а - продольный; б - поперечный срезы сухожилия. Головки стрелок - неповрежденное сухожилие, стрелки - место частичного разрыва. С - пяточная кость, место прикрепления ахиллового сухожилия. | |
Этот вид разрыва сухожилий наиболее типичен для голеностопного сустава (рис. 12).
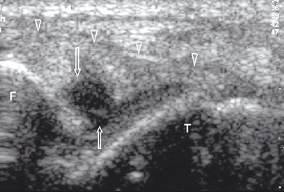 | | Рис. 12. Сонограмма частичного внутрисухожильного разрыва передней таранно-малоберцовой связки голеностопного сустава. Головки стрелок - неповрежденная часть связки, стрелки - зона повреждения. F - латеральный мыщелок малоберцовой кости; Т - таранная кость. | |
Острый полный разрыв сухожилия характеризуется образованием гипоэхогенного дистаза, возникшего из-за ретракции порванных концов сухожилия (рис. 13). Дефект обычно заполняет гипоэхогенным скоплением крови. При присоединении разрыва сухожильного влагалища гематома обычно имеет большие размеры, с нечеткими контурами. Подострый и хронический разрыв характеризуется отсутствием свежей геморрагической жидкости и наличием организовавшейся гематомы, которая заполняя дефект своей эхогенной структурой может вводить в заблуждение, иммитируя целостность сухожилия. При повреждении сухожильного влагалища необходимо проводить тщательную ультразвуковую диагностику, чтобы визуализировать сухожильные концы, измерить длину сухожильной ретракции при продольном срезе. Проведение пассивных движений помогает определить величину диастаза сухожильных концов на всем протяжении (рис. 13). Сверхмаксимальное сокращение мышцы или напряжение на здоровых сухожилиях могут вести к разрывам на их участках прикрепления к кости. Размер и степень смещения отрыва костного фрагмента зависит от вида сухожилия.
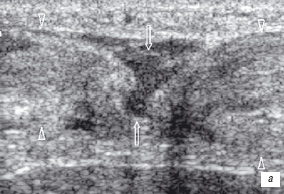 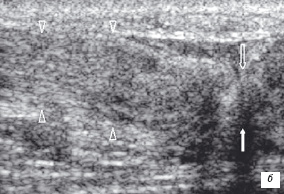 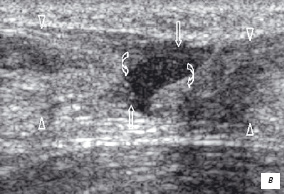 | | Рис. 13. Сонограммы полного разрыва ахиллового сухожилия. Сухожилие утолщено в диаметре, неоднородное по структуре, определяется диастаз концов сухожилия, которое заполнено гематомой. а - сонограмма поврежденного сухожилия в покое. Головки стрелок - неповрежденная часть сухожилия, стрелки - зона повреждения с наличием гематомы и величина диастаз между концами сухожилия; б - сонограмма сухожилия при экстензии стопы. Головки стрелок - неповрежденная часть сухожилия, стрелки - место плотного соприкосновения концов сухожилия друг с другом; в - сонограмма сухожилия при флексии стопы. Увеличение диастаза между концами поврежденного сухожилия. Головки стрелок - неповрежденная часть сухожилия, стрелки - зона повреждения с наличием гематомы и увеличение диастаза между концами сухожилия (фигурные стрелки). | |
Механизм повреждения нерва при травмах происходит при его перерастяжении, которое часто возникает при растяжении связок, прямого ушиба нерва или проникающего ранения и не зависит от наличия дегенеративных изменений. Специфика движений, связанных с повышенным напряжением или сдавлением нерва, обусловленные профессиональной деятельностью могут вести к микротравмам. При незначительных повреждениях нерв может сохранять нормальный ультразвуковый внешний вид, независимо от клинических признаков и нарушении функции. Отсутствие нарушения ультразвуковой структуры нерва, указывает на быстрое восстановление его функции. При травмах изменения нервов более существенны. При этом в центре нерва выявляются гипоэхогенные зоны с изменением структуры, гематомы с васкуляризацией. Обнаружение веретенообразного расширения нерва на определенном участке свидетельствует о посттравматической невроме, развившейся в результате репаративного процесса и фиброза. Ультразвуковая картина нерва в месте травмы определяется как гипоэхогенная зона, с характерными нечеткими или плохо очерченными границами (рис. 14). Если имеется полное повреждение нерва и слишком большой диастаз между концами нерва - неврома развивается от проксимального края нерва [13]. Тракционные повреждения могут возникать на уровне анатомического прохождения нервов с разрывом нервных корешков. Эти повреждения типичны для плечевого сплетения вызванные растяжением или нарушением анатомической непрерывности нерва с ретракцией концов и извитым направлением дистального конца нерва.
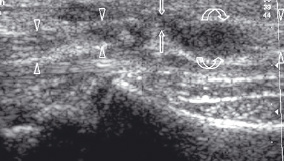 | | Рис 14. Сонограмма травматического повреждения срединного нерва с образованием невриномы (фигурные стрелки), развивающейся из проксимального конца поврежденной части. Головки стрелок - неповрежденная часть срединного нерва. Стрелки - зона травматического повреждения нерва. | |
При отсутствии lig.retinaculum в остеофиброзных каналах создается нестабильность сухожилий и нервов с подвывихом или вывихом из ложа канала. УЗИ с применением динамических проб высокоэффективно в определении подвывиха и более доступно, чем МРТ. Привычные вывихи хорошо идентифицируются при статическом исследовании. При непостоянном подвывихе необходимо проведение динамической экспертизы для оценки влияния мышечного сокращения на этот процесс. Различные механические повреждения lig.retinaculum приводят к нестабильности сухожилий. УЗИ достаточно информативно для выявления смещения сухожилий и многочисленных осложнений, возникающих при этом (перитендинит, тендовагинит или повреждение сухожильных структур об костные структуры). Чтобы оценить вывих сухожилий необходимо проведение поперечных ультразвуковых срезов, потому что перемещенное сухожилие определяется отдельно от пустого канала. Сухожилия, которые наиболее часто подвергаются вывиху - длинная голова сухожилия бицепса (рис. 14), перонеальные сухожилия и глубокие сгибатели.
Наиболее часто вывихи нервов происходят в кубитальном канале. Вообще это состояние бессимптомное и может проявляться мгновенной токообразной болью и дискомфортом при касании согнутого локтя поверхности стола. Частая и повторная травматизация нерва надмыщелком приводит к хроническому повреждению с нарушением функции.
Стенозирующий тендовагинит характеризуется увеличением сухожилия в объеме и утолщением синовиального влагалища. Простой синовиальный выпот наблюдается в острых случаях. При хроническом течении заболевания синовиальный выпот сочетается с утолщением lig.retinaculum, что является показанием к оперативному вмешательству. Динамическое исследование с пассивными движениями демонстрирует сдавление синовиального влагалища во входе суженного канала.
Невропатии обычно происходят в пределах остеофиброзного канала. Остеофиброзные каналы легкодоступны для УЗИ - карпальный канал для срединного и локтевого нервов, канал Гийона для локтевого нерва в верхней конечности; шейка малоберцовой кости для общего перонеального нерва, предплюсневый канал для большеберцового нерва, и intermetatarsal канал для межпальцевых нервов стопы. Основные ультразвуковые признаки сдавления нерва включают в себя изменения формы и эхоструктуры нерва, интраневральный отек или фиброз, усиленный ультразвуковой сигнал от интра- и периневральных структур при допплеровском картировании, как признак воспалительной гиперемии. Изменение формы нерва выражается в уплощении диаметра нерва на участке компрессии (рис. 15а) или наличием веретенообразного гипоэхогенного образования, увеличивающего в проксимальном направлении (рис. 15в). Эти признаки наиболее четко выявляются при хроническом течении заболевания. Для исключения субъективизма при оценке патологии нервов применялся количественный анализ с вычислением ряда индексов, типа соотношение высоты нерва к его ширине. Хроническое течение болезни может влиять на эти параметры. Сравнение полученных результатов УЗИ срединного нерва в карпальном канале показало почти 100% корреляцию с данными электромиографических исследований и операционными находками [14, 15]. Другие признаки - утолщение lig.retinaculum и уменьшение подвижности нерва в пределах канала достаточно информативны при сонографическом исследовании карпального канала. УЗИ помогает постановке правильного диагноза и может влиять на благоприятный хирургический результат, обеспечивая информацией в случаях со стертыми клиническими признаками заболевания или неоднозначными нарушениями функции. УЗИ высокоэффективно в оценке анатомической непрерывности нерва на большем его протяжении, для исключения его сдавления или повреждения.
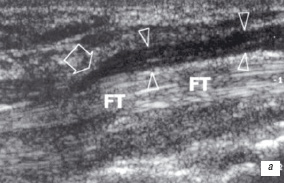 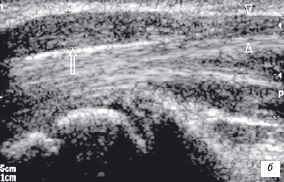 | | Рис. 15. Сонограммы сдавления срединного нерва на уровне карпального канала. а - продольный срез - резкое сдавление (прямая стрелка) нерва в карпальном канале и развитие небольшой невромы в проксимальном направлении (головки стрелок). FT - сухожилия сгибатели кисти. б - веретеннообразное расширение срединного нерва (невринома - стрелка), как следствие травмы. Проксимальная часть нерва (головки стрелок) имеет однородную структуру и равномерный диаметр. | |
В результате постоянной профессиональной микротравматизации происходит утолщение межплюсневой поперечной связки стопы, ее разволокнение и отек. Патологическая межплюсневая связка стопы приводит к сдавлению и ишемии медиального подошвенного нерва, что является патогенезом развития невром Мортона. Эти изменения наиболее часто происходят во втором или третьем межплюсневом промежутке и расположены на уровне или немного проксимальнее головок плюсневых костей. Сонографически они выявляются как веретенообразные или округлые гипоэхогенные образования. Ультрасонографическое исследование имеет чувствительность 95-100 %, специфичность 83 % и точность 95 %.
 2015-07-21
2015-07-21 3292
3292

























