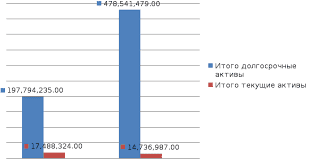
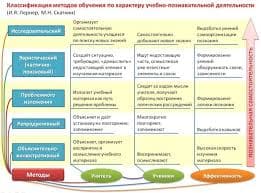
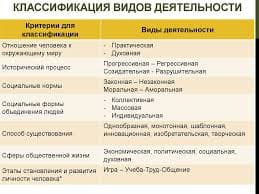
Экзема – полиэтиологическое заболевание. Ведущую роль в патогенезе заболевания играют наследственность, сдвиги в иммунной и нервной системах организма.
В патогенезе экзематозного процесса основное значение уделяют различным иммунным сдвигам. У больных экземой выражена дисгаммаглобулинемия (избыток IgG, IgE и дефицит IgM), уменьшено число функционально активных Т-лимфоцитов, снижено общее число Т-клеток, изменено соотношение хелперных и супрессорных субпопуляций, в связи с чем количество В-лимфоцитов увеличено. Наиболее выраженная иммунопатология была выявлена у больных, носителей изоантигенов A, M, N и резуса D+. Слабость иммунитета при наличии инфекционных антигенных раздражителей проявляется персистенцией микробных и бактериальных антигенов с формированием хронического рецидивирующего воспаления в эпидермисе и дерме. При этом возникают патологические циркулирующие иммунные комплексы, повреждающие собственные микроструктуры с образованием серии аутоантигенов, инициирующих формирование аутоагрессивных антител.
Наиболее убедительным фактором, свидетельствующим о роли нервной системы в патогенезе экземы, является возможность её возникновения вследствие повреждения периферических неровов. Примером является так называемая посттравматическая экзема, возникающая вокруг раневой поверхности. В свете современных предсатвлений о взаимосвязи иммунной системы с функциональным состоянием ЦНС, вегетососудистых процессов следует признать, что патогенетический процесс формирования экземы включает комплекс не конкурирующих, а дополняющх друг друга нейроиммуновегетодистонических, инфекционно-аллергических и метаболических механизмов.
Формирование экземы на основе генетической предрасположенности, зависящей от присутствия в хромосомах гена иммунного ответа, создаёт предпосылки для наследования её в последующих поколениях. При этом имеет место полигенное мультифакториальное наследование с выраженной экспрессивностью и пенетрантностью генов.
Микробная экзема развивается на месте хронических очагов пиодермии: вокруг инфицированных ран, трофических язв, свищей, ссадин, царапин. Возникновению их способствуют механические, химические, биохимические факторы. Первоначально процесс локализуется вокруг раны, но затем возникает на других участках кожи.
XIII. План лечения и его обоснование
Режим: палатный.
Диета №15
Назначения:
1. Седативная терапия.
Rp.: Tab. Sibazoni 0,005
D.t.d. № 20.
S. Принимать внутрь по 1 т. 2 раза в день.
2. Десенсебилизирующая терапия.
Rp.: Sol. Calcii chloridi 10% - 10 ml
D.t.d. № 6 in amp.
S. Вводить внутривенно струйно. Медленно!
3. Антигистаминная терапия.
Rp.: Tab. Diazolini 0,05
D.t.d. № 20
S. Принимать по 1 т. 2 раза в день.
4. Антибиотикотерапия.
Rp.: Sol. Gentamicini 4% - 2 ml
D.t.d. № 10 in amp.
S. Вводить внутримышечно по 2 мл 2 раза в день.
5. Витаминотерапия.
Rp.: Sol. Thiamini bromidi 3% - 1 ml
D.t.d. № 10 in amp.
S. Вводить внутримышечно по 1 мл 1 раз в день
Rp.: Sol.Cyancobalamini 0,01% - 1 ml
D.t.d. № 10 in amp.
S. Вводить по 1 мл внутримышечно 1 раз в два дня.
Rp.: Tab. Pyridoxini 0,005
D.t.d. № 10
S: Принимать внутрь по 1 т. 3 раза в день.
Rp.: Tab. Acidi ascorbinici 0,05
D.t.d. № 50
S. Принимать по 2 т. 3 раза в день.
Rp.: Sol. Retinoli acetatis oleosae 3,44% - 25 ml
D.S. Принимать внутрь по 3 капли 3 раза в день.
Rp.: Tab. Rutini 0,02
D.t.d. № 50
S. Принимать внутрь по 1 т. 3 раза в день.
6. Местно.
Rp.: Sol. Furacilini 0,02% - 100 ml
D.S. Для примочек.
Rp.: Zinci oxydi
Talci aa 30,0
Glycerini 20,0
Aq. destill. 100,0
M.D.S. Наносить на поражённые участки кожи,
перед употреблением взболтать.
 2015-08-21
2015-08-21 390
390