Ревматизм –воспаление соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе.
Развитие ревматизма тесно связано с предшествующей острой или хронической носоглоточной инфекцией, вызванной стрептококком, прямым или опосредованным повреждающим воздействием его компонентов и токсинов на организм с развитием иммунного воспаления.
За избирательное поражение клапанов сердца и миокарда с развитием иммунного асептического воспаления ответственны противострептококковые антитела, перекрестно реагирующие с тканями сердца (молекулярная маскировка).
Немаловажную роль отводят генетическим факторам, что подтверждается более частой заболеваемостью детей из семей, в которых кто-то из родителей страдает ревматизмом.
Ревматическое поражение сердца – это одна из главных причин смерти (в США по этой причине умирают примерно 50 000 человек каждый год). Часто это заболевание начинается именно в холодное время года, в основном в северных широтах. Ревматизм не относится к эпидемическим заболеваниям, хотя предыдущая ему стрептококковая инфекция может принимать характер эпидемии. По этой причине ревматизм может начаться сразу у группы людей – к примеру, в школах, детских домах, больницах, военных лагерях, иногда в семьях бедных, в тесных условиях проживания.
Бактериологические и серологические исследования показали что ревматизм – это особая аллергическая реакция на инфицирование одним из бета-гемолитическихстрептококков группы А. На протяжении месяца 2,5 % перенесших стрептококковую инфекцию начинают болеть острым ревматизмом. Часто такие заболевания как ангина, скарлатина, родильная горячка, острое воспаление среднего уха, рожа предшествуют развитию ревматизма. Организм не вырабатывает иммунитет к инфекции, на повторное инфицирование начинается повторная атака ревматизма.
Причины ревматизма
Причинами развития ревматизма является активация болезнетворных микроорганизмов, в основном бета – гемолитического стрептококка группы А. Именно его считают главным виновником в развитии и патогенезе ревматической болезни. В первую очередь болезнь развивается на фоне стрептококковой инфекции. Далее, исследование крови показывают большое количество антител к микроорганизмам данной группы. Профилактика ревматизма успешно осуществляется антибактериальными препаратами. Так мы и выяснили действительную причину этого коварного заболевания.
Теперь можно рассмотреть, что происходит в организме человека. К примеру, когда человек переболел ангиной, он подвергся стрептококковой инфекции. Обычно у человека вырабатывается устойчивый иммунитет к антигенам этого микроорганизма. Однако если защитные силы организма снижены, то иммунитет не вырабатывается. При вторичном проникновении стрептококков в организм происходит сложный иммунный ответ. В итоге аутоиммунных реакций происходит повреждение своей соединительной ткани.
По прошествии трёх недель после перенесённой стрептококковой инфекции, протекающей иногда достаточно легко, в некоторых случаях даже практически незаметно, начинается острое заболевание. Симптомами острого ревматизма считаются повышение температуры тела иногда до 40 градусов, учащение пульса, озноб, повышенная потливость, упадок сил, опухшие и болезненные суставы. В первую очередь страдают более крупные и активно используемые суставы. Далее воспаление распространяется на остальные суставы, нередко симметрично. Суставы сильно опухают, краснеют, на ощупь горячие, при надавливании и при движении ощущается боль. Обычно воспалительный процесс не приводит к стабильным изменениям в суставах. Пульс частый, аритмичный, отмечается боль в груди, дилатация (расширение) сердца, иногда прослушивается шум трения перикарда – это свидетельствует о поражении сердца.
Ревматизм характеризуется многообразием проявлений и вариабельностью течения. Как правило, он возникает в школьном возрасте, реже у дошкольников и практически не встречается у детей младше 3 лет.
· В типичных случаях первые признаки ревматизма в виде лихорадки, признаков интоксикации (утомляемость, слабость, головная боль), болей в суставах и других проявлений заболевания выявляются через 2–3 недели после ангины или фарингита.
· Одними из наиболее ранних признаков ревматизма являются боли в суставах, выявляемые у 60-100% заболевших (ревматоидный артрит).
· Ревматоидному артриту свойственно острое начало, вовлечение крупных или средних суставов (чаще коленных, голеностопных, локтевых), быстрое обратное развитие процесса.
· Признаки поражения сердца определяются в 70-85% случаев. Жалобы сердечного характера (боли в области сердца, сердцебиение, одышка) отмечаются при выраженных сердечных нарушениях.
· Чаще, особенно в начале заболевания, наблюдаются разнообразные астенические проявления (вялость, недомогание, повышенная утомляемость).
К более редким симптомам ревматизма относится аннулярная сыпь и ревматические узелки.
Аннулярная сыпь (кольцевидная эритема) – бледно-розовые неяркие высыпания в виде тонкого кольцевидного ободка, не возвышающиеся над поверхностью кожи и исчезающие при надавливании. Сыпь обнаруживается у 7-10% больных ревматизмом преимущественно на пике заболевания и обычно носит нестойкий характер.
Подкожные ревматоидные узелки – округлые, плотные, малоподвижные, безболезненные, единичные или множественные образования с локализацией в области крупных и средних суставов, остистых отростков позвонков, в сухожилиях. В настоящее время встречаются редко, преимущественно при тяжелой форме ревматизма, сохраняясь от нескольких дней до 1–2 месяцев.
Боли в животе, поражение легких, почек, печени и других органов при ревматизме в настоящее время встречается крайне редко, в основном при тяжелом его течении.
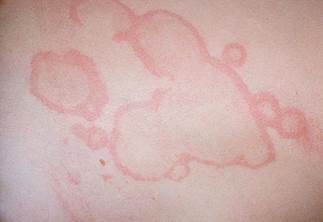
Фото: кольцевидная экзема как признак ревматизма
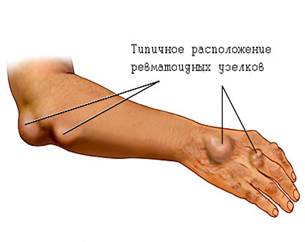 Ревматизм у детей протекает в более мягкой форме или хронической, без особых симптомов. Отмечаются общее недомогание, учащённый пульс и боли в суставах, при движении болезненность не ощущается (т. н. «боли роста»). Если нет признаков поражения сердца, то болезнь редко заканчивается смертью, хотя при развитии кардита средняя продолжительность жизни заболевших в дальнейшем оказывается значительно сниженной.
Ревматизм у детей протекает в более мягкой форме или хронической, без особых симптомов. Отмечаются общее недомогание, учащённый пульс и боли в суставах, при движении болезненность не ощущается (т. н. «боли роста»). Если нет признаков поражения сердца, то болезнь редко заканчивается смертью, хотя при развитии кардита средняя продолжительность жизни заболевших в дальнейшем оказывается значительно сниженной.
Диагностика
На ЭКГ нередко выявляются нарушения ритма.
Рентгенологически (помимо не всегда выраженного увеличения сердца) определяются признаки снижения сократительной функции миокарда, изменение конфигурации сердца.
УЗИ сердца.
Лабораторные показатели у больных ревматизмом отражают признаки стрептококковой инфекции, наличие воспалительных реакций и иммунопатологического процесса.
В активную фазу определяются: лейкоцитоз со сдвигом влево, увеличение СОЭ, нередко – анемия; повышение показателей серомукоида, дифениламиновой реакции; диспротеинемия с гипергаммаглобулинемией; повышение титров АСГ, АСЛО, увеличение иммуноглобулинов (Ig) класса A, M и G; С-реактивный белок (СРБ), циркулирующие иммунные комплексы, антикардиальные антитела.
Лечение ревматизма
Лечение ревматизма основывается на раннем назначении комплексной терапии, направленной на подавление стрептококковой инфекции и активности воспалительного процесса, а также на предупреждении развития или прогрессирования порока сердца.
Реализацию этих программ осуществляют по принципу этапности:
· I этап – стационарное лечение,
· II этап – долечивание в местном кардио-ревматологическом санатории,
· III этап – диспансерное наблюдение в поликлинике.
1. На I этапе в стационаре больному назначают лекарственное лечение, коррекцию питания и лечебную физкультуру, которые определяются индивидуально с учетом особенностей заболевания и прежде всего тяжести поражения сердца.
В связи со стрептококковой природой ревматизма лечение проводят пенициллином.
· Антиревматическая терапия предусматривает один из нестероидных противовоспалительных препаратов (НПВП), который назначают изолированно или в комплексе с гормонами в зависимости от показаний.
· Противомикробную терапию пенициллином проводят в течение 10–14 дней.
· При наличии хронического тонзиллита, при частых обострениях очаговой инфекции продолжительность лечения пенициллином увеличивают или дополнительно используют другой антибиотик – амоксициллин, макролиды (азитромицин, рокситромицин, кларитромицин), цефуроксимаксетил, другие цефалоспорины в возрастной дозировке.
· НПВП применяют не менее 1–1,5 месяцев до устранения признаков активности процесса.
· Преднизолон в начальной дозе назначают в течение 10–14 дней до получения эффекта, затем суточную дозу снижают по 2,5 мг каждые 5–7 дней под контролем клинико-лабораторных показателей, в последующем препарат отменяют.
· Длительность лечения хинолиновыми препаратами при ревматизме составляет от нескольких месяцев до 1–2 лет и более в зависимости от течения заболевания.
В условиях стационара проводят также устранение хронических очагов инфекции, в частности, операцию по удалению миндалин, осуществляемую через 2–2,5 месяца от начала заболевания при отсутствии признаков активности процесса.
2. Основной задачей на II этапе является достижение полной ремиссии и восстановление функциональной способности сердечно-сосудистой системы.
В санатории продолжают начатую в стационаре терапию, лечат очаги хронической инфекции, осуществляют соответствующий лечебно-оздоровительный режим с дифференцированной двигательной активностью, лечебной физкультурой, закаливающими процедурами.
3. III этап комплексной терапии ревматизма предусматривает профилактику рецидивов и прогрессирования заболевания.
С этой целью используют препараты пенициллина продленного действия, преимущественно бициллин-5, первое введение которого осуществляют еще в период стационарного лечения, а в последующем – 1 раз в 2–4 недели круглогодично.
Регулярно, 2 раза в год, проводят амбулаторное обследование, включающее лабораторные и инструментальные методы; назначают необходимые оздоровительные мероприятия, лечебную физкультуру.
При ревматизме без вовлечения сердца бициллинопрофилактику проводят в течение 5 лет после последней атаки.
В весенне-осенний период наряду с введением бициллина показан месячный курс НПВП.
Профилактика
Если своевременно начать лечение пенициллином, то вероятность развития заболевания сводится к минимуму. Во избежании повторных атак стрептококковой инфекции (в случае посещения школ или зимой) людям с высокой восприимчивостью к этой инфекции рекомендуют 1–2 грамма сульфазина каждый день на протяжении месяца или одну инъекцию бициллина (пенициллина долгого действия) в месяц.
Профилактика ревматизма подразделяется на первичную и вторичную.
Первичная профилактика направлена на предупреждение ревматизма и включает:
1. Повышение иммунитета (закаливание, чередование нагрузки и отдыха, полноценное питание, др.)
2. Выявление и лечение острой и хронической стрептококковой инфекции.
3. Профилактические мероприятия у предрасположенных к развитию ревматизма детей: из семей, в которых имеются случаи ревматизма или других ревматических заболеваний; часто болеющих носоглоточной инфекцией; имеющих хронический тонзиллит или перенесших острую стрептококковую инфекцию.
Вторичная профилактика направлена на предупреждение рецидивов и прогрессирования заболевания у больных с ревматизмом в условиях диспансерного наблюдения.
 2015-10-22
2015-10-22 11298
11298
