По происхождению и структуре различают истинные и ложные аневризмы.
• Истинные аневризмы содержат все обычные слои сосудистой стенки (правда, в значительной мере изменённые) и имеют вид веретенообразных либо мешотчатых образований.
• Ложные аневризмы возникают после травмы либо сосудистых реконструктивных операций и формируются из пульсирующих гема-
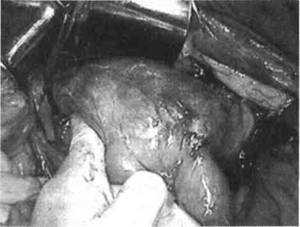
Рис. 36-1. Аневризма брюшной аорты (фото момента операции). Аорта пережата зажимом, указательный палец хирурга находится у шейки аневризмы.
том, полость которых непосредственно сообщается с просветом артериального сосуда. Они имеют фиброзную капсулу, образующуюся вследствие организации гематомы. Истинные аневризмы чаще всего развиваются в дистальной части абдоминальной аорты, подвздошных, общих бедренных и подколенных артериях. Локализация ложных аневризм может быть любой, она зависит от расположения повреждённых артериальных сосудов.
Общая черта всех аневризм — неуклонное их прогрессирование с исходом в разрыв. Сочетание повышенной нагрузки на стенку артерии (артериальная гипертензия, изменение конфигурации сосуда, возникновение «реактивной» струи крови дистальнее стенозирован-ного участка сосуда) и факторов, способствующих ослаблению среднего её слоя (воспаление, инфекция, атеросклеротическая деградация либо наследственный дефект структурных белков), приводит к постепенному увеличению размеров аневризмы. Наибольшей способностью к «росту» имеют так называемые «микотические» аневризмы, возникновение которых связывают с хроническим инфекционным процессом в стенке артерии.
В большинстве случаев в просвете длительно существующего анев-ризматического мешка формируется плотный пристеночный тромб, как бы выстилающий стенки аневризмы и сохраняющий обычный просвет сосуда. Он возникает из-за резкого замедления кровотока при увеличении диаметра аневризмы. Раньше полагали, что тромб уменьшает нагрузку на стенку сосуда, играя своего рода защитную роль. В настоящее время установлено, что он не предохраняет аневризму от разрыва, более того, в этой зоне активно протекает протеолиз стенки артерии из-за депонирования в тромбе активных лейкоцитов.
Разрыв аневризмы приводит к массивной кровопотере, что иногда в течение нескольких минут заканчивается необратимым геморрагическим шоком и гибелью больного. При разрыве аневризмы аорты в забрюшинное пространство образуется гематома. В условиях падения АД гематома может тампонировать область разрыва, в результате чего состояние пациента стабилизируется, давление постепенно начинает повышаться, и кровотечение возобновляется вновь. В клинической практике такое развитие этого осложнения определяют как двух- или трехэтапный разрыв аорты. Подобная ситуация предоставляет хирургам возможность успешного оперативного вмешательства. Разрыву аневризмы часто предшествует более или менее продолжительный период усугубления симптоматики в виде болей в проекции аневризмы, а также её быстрого увеличения. Это обусловлено расслоением кровью волокон среднего слоя сосудистой стенки, несущего основную нагрузку в противодействии давлению.
Разрыв аневризмы не следует путать с её расслоением. При расслаивающих аневризмах внутри стенки аорты в результате надрыва внутреннего слоя образуется второй просвет, который заканчивается слепо либо вновь сообщается с истинным просветом аорты.
При сочетании аневризмы с атеросклеротическим сужением дис-тального артериального русла тромбоз аневризматического мешка нередко вызывает симптомы ишемии конечностей. Фрагментация пристеночного тромба проявляется признаками дистальной эмболизации артериального русла. Аневризма может прорываться в соседние полые органы, тогда образуются внутренние свищи (аортокавальный, аортодуоденальный и др.).
Важнейшее клиническое значение имеют аневризмы абдоминальной аорты. Это связано с их распространённостью и склонностью к разрыву, сопровождающемуся высокой летальностью (до 95%). За последние 30 лет частота этого заболевания неуклонно прогрессирует и в настоящее время достигает 25—40 случаев на 100 000 населения в год. Мужчины более подвержены развитию аневризм, чем женщины. Соотношение полов в возрасте 60—65 лет составляет 13:1, в возрасте старше 80 лет оно снижается до 4:1. Наибольший риск возникновения аневризм брюшной аорты присущ курящим мужчинам старше 65 лет, страдающим артериальной гипертензией: частота аневризм среди них составляет 12%. Около 10% аневризм абдоминального отдела аорты — так называемые «воспалительные». Они сопровождаются выраженной периаортальной воспалительной реакцией, часто ретроперитонеальным фиброзом с вовлечением в процесс окружающих структур — двенадцатиперстной кишки и мочеточников.
Классификация
Структура аневризм (происхождение):
• истинные (врождённые, дегенеративные, инфекционные);
• ложные (травматические, послеоперационные).
Локализация:
• аортальные;
• артериальные: периферические (артерии конечностей), висцеральные, церебральные.
Форма:
• мешковидная;
• веретенообразная. Клиническое течение:
• неосложнённое;
• осложнённое разрывом, расслоением, тромбозом, образованием внутренних свищей (артериовенозных, артериоинтестинальных).
:: Этиология и патогенез
Для истинных аневризм характерно частое сочетание дегенеративных изменений сосудистой стенки в зоне поражения с атеросклерозом аорты и артерий нижних конечностей. Это обусловило возникновение бытовавшей до недавнего времени «атеросклеротической» теории их образования. Теперь можно считать доказанным, что связь этих двух заболеваний не является патогенетической. Аневризмы относят к полиэтиологичным заболеваниям, генез большинства из них связан с взаимодействием двух факторов — усилением нагрузки на стенку артерии и уменьшением её способности противостоять действию этого патогенетического фактора. Вместе с тем, при травматических и послеоперационных (в зоне сосудистых анастомозов) аневризмах ведущим этиологическим моментом становится дефект артериальной стенки, возникающий без какой-либо необычной гемо-динамической перегрузки. Напротив, в случаях постстенотических аневризм наибольшее значение имеет возникающий при стенозах эффект «реактивной струи» крови, воздействующей на стенку сосуда.
В дегенеративных аневризмах расширение сосуда возникает на фоне ослабления стенки вследствие разрушения и ремоделирования двух основных протеинов — коллагена и эластина. Ключевой момент в развитии таких аневризм — инфильтрация сосудистой стенки клетками воспаления, неконтролируемое образование ими цинк-зависимых ферментов (металлопротеаз). Они разрушают эластин и коллаген, что вызывает развитие и прогрессирование аневризмы. Содержание эластина при аневризмах неуклонно уменьшается: так, в норме в аорте его доля составляет 35% сухого веса, а при аневризме снижается до 8% (в нормальных условиях эластин имеет период полураспада, равный примерно 70 годам, и он не может восстанавливаться у взрослого человека). Артериальная гипертензия — второй важный фактор появления и быстрого роста дегенеративных аневризм.
Генетическая предрасположенность играет важную роль в развитии заболевания. У родственников больных с аневризмами абдоминальной аорты риск развития этой патологии в 3-5 раз превышает среднестатистические значения. Связь наследственного дефекта в структуре протеина аортальной стенки (фибриллина) и возникновения аневризм аорты при синдроме Марфана очевидна. При синдроме Элерса— Данло выявляют структурную неполноценность коллагена 3-го типа.
Микотические (инфекционные) аневризмы развиваются как следствие бактериемии и проникновения микроорганизмов в артериальную стенку с развитием выраженного воспаления, что сопровождается массивным образованием ферментов, вызывающих деградацию эластина и коллагена. Чаще всего причиной развития инфекционных аневризм становятся штаммы Salmonella, Streptococcus и Klebsiella. Для аневризм такой природы характерны мешковидная форма, быстрое увеличение и склонность к формированию внутренних свищей.
Клиническая картина
Классическими признаками любой аневризмы считают наличие пульсирующего образования в проекции крупного артериального ствола с выслушиваемым над ним систолическим шумом (рис. 36-2). Вместе с тем сосудистый шум может не выслушиваться и пульсация аневризмы быть не столь очевидной при тромбозе аневризматичес-кой чаши. Симптомы заболевания во многом зависят от локализации аневризмы.

Рис. 36-2. Клиническое распознавание аневризмы брюшной аорты. В брюшной полости пальпируется пульсирующее образование, над которым выслушивается систолический шум.
При аневризмах грудного отдела аорты и торакоабдоминальных аневризмах основными симптомами могут быть следующие проявления.
• Боль в грудной клетке с иррадиацией в спину и лопатки.
• Охриплость голоса и кашель.
• Дисфагия из-за сдавления пищевода.
• Аортальная регургитация, связанная с расширением клапанного кольца.
• Синдром верхней полой вены (одутловатость лица, отёк верхней половины туловища) при сдавлении её аневризмой.
У части больных клинические симптомы вообще отсутствуют, и тогда аневризма бывает случайной находкой во время рентгенологического исследования или УЗИ. Для травматических аневризм грудной аорты (часто возникают при ударе водителя о руль при автотравмах) характерна локализация поражения — чуть дистальнее от-хождения ле-вой подключичной артерии. При разрыве аневризмы грудного отдела быстро возникает коллапс с признаками тампонады сердца и гемоторакса.
У больных с аневризмами абдоминальной аорты заболевание проявляется следующими симптомами.
• Боль в животе с возможной иррадиацией в позвоночник.
• Дизурия при сдавлении мочеточника.
• Болезненная пульсация в животе.
• Отёк нижних конечностей при сдавлении нижней полой или подвздошных вен.
Тромбоз аневризматического мешка может быть причиной тромбоэмболии дистального сосудистого русла, что проявляется симптомами острой непроходимости артерий нижних конечностей, при эмболии мелкими фрагментами тромботических масс возникает синдром «синего пальца» — цианоз, некрозы дистальных фаланг пальцев стоп при сохранённой пульсации на уровне лодыжки. Разрыв аневризмы наряду с усилением болей в животе проявляется быстрым развитием коллапса. Возможно возникновение внутрикожных гематом в поясничной и паховой областях, а из-за сдавления гематомой мочеточника и низкого АД — анурия.
Образование свищей с окружающими органами встречают в 3—7% всех осложнений. Оно характеризуется клинической картиной массивных рецидивирующих желудочно-кишечных кровотечений (при образовании аортодуоденального свища). Прорыв аневризмы в нижнюю полую вену приводит к внезапному возникновению острой пра-вожелудочковой недостаточности, увеличению печени, отёкам нижних конечностей.
Приблизительно в 50% случаев аневризмы абдоминальной аорты бессимптомны, обычно их случайно обнаруживают при УЗИ органов брюшной полости.
Аневризмы периферических артерий клинически проявляются, как правило, при достижении ими значительных размеров либо при развитии осложнений. Основным симптомом служит наличие видимого или пальпируемого округлого пульсирующего образования в проекции магистральной артерии. Боль возникает за счёт компрессии окружающих тканей и проходящих рядом нервных стволов.
Из осложнений наиболее часто встречают тромбоз аневризмы, что проявляется симптомами острой артериальной недостаточности сосудистого бассейна, снабжаемого поражённой артерией. Дисталь-ная эмболизация вызывает развитие синдрома «синего пальца», а тромбоэмболия в бассейне сонных артерий — клиническую картину ишемического инсульта. При разрыве аневризмы магистральной артерии быстро возникает массивная гематома мягких тканей области аневризмы.
Аневризмы висцеральных ветвей чаще всего бессимптомны, лишь изредка они проявляются болями в животе. Разрыв, сопровождающийся коллапсом, острыми болями в животе и признаками внутри-брюшного кровотечения, часто бывает первым их проявлением. Прорыв аневризмы селезёночной артерии в желудок вызывает симптомы массивного желудочно-кишечного кровотечения.
Лабораторная и инструментальная диагностика
Лабораторные методы имеют значение в диагностике врождённых Дефектов соединительной ткани и в случаях аневризм, возникающих при некоторых коллагенозах (системной красной волчанке, гиган-токлеточном артериите, узелковом периартрите). Как правило, у таких больных определяют наличие С-реактивного белка, повышение СОЭ, лейкоцитоз. Иммунологические тесты выявляют дефекты клеточного и гуморального звеньев иммунитета. При инфекционных аневризмах посев крови нередко подтверждает септицемию.
Обычная рентгенография органов грудной клетки в передне-задней проекции часто позволяет заподозрить диагноз аневризмы грудного отдела аорты в связи со значительным расширением тени средостения. Наибольшее значение в диагностике торакальных и торакоаб-доминальных аневризм имеют КТ (желательно с контрастированием), рентгеноконтрастная и магнитно-резонансная ангиография. Эхокардиография даёт важную информацию о состоянии начального отдела аорты, а исследование транспищеводным датчиком визуализирует нисходящую часть грудной аорты.
Современная компьютерная обработка данных, полученных с помощью спиральной КТ, даёт возможность трёхмерной обработки срезов (ЗО-реконструкция), что позволяет выстраивать пространственный объёмный макет аневризмы.
Наибольшее значение для скрининга аневризм абдоминальной аорты, её висцеральных ветвей и периферических артерий имеет УЗ И, позволяющее за считанные минуты установить факт наличия аневризмы и определить её размеры (рис. 36-3). Диагностическая точность УЗИ в определении истинных размеров аневризмы находится в пределах 3 мм. Другими методами диагностики аневризм абдоминальной аорты служат КТ с контрастным усилением, рентгеноконтрастная ангиография и МРТ.

|
| Рис. 36-3. Ультразвуковая сканограмма больного с аневризмой аорты. |
Решающее значение в диагностике разрыва аневризм абдоминальной аорты имеет классическая триада симптомов — боль в животе, коллапс и наличие пульсирующего образования в животе. Для подтверждения диагноза необходимо когда системная гипотензия и гиперстеническое телосложение больного делают результаты пальпации сомнительными.
Наличие забрюшинной гематомы, характерной для разрыва аневризмы абдоминальной аорты и
УЗИ, особенно в тех ситуациях
,
подвздошных артерий, наилучшим образом выявляет КТ (рис. 36-4). В этом отношении УЗИ обладает

Рис. 36-4. Компьютерная томограмма при забрюшинном разрыве аневризмы аорты.
меньшей чувствительностью и специфичностью. В экстренной хирургии при неясной причине острого живота диагностическое значение может иметь лапароскопия, выявляющая у таких больных забрюшинную гематому.
Дифференциальная диагностика
Аневризмы грудного отдела аорты и торакоабдоминальные аневризмы следует дифференцировать с опухолями средостения, также способными проявляться симптомами сдавления пищевода и окружающих структур. Аневризмы абдоминальной аорты следует дифференцировать с опухолями забрюшинного пространства и почек, при которых может определяться передаточная пульсации образования °т подлежащей неизменённой аорты. Часто девиацию (извитость) брюшной аорты вследствие атеросклероза принимают за аневризму.
Подковообразная почка, лежащая на аорте, нередко приводит к постановке неверного диагноза «аневризмы абдоминальной аорты». УЗИ позволяет уточнить характер образования, измерить внутренний просвет аорты и верифицировать диагноз.
Иногда серьёзные диагностические сложности возникают при разрывах аневризмы абдоминальной аорты, когда ситуация требует безотлагательных тактических решений, а тяжёлое состояние больного препятствует проведению дополнительного инструментального обследования. Перитонит различной этиологии может симулировать клинику разрыва аневризмы абдоминальной аорты, если диагноз аневризмы был ранее поставлен больному. В ряду заболеваний, с которыми приходится дифференцировать разрыв аневризмы, стоят также почечная колика, панкреонекроз, инфаркт миокарда (абдоминальная форма), кишечная непроходимость.
Аневризмы бедренной артерии следует дифференцировать с паховым лимфаденитом и бедренной грыжей. Аневризмы анастомозов могут протекать под маской послеоперационной серомы или лимфаденита.
Киста заднего заворота суставной сумки коленного сустава (киста Беккера) — основная патология, часто принимаемая за аневризму подколенной артерии. Для дифференциальной диагностики в этом случае наибольшее значение имеет ультразвуковое дуплексное сканирование подколенной артерии.
Аневризмы висцеральных артерий необходимо дифференцировать с опухолями брюшной полости и кистами поджелудочной железы. Наличие кровотока в образовании по данным ультразвукового дуплексного сканирования и ангиографии подтверждает диагноз аневризмы.
Лечение
В выборе тактики лечения принципиальное значение имеют такие характеристики аневризмы, как её диаметр, наличие симптомов, скорость увеличения размеров и возникновение осложнений. При бессимптомных аневризмах небольшого размера рекомендуют наблюдение за больным, контроль факторов риска прогрес-сирования аневризмы (артериальная гипертензия, курение), при разрывах аневризмы показана экстренная операция. В остальных случаях предпринимают плановое оперативное лечение с учётом всех факторов риска дальнейшего роста и разрыва аневризмы, с одной стороны, и переносимости операции для конкретного больного—с другой.
Хирургическое лечение заключается в резекции аневризмы и замещении поражённого участка сосуда синтетическим протезом. В последние годы активно разрабатывают методы эндоваскулярного лечения заболевания с помощью специальных эндопротезов, вводимых в просвет аневризмы через периферические артерии. Эта процедура существенно снижает риск оперативного вмешательства, но возможна далеко не во всех случаях.
Аневризмы грудной аорты, торакоабдоминальные аневризмы
При бессимптомных аневризмах диаметром менее 6 см показаны лечение артериальной гипертонии и наблюдение с помощью КТ и эхокардиографии, возможно также периодическое выполнение транспищеводного УЗИ.
Показания к оперативному лечению:
• диаметр аневризмы более 6 см при наличии жалоб либо увеличение аневризмы за время наблюдения (особенно при сопутствующей артериальной гипертензии);
• посттравматический характер аневризмы;
• синдром Марфана при диаметре аневризмы более 6 см, даже при бессимптомном течении;
• разрыв аневризмы (показание к экстренному хирургическому вмешательству).
Хирургическое вмешательство при аневризме грудной аорты (резекция аневризмы и протезирование аорты), как правило, сочетают с одновременной заменой аортального клапана и восстановлением кровотока по коронарным артериям. Выполняют в условиях искусственного кровообращения. Подобная операция чрезвычайно травматична и сопровождается довольно высокой летальностью. Основные осложнения — инфаркт миокарда, медиастинит, кровотечение. При мешковидных аневризмах иногда возможна частичная резекция аорты с её пластикой.
Торакоабдоминальные аневризмы при вовлечении дуги аорты про-ксимальнее устья левой подключичной артерии обычно приводят к необходимости проведения операции в условиях искусственного кровообращения, дистальнее — в условиях гипотермии или вспомога-
тельного кровообращения. Изменённую аорту протезируют искусственным протезом (дакрон, велюр) с реплантацией всех висцеральных ветвей — чревного ствола, верхней брыжеечной и почечных артерий, а также ветвей, снабжающих спинной мозг (артерия Адамкевича). Иногда необходимо дополнительное протезирование ветвей дуги аорты. Оперативный доступ — торакофренолапаротомия или торако-френолюмботомия. Основные послеоперационные осложнения — инфаркт миокарда, острая почечная недостаточность, нижняя па-раплегия. Послеоперационная летальность при плановых операциях постепенно снижается, в крупных сердечно-сосудистых центрах при аневризмах восходящей аорты она составляет 5-10%, при аневризмах нисходящей аорты — менее 5%.
Несмотря на очевидный прогресс медицинских технологий, летальность при экстренных операциях по поводу разрыва аневризмы превышает 50%. Таким образом, эффективность планового лечения этой патологии на порядок выше результатов оперативных вмешательств, проводимых при развитии осложнений, что служит лучшим обоснованием активной хирургической тактики.
 2018-01-08
2018-01-08 1089
1089








