Этиология: Бронхоспазм, бронхит, наличие в воздухоносных путях опухоли или паразитов (стронгилоидозы).
Патогенез: так как имеется препятствие на пути прохождения воздуха по воздухоносным путям, акт вдоха задерживается по времени (удлиняется), но осуществляется до конца (дыхание глубокое). Так как по времени удлиняется акт вдоха – удлиняется и акт выдоха, т.е. количество дыхательных движений за минуту уменьшается, поэтому дыхание редкое.
Периодические типы дыхания являются наиболее тяжелым проявлением патологии дыхания, которая может быстро закончиться гибелью организма. Они обусловлены поражением дыхательного центра, нарушением состояния основных его функциональных свойств: возбудимости и лабильности. Глубокое снижение возбудимости и лабильности дыхательного центра может привести к появлению так называемых периодических или патологических типов дыхания. Это очень тяжелое, угрожающее состояние.
Патологические типы дыхания:
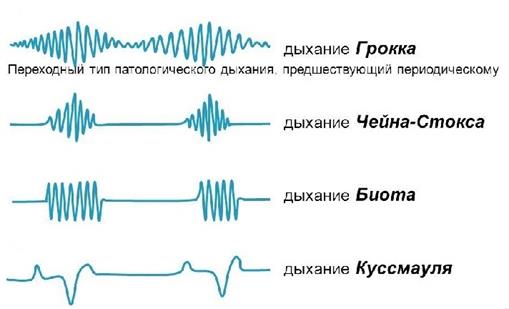
1. Чейн-Стокса характеризуется постепенным нарастанием частоты и глубины дыхания, которое, достигая максимума, постепенно уменьшается и полностью исчезает. Наступает полная, иногда длительная до (0,5 мин) пауза – апноэ, и затем новая волна дыхательных движений. Дыхание Чейн-Стокса может возникнуть во время глубокого сна, когда затормаживается не только КГМ и близлежащая подкорка, но и снижается возбудимость ДЦ. Это может быть при опьянении, у стариков, у альпинистов на большой высоте. Кора головного мозга (КГМ) при пробуждении растормаживается, возбудимость дыхательного центра повышается и дыхание восстанавливается.
Может быть при: хроническом нефрите, нефросклерозе, уремии, декомпенсации сердца, тяжелой легочной недостаточности, поражениях головного мозга – опухолях, кровоизлияниях, травме, отеке мозга, печеночной недостаточности, диабетической коме.
Патогенез: в результате снижения возбудимости и лабильности дыхательного центра для возбуждения его обычной концентрации СО2 в крови становится недостаточно. Дыхательный центр не возбуждается, дыхание прекращается и накапливается СО2. Его концентрация достигает столь значительного уровня, что начинает действовать на дыхательный центр, несмотря на снижение его возбудимости и ведет к появлению дыхания. Но поскольку лабильность снижена – дыхание нарастает медленно. По мере нарастания дыхания СО2 из крови выводится и его влияние на дыхательный центр ослабевает. Дыхание становится все меньше и меньше и наконец полностью прекращается – вновь пауза.
2. Дыхание Биота – возникает при более глубоком поражении дыхательного центра поражениях морфологических, особенно воспалительных и дегенеративных в нервных клетках. Характеризуется тем, что пауза возникает после 2-5 дыхательных движений. Пауза длительная, т.е. малейшее уменьшение СО2 ведет к паузе.
Такое дыхание наблюдается при: менингитах, энцефалитах, тяжелых отравлениях, тепловом ударе и др. Это результат потери связи дыхательного центра с другими отделами центральной нервной системы и нарушение его регуляции вышележащими отделами.
3. Дыхание Куссмауля – предсмертное, предагональное или спинномозговое, свидетельствует об очень глубоком угнетении дыхательного центра, когда вышележащие отделы его полностью заторможены и дыхание осуществляется главным образом за счет еще сохранившейся активности спинномозговых отделов. Оно развивается перед полной остановкой дыхания и характеризуется редкими дыхательными движениями с длинными паузами до нескольких минут, затяжной фазой вдоха и выдоха, с вовлечением в дыхание вспомогательных мышц (musculi stemocleidomastoidei). Вдох сопровождается открыванием рта, и больной как бы захватывает воздух. В первую очередь отказывает:
а) диафрагма, б) затем дыхательные мышцы груди, в) шеи, г) запрокидывается голова, наступает последний судорожный вдох и дыхание прекращается. Развивается паралич дыхательного центра и смерть. Дыханием Куссмауля заканчиваются такие тяжелые состояния, ведущие к гибели организм, как комы: уремическая, диабетическая, эклампсическая, тяжелые явления гипоксемии.
4. Дыхание Грокка («Волнообразное дыхание») – несколько напоминает дыхание Чейн-Стокса с той лишь разницей, что вместо дыхательной паузы отмечается слабое поверхностное дыхание с последующим нарастанием глубины дыхательных движений, а затем ее уменьшением.
Такой вид аритмичной одышки, по-видимому, можно рассматривать, как стадии тех же патологических процессов, которые вызывают дыхание Чейн-Стокса. Дыхание Чейн-Стокса и «волнообразное дыхание» взаимосвязаны и могут переходить друг в друга; переходная форма называется «неполный ритм Чейн-Стокса».
Спирограмма:
Также к терминальным типам относятся ГАСПИНГ и АПНЕЙСТИЧЕСКОЕ дыхание. Характерной особенностью этих типов дыхания является изменение структуры отдельной дыхательной волны.
Гаспинг-дыхание (от англ. gasp – ловить воздух, задыхаться) это единичные, редкие, убывающие по силе «вздохи», которые наблюдаются при агонии, например, в заключительной стадии асфиксии. Такое дыхание называется также терминальным или агональным. Обычно «вздохи» возникают после временной остановки дыхания (претерминальной паузы). Появление их, возможно, связано с возбуждением клеток, находящихся в каудальной части продолговатого мозга после выключения функции вышерасположенных отделов мозга.
Апнейстическое дыхание характеризуется медленным расширение грудной клетки, которая длительное время пребывала в состоянии вдоха. При этом наблюдается непрекращающееся инспираторное усилие, и дыхание останавливается на высоте вдоха. Развивается при поражении пневмотаксического комплекса.
Пневмоторакс – попадание воздуха в плевральную полость. Виды пневмоторакса:
1) Естественный при попадании воздуха в плевральную полость при разрушении бронхов и бронхиол, например при туберкулезе, абсцессах, гангрене, раке, актиномикозе и особенно при гнойном воспалении с образованием свища.
2) Искусственный:
- при ранениях и повреждении грудной клетки;
- лечебный – при инфильтративном или кавернозном туберкулезе с целью создания покоя и мобилизации РЭС.
Пневмоторакс может быть односторонним и двусторонним.
По степени заполнения плевральной полости и сдавления (точнее спадения легкого) различают: частичный (часть легкого спадается) и полный (полное спадание легкого). Полный двусторонний пневмоторакс не совместим с жизнью.
По характеру сообщения с окружающей средой различают:
a) Закрытый пневмоторакс – когда после попадания воздуха в плевральную полость отверстие сразу же закрывается и сообщение с атмосферным воздухом прекращается. Такой пневмоторакс переносится сравнительно легко, т.к. воздух всасывается, спадание легкого уменьшается и оно вновь участвует в дыхании.
b) Открытый пневмоторакс – когда воздух свободно входит и выходит при каждом вдохе и выдохе. При этом давление в плевральной полости равно атмосферному, легкое поджимается к корню и выключается из дыхания. А т.к. с каждым вдохом входит новая порция воздуха, легкие не расправляются до тех пор, пока открытый пневмоторакс не будет переведен в закрытый и не наступит рассасывание воздуха. Поэтому при оказании помощи при ранении грудной клетки необходимо любым путем срочно перевести открытый пневмоторакс в закрытый.
c) Клапанный (напряженный) пневмоторакс возникает, когда на месте отверстия из тканей мышц или плевры образуется обрывок ткани, двигающийся подобно клапану. И во время вдоха воздух присасывается в плевральную полость, а во время выдоха отверстие закрывается клапаном и воздух обратно не выходит. Клапанный пневмоторакс протекает наиболее тяжело и даже односторонний пневмоторакс может привести к гибели не только из-за полного спадания легкого, но и возникающего смещения средостения – сдавление сердца, сосудов и другого легкого.
Удушение (асфиксия) – угрожающее жизни патологическое состояние, вызванное остро или подостро возникающей недостаточностью кислорода в крови и накоплением углекислоты в организме. Асфиксия развивается вследствие: механического затруднения прохождения воздуха по крупным дыхательным путям (гортань, трахея), резкого снижения содержания кислорода во вдыхаемом воздухе (горная болезнь), поражения нервной системы и паралича дыхательной мускулатуры.
Механическое затруднение прохождения воздуха по крупным дыхательным путям возникает при отеке гортани, спазме голосовой щели, при утоплении, при преждевременном появлении дыхательных движений у плода и поступлении околоплодной жидкости в дыхательные пути. Различают четыре фазы механической асфиксии:
Ø 1 фаза характеризуется активированием деятельности дыхательного центра. Усиливается и удлиняется вдох (фаза инспираторной одышки), развивается возбуждение, повышается симпатический тонус (расширяются зрачки, возникает тахикардия, повышается артериальное давление), появляются судороги. Усиление дыхательных движений вызывается рефлекторно. При напряжении дыхательных мышц возбуждаются расположенные в них проприорецепторы. Импульсы от рецепторов поступают в дыхательный центр и активируют его. Понижение парциального давления кислорода и повышение парциального давления углекислого газа при асфиксии дополнительно раздражают как инспираторный, так и экспираторный дыхательные центры усиление дыхательных движений вызывает гипервентиляцию, что приводит к развитию гиперкапнии. К повышению парциального давления углекислого газа приводят также и судороги.
Ø 2 фаза характеризуется урежением дыхания и усиленными движениями на выдохе (фаза экспираторной одышки), начинает преобладать парасимпатический тонус (суживаются зрачки, снижается артериальное давление, возникает брадикардия). При большем изменении газового состава артериальной крови наступает торможение дыхательного центра и центра регуляции кровообращения. Торможение экспираторного центра происходит позднее, так как при гипоксемии и гиперкапнии его возбуждение длится дольше.
Ø 3 фаза (предтерминальная) характеризуется прекращением дыхательных движений, потерей сознания, падением артериального давления. Остановка дыхательных движений объясняется торможением дыхательного центра.
Ø 4 фаза (терминальная) характеризуется глубокими вздохами типа гаспинг-дыхания. Смерть наступает от паралича бульбарного дыхательного центра. Сердце продолжает сокращаться после остановки дыхания 5-15 мин, в это время еще возможна реанимация животного, альвеолах между легкими и внешней средой;
Кашель относят к нарушениям дыхания, хотя это справедливо лишь отчасти, когда соответствующие изменения дыхательных движений носят не защитный, а патологический характер. Пример: сердечный кашель при патологии легких сердечного происхождения, застойных явлениях в легких.
Чихание – рефлекторный акт, аналогичный кашлю. Оно вызывается раздражением нервных окончаний тройничного нерва, расположенных в слизистой оболочке носа. Форсированный поток воздуха при чихании направлен через носовые ходы,
И кашель, и чихание являются физиологическими защитными механизмами, очищение в первом случае бронхов, а во втором – носовых ходов. Длительный, изнуряющий животное кашель при патологии может нарушать газообмен и кровообращение в легких и требует определенного терапевтического вмешательства, направленного на облегчение кашля и улучшение дренажной функции бронхов.
Зевота представляет собой глубокий вздох при резко открытой голосовой щели, затем усилие на вдохе продолжается при закрытой и вновь открытой голосовой щели. Полагают, что зевота направлена на расправление физиологических ателектазов легких, объем которых нарастает при утомлении, сонливости. Это своеобразная дыхательная гимнастика, однако, при патологии она развивается и незадолго до полной остановки дыхания у умирающих животных, а также встречается при патологии центральной нервной системы и при неврозах.
Икота – спазматические сокращения (судороги) диафрагмы. Икота развивается после чрезмерного наполнения желудка (переполненный желудок оказывает давление на диафрагму, раздражая ее рецепторы). При патологии икота имеет чаще центрогенное происхождение и развивается при гипоксии мозга. Может развиваться при стрессовых факторах, например, при испуге.
 2020-04-20
2020-04-20 830
830








