При неосложненном ГК возможно как внутривенное, так и пероральное, либо сублингвальное применение антигипертензивных лекарственных средств (в зависимости от выраженности повышения АД и клинической симптоматики). Лечение необходимо начинать немедленно, скорость снижения АД не должна превышать 25% за первые 2 часа, с последующим достижением целевого уровня АД в течение нескольких часов (не более 24 – 48 часов) от начала терапии.
Нифедипин (10-20 мг сублингвально).
Каптоприл (25-50 мг перорально, сублингвально).
Клонидин (0,15-0,3 мг сублингвально).
Пропранолол (20-40 мг внутрь).
Празозин (3-5 мг внутрь).
Лечение больного с неосложненным ГК может осуществляться амбулаторно.
Лечение пациентов с осложненным ГК проводится в отделении неотложной кардиологии или палате интенсивной терапии кардиологического или терапевтического отделения.
АД должно снижаться постепенно (особенно при МИ и цереброваскулярной болезни (ЦВБ), во избежание ухудшения кровоснабжения головного мозга, сердца и почек, как правило, не более чем на 25% за первые 1-2 часа. Наиболее быстрое снижение АД необходимо при расслаивающей аневризме аорты (на 25% от исходного за 5-10 минут, оптимальное время достижения целевого уровня САД 100-110 мм рт.ст. составляет не более 20 минут), а также при выраженной острой левожелудочковой недостаточности (отек легких).
Вазодилататоры:
эналаприлат (1,25-5 мг в/в каждые 6 часов) / предпочтителен при острой недостаточности левого желудочка (ЛЖ);
нитроглицерин (5-100 мкг/мин в/в инфузия) / предпочтителен при остром коронарном синдроме (ОКС) и острой недостаточности ЛЖ;
нитропруссид натрия (0,25-1,0 мкг/кг/мин в/в инфузия) / является препаратом выбора при гипертонической энцефалопатии, однако следует иметь в виду, что он может повышать внутричерепное давление.
Бета-адреноблокаторы (пропранолол 3-5 мг в 20 мл изотонического раствора натрия хлорида в/в, эсмолол 250-500 мкг/кг/мин в течение 1 мин (нагрузочная доза), далее в/в капельно в течение 4 мин 50 мкг/кг (поддерживающая доза) – для взрослых до 200 мкг/кг/мин в/в инфузия / предпочтительны при расслаивающей аневризме аорты и ОКС.
Антиадренергические средства (фентоламин (0,015 мг внутрь или 5-15 мг в/в / при подозрении на феохромоцитому).
Диуретики (фуросемид 40 мг внутрь или в/в капельно / при острой недостаточности ЛЖ).
Нейролептики (дроперидол 2,5-5 мг в/м);
Ганглиоблокаторы (пентамин 0,2-0,5 мл 5% р-ра + 20 мл изотонического раствора).
В плане дообследования больного с клинической картиной гипертонического криза, кроме обычного физикального обследования, могут быть необходимы:
- рентгенография грудной клетки;
- ЭКГ, ЭхоКГ;
- исследование глазного дна;
- общий и биохимический (содержание креатинина, мочевины и др.)
анализы крови;
- анализ мочи;
- подключение больного к кардиомонитору с целью постоянного контроля за основными показателями (уровень АД, ЧСС, частота дыхательных движений (ЧДД), сатурация крови кислородом).
Показания к госпитализации.
- Неясность диагноза и необходимость в специальных, чаще инвазивных методах исследований для уточнения формы АГ.
- трудности в подборе медикаментозной терапии - частые ГК, рефрактерная АГ, впервые выявленный неосложненный ГК у больных с неясным генезом АГ.
Показания к экстренной госпитализации.
- ГК, не купирующийся на догоспитальном этапе.
- ГК с выраженными проявлениями гипертонической энцефалопатии.
- Осложнения гипертонической болезни, требующие интенсивной терапии и постоянного врачебного наблюдения: ОКС, отек легких, МИ, субарахноидальное кровоизлияние, остро возникшие нарушения зрения и др.
- Злокачественная АГ.
Глава 4. Жизнеугрожающие аритмии сердца.
Фибрилляция предсердий.
Фибрилляции предсердий (ФП) - разновидность наджелудочковых тахиаритмий, характеризующаяся некоординированной электрической активностью предсердий с ухудшением их сократительной функции.
Распространенность ФП составляет 0,4% в общей популяции и с возрастом увеличивается.
Причины ФП: острый инфаркт миокарда, перикардит, миокардит, ИБС и артериальная гипертензия, особенно в сочетании с гипертрофией миокарда левого желудочка, кардиомиопатии, пороки сердца, хроническое легочное сердце, ТЭЛА, хирургические вмешательства на сердце или грудной клетке, гипертиреоз или другие нарушения метаболизма, усиление тонуса блуждающего нерва, прием алкоголя («синдром праздничного сердца»), гиперсимпатикотония и др.
Классификация.
C учетом течения и длительности аритмии выделяют 5 типов ФП: впервые выявленная, пароксизмальная, персистирующая, длительная персистирующая и постоянная (рис. 4-1).
1) Любой впервые диагностированный эпизод ФП считают впервые выявленной ФП независимо от длительности и тяжести симптомов.
2) Пароксизмальная ФП, длительность которой может достигать 7 суток, характеризуется самопроизвольным прекращением, обычно в течение первых 48 часов. При пароксизмальной ФП, длящейся более 48 часов, вероятность спонтанного прекращения аритмии низкая, одако существенно возрастает риск системных тромбоэмболий, что требует рассмотрения возможности проведения антитромботической терапии. Под пароксизмальной формой ФП понимается также аритмия, устраненная с помощью медикаментозной или электрической кардиоверсии в первые 7 суток после ее возникновения.
3) Персистирующая ФП, в отличие от пароксизмальной, самостоятельно не прекращается, продолжается более 7 дней и для ее устранения необходима медикаментозная или электрическая кардиоверсия.
4) Диагноз длительной персистирующей ФП устанавливают, когда ФП продолжается в течение ≥1 года и выбрана стратегия контроля ритма сердца (восстановления синусового ритма и его сохранения с использованием антиаритмической терапии и/или аблации).
5) Постоянную ФП диагностируют в тех случаях, когда пациент и врач считают возможным сохранение аритмии, или когда предшествующие попытки кардиоверсии или кардиохирургического лечения были безуспешными.
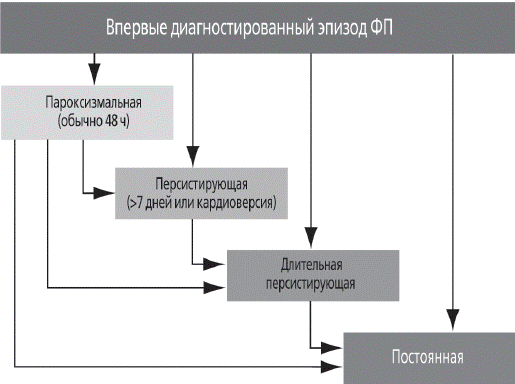
Рис. 4-1. Классификация ФП. Национальные рекомендации по диагностике и лечению фибрилляции предсердий, 2012.
 2020-05-25
2020-05-25 264
264








