Кровь обеспечивает контакт между органами и состоит из жидкой части — плазмы и форменных элементов — эритроцитов, лейкоцитов, тромбоцитов. Главная функция эритроцитов — перенос
кислорода из альвеол легких к тканям и углекислого газа из тка ней к альвеолам. В легких кислород обратимо соединяется с гемо глобином, образуя оксигемоглобин. В капиллярах большого круга кровообращения кислород переходит в ткани. Изменение числа эритроцитов происходит при заболеваниях кроветворных органов. Уменьшение числа эритроцитов — анемия, увеличение — полицитемия.
| Частная фармакология |
Лекарственной коррекции поддаются гипохромная и гипер хромная анемии. Гипохромная анемия проявляется снижением концентрации гемоглобина и низким цветным показателем, который характеризует насыщенность эритроцитов гемоглобином. Число эритроцитов уменьшается в меньшей степени, чем гемоглобин. Эта анемия обусловлена в основном дефицитом железа. Для гиперхром ной анемии характерны уменьшение числа эритроцитов, повышение цветного показателя и появление патологических форм эритроцитов.
Препараты, влияющие на кроветворение, разделяют на группы.
• Средства, влияющие на эритропоэз.
- Средства, стимулирующие эритропоэз:
v при гипохромной железодефицитной анемии — препараты железа: железа закисного сульфат, ферроплекс, фера- мид, ферковен, феррум-лек; препараты кобальта: коамид;
v при анемии, сопутствующей хроническим заболеваниям — эпоэтин альфа;
v при гиперхромной анемии: цианокобаламин, кислота фолиевая.
- Средства, угнетающие эритропоэз — раствор натрия фосфата, меченного фосфором-32, имифос.
* Средства, влияющие на лейкопоэз.
- Средства, стимулирующие лейкопоэз, — натрия нуклеи- нат, пентоксил, метилурацил.
- Средства, угнетающие лейкопоэз, — цитостатики (см. «противоопухолевые средства»).
Для лечения железодефицитной гипохромной анемии применяют препараты железа. Железо жизненно необходимо для организма. Оно всасывается в кишечнике только в двухвалентной (закисной) форме. Для нормального всасывания необходима свободная соляная кислота в желудке, которая переводит железо в ионное состояние. Затем в присутствии аскорбиновой кислоты железо восстанавливается до закисной формы. В двенадцатиперстной кишке и тонком кишечнике закисное железо соединяется с апоферритином и образует ферритин. Ферритин, всасываясь в кровь, соединяется с белком и с током крови поступает в костный мозг, селезенку,
печень. Это резервное железо используется для стимуляции эритропоэза.
| Лекарственные средства, влияющие на обменные процессы |
Препараты железа — железа закисного сульфат, ферроплекс (сульфат железа и аскорбиновая кислота), феррамид (комплексное соединение железа с никотинамидом), ферковен (железо и кобальт, который способствует включению железа в молекулу гемоглобина), феррум—лек (комплекс железа с мальтозой).
Препараты железа показаны при железодефицитной анемии, при и нфекционных заболеваниях, при которых повышен расход железа. При приеме внутрь таблетки следует проглатывать, не разжевывая, при этом возможны диспептические расстройства, запоры, так как железо связывает в кишечнике сероводород — естественный раздражитель кишечника. Препараты железа вызывают потемнение зубов, связанное с образованием сульфида железа при взаимодействии его с сероводородом, который может содержаться в полости рта. Поэтому после их приема следует тщательно полоскать рот. Внутримышечно и внутривенно препараты вводят по специальным показаниям: после резекции желудка, кишечника; при хроническом энтероколите, непереносимости их при приеме внутрь.
При анемии, сопутствующей некоторым хроническим заболеваниям (хроническая почечная недостаточность, СПИД, злокачественная опухоль, ревматоидный артрит и др.), используют человеческий рекомбинантный эритропоэтин — эпоэтин альфа, который стимулирует пролиферацию и дифференциацию красных кровяяных клеток.
При гиперхромной анемии применяют цианокобаламин и фолиевую кислоту.
Цианокобаламин поступает в организм с продуктами животного происхождения и всасывается в тонком кишечнике. Всасывание его зависит от внутреннего фактора Касла — гастромукопротеина, вырабатываемого слизистой оболочкой желудка. Его отсутствие нарушает всасывания цианокобаламина. У таких больных нарушено созревание эритроцитов. Картина крови изменяется; наблюдают патологические изменения со стороны нервной системы, ахлоргидрию желудочного сока.
Цианокобаламин применяют при гиперхромной (злокачественной) анемии. Он нормализует картину крови, устраняет нарушения со стороны нервной системы. Кроме того, его используют при радикулитах (повышает синтез миелина, холина), заболеваниях печени. Побочные эффекты — аллергические реакции, нервное возбуждение, боли в области сердца, тахикардия.
Фолиевая кислота в организме восстанавливается в тетрагидрофолиевую (фолиниевую) кислоту, которая стимулирует эритро-,
лейко- и тромбоцитопоэз. Ее применяют при макроцитарной гиперхромной анемии, при пернициозной (злокачественной) анемии вместе с витамином В|Г
| Частная фармакология |
Средство, угнетающее эритропоэз, — имифос — подавляет синтез нуклеиновых кислот в миелоидной ткани и, тем самым, деление клеток. Его применяют при полицитемии (эритремии). В связи с лекозогенным эффектом раствор натрия фосфата, меченного фос- фором-32, практически не используют.
Лейкоциты выполняют фагоцитарную роль в организме, повышая его сопротивляемость. Лейкопения — уменьшение числа лейкоцитов, наблюдаемое при вирусных и тяжелых бактериальных инфекциях, при В|2-дефицитной анемии или при приеме некоторых лекарственных средств (сульфаниламидных препаратов, анти- тиреоидных средств и др.). При лейкопении используют средства, стимулирующие лейкопоэз, — натрия нуклеинат, пентоксил, мети- лурацил.
Натрия нуклеинат — натриевая соль нуклеиновой кислоты, получаемая из дрожжей, — стимулирует лейкопоэз, повышает иммунитет. Метилурацил и пентоксил стимулируют лейкопоэз, оказывают противовоспалительное действие, ускоряют клеточную регенерацию и способствуют заживлению ран; повышают сопротивляемость организма. Пентоксил может вызвать диспептические нарушения. Метилурацил такое действие не оказывает. В последнее время при лейкопении для стимуляции лейкопоэза используют факторы роста, регулирующие лейкопоэз; получен рекомбинантный препарат — молграмостим. Его применяют при противоопухолевом медикаментозном лечении, после пересадки костного мозга, при лечении СПИДа и других состояниях.
Лекарственные средства, влияющие на гемостаз
Для жизнедеятельности организма необходима система гемостаза — биологическая система, обеспечивающая, с одной стороны, жидкое состояние крови, с другой — предупреждение и остановку кровотечения путем поддержания структурной целостности кровеносных сосудов. Нарушение агрегации тромбоцитов и свертывания крови и повышение активности фибринолитической системы приводят к кровоточивости, а чрезмерная их активация или угнетение фибринолиза — к образованию тромбов — тромбозу.
Все средства, влияющие на гемостаз, разделяют на две группы: гемостатические и антитромботические. Классификация составлена с учетом их действия в противоположном направлении на 3 основных процесса: агрегацию тромбоцитов, свертываемость крови и фибринолиз.
• Гемостатические средства.
| Лекарственные средства, влияющие на обменные процессы |
- Агреганты — препараты кальция, серотонина адипинат,
адроксон.
- Коагулянты:
v местного действия — тромбин, губка гемостатическая;
v системного действия — викасол, фибриноген.
- Ингибиторы фибринолиза (антифибринолитические средства) — кислота аминокапроновая, контрикал.
• Антитромботические средства.
- Антиагреганты — средства:
v ингибирующие синтез тромбоксана А2 — ацетилсалициловая кислота;
v стимулирующие простациклиновые рецепторы — кар- бациклин, эпопростенол;
v препятствующие действию АДФ на тромбоциты — тиклопидин, клопидогрел;
v блокирующие гликопротеиновые рецепторы — абцик- симаб;
v ингибирующие фосфодиэстеразу тромбоцитов — дипи- ридамол.
- Антикоагулянты:
v прямого действия — гепарин, фраксипарин, натрия гидроцитрат;
v непрямого действия — неодикумарин, синкумар, фенилин.
- Фибринолитические средства:
v прямого действия — фибринолизин;
v непрямого действия — стрептодеказа, урокиназа, аль- теплаза.
Агрегация тромбоцитов регулируется системой тромбоксан-про- стациклин. Тромбоксан А2, образующийся из арахидоновой кислоты под влиянием циклооксигеназы (ЦОГ), повышает агрегацию тромбоцитов и вызывает выраженную вазоконстрикцию. Стимуляторы агрегации тромбоцитов — коллаген сосудистой стенки, тромбин, серотонин, простагландин Е2, катехоламины (адреналин).
Агреганты — средства, стимулирующие агрегацию (склеивание) тромбоцитов. Из этой группы широко используют препараты кальция — кальция хлорид и кальция глюконат. Основной их эффект — остановка кровотечений, связанных с недостаточностью кальция в крови после переливания больших количеств цитратной крови, плазмозаменителей и т.д. Препараты кальция стимулируют образование не только тромбоцитарных, но и фибринных тромбов.
Кальция хлорид вводят только внутривенно медленно, во избежание остановки сердца. При попадании под кожу или в мышцу он
оказывает сильное раздражающее действие и может вызвать некроз тканей. Глюконат кальция обладает меньшим раздражающим действием, поэтому его вводят и внутримышечно.
| Частная фармакология |
Адроксон — препарат адреналина — помимо агрегации тромбоцитов, снижает проницаемость капилляров, поэтому его применяют местно при капиллярных и паренхиматозных кровотечениях вследствие травмы, операции на носоглотке, удаления зуба и др.
Коагулянты способствуют свертыванию крови. В эту группу входят естественные компоненты свертывания крови — тромбин, фибриноген или препараты, способствующие их образованию. Их применяют при заболеваниях, сопровождающихся пониженной свертываемостью крови, для остановки и профилактики кровотечения, перед операцией для уменьшения кровопотери во время операции.
Для остановки кровотечения местно используют тромбин в виде гемостатической губки. Тромбин получают из плазмы крови. Раствор тромбина применяют для остановки кровотечений из паренхиматозных органов и мелких капилляров при операциях на печени, почках и других органах, при удалении полипов, аденоидов. Раствором тромбина пропитывают стерильный марлевый тампон, который накладывают на кровоточащую рану. Тампон удаляют сразу после остановки кровотечения. Введение тромбина в вену, под кожу и в мышцы недопустимо, так как возможно развитие распространенного внутрисосудистого тромбоза.
Препараты системного действия используют при массивном кровотечении в акушерско-гинекологической практике, желудочном кровотечении и др.
Фибриноген получают из плазмы крови человека. В организме под влиянием тромбина он превращается в фибрин. Фибриноген особенно эффективен при кровотечении, обусловленном пониженным содержанием его в крови — заболевания печени, массивная кровопотеря, операции на легких, поджелудочной, предстательной и щитовидной железах, при шоке.
Викасол — синтетический водорастворимый аналог витамина К — способствует повышению синтеза протромбина в печени, стимулирует образование и других факторов свертывания крови. Его применяют при кровотечениях из внутренних органов, после ранения или операции по поводу язвенной болезни, при передозировке антикоагулянтов непрямого действия и т.д.
При кровотечении, обусловленном высокой фибринолитической активностью крови (повреждение тканей при травме, операции и др.), применяют антифибринолитические средства. Препараты этой группы угнетают переход профибринолизина в фибриноли-
іііи или ингибируют непосредственно фибринолизин. Наиболее широко применяют синтетический препарат — аминокапроновую кислоту — при фибринолитическом кровотечении, возникающем но время операций на сердце, легких, мозге и при акушерских операциях, передозировке фибринолитиков. Средство, угнетающее фибринолиз, — контрикал — угнетает не только фибринолиз (в том числе непосредственно фибринолизин), но и ряд протеолитиче- ских ферментов (трипсин, калликреин), поэтому его применяют и при заболеваниях органов, «богатых» ими (легкие, сердце, поджелудочная железа).
| Лекарственные средства, влияющие на обменные процессы |
Антитромботические средства или вещества, препятствующие I ромбообразованию, применяют для профилактики и лечения тромбозов.
Противоположную тромбоксану роль в агрегации тромбоцитов играет простациклин, который, как и тромбоксан, образуется из арахидоновой кислоты. Он препятствует агрегации тромбоцитов и вызывает вазодилатацию. Помимо простациклина, агрегацию угнетают простагландин Е,, окись азота, гепарин, антагонисты серотонина, метилксантины.
Антиагреганты — средства, снижающие агрегацию тромбоцитов. Кислота ацетилсалициловая ингибирует фермент цикло- оксигеназу, нарушая метаболизм тромбоксана и простациклина. Антиагрегантное действие ацетилсалициловой кислоты обусловлено необратимым ингибированием фермента циклооксигеназы, преимущественно тромбоцитов, которая более чувствительна, чем таковая сосудистой стенки. Препарат проявляет антиагрегантное действие в малых дозах. Их увеличение нецелесообразно, так как в больших дозах она выраженно тормозит синтез простациклина в эндотелии, который противодействует агрегации тромбоцитов. Как антиагрегант ацетилсалициловую кислоту используют для профилактики инфаркта миокарда, при стенокардии, для профилактики тромбозов периферических сосудов и ишемического инсульта. Ее применяют в течение длительного времени, поэтому проблемой становится ульцерогенное действие препарата на слизистую желудка (возможны желудочно-кишечные кровотечения). Для уменьшения побочных эффектов следует принимать ацетилсалициловую кислоту после еды, предварительно растворив таблетку, и запивать большим количеством жидкости. У больных бронхиальной астмой ацетилсалициловая кислота может провоцировать приступ.
Снижение агрегации тромбоцитов возможно и за счет активации простациклиновой системы. Для этого используют препарат простациклина — эпопростенол. Он действует кратковременно, поэтому его рекомендуют использовать при проведении гемоди
ализа (очищение крови аппаратом «искусственная почка»), при гемосорбции (выведение токсинов из организма путем перфузии крови через гранулированные сорбенты).
| Частная фармакология |
В последние годы большое внимание привлекают препараты, влияющие на гликопротеиновые рецепторы.
Тиклопидин необратимо нарушает взаимодействие АДФ с рецепторами в мембране тромбоцитов; гликопротеиновые рецепторы при этом не активируются. Его применяют при стенокардии, для профилактики инфаркта миокарда и ишемического инсульта, при атеросклерозе периферических сосудов. При применении тиклопидина возможны снижение аппетита, тошнота, рвота, боли в животе. В связи с возможностью лейкопении и агранулоцитоза при его применении необходим систематический контроль крови.
Клопидогрел по основному эффекту и механизму действия подобен тиклопидину, но превосходит его по активности. Применяют его по тем же показаниям, что и тиклопидин. По сравнению с ним реже возникают побочные эффекты.
Заключительный этап агрегации тромбоцитов осуществляется через их гликопротеиновые рецепторы и фибриноген. В качестве антиагрегантов применяют блокаторы этих рецепторов — абциксимаб, который непосредственно взаимодействует с гликопроте- иновыми рецепторами, нарушает их связывание с фибриногеном. В отличие от тиклопидина и клопидогрела абциксимаб — мощный и немедленно действующий ингибитор всех видов агрегации тромбоцитов, поэтому его используют при неотложных состояниях.
Дипиридамол предотвращает агрегацию тромбоцитов за счет угнетения фосфодиэстеразы и увеличения в тромбоцитах цАМФ. Кроме того, он повышает концентрацию в плазме крови аденозина — антагониста АДФ (эндогенного агреганта). Показания к применению дипиридамола те же, что и для других антиагрегантов.
Антикоагулянты — средства, понижающие свертывание крови. Прямые антикоагулянты — гепарин, низкомолекулярные гепарины, натрия цитрат — действуют очень быстро в результате прямой инактивации того или иного фактора. Они активны как в организме, так и в пробирке. Непрямые антикоагулянты — неодикумарин, синкумар, фенилин — действуют только в организме путем торможения в печени синтеза факторов свертывания крови, не влияют на свертывание крови в пробирке. Их эффект наступает медленно, но сохраняется продолжительнее.
Гепарин — физиологический антикоагулянт — активирует анти- бромин III, нарушает превращение протромбина в тромбин. Другие действия гепарина — расширение коронарных и почечных сосудов,
увеличение диуреза, антиатеросклеротическое и противошоковое действие.
| Лекарственные средства, влияющие на обменные процессы |
Показания к применению - острый тромбоз, операции на сердце и кровеносных сосудах, инфаркт миокарда.
Введение гепарина противопоказано при кровотечении, повышенной проницаемости сосудов. Антагонист гепарина — протамина сульфат.
Низкомолекулярные фракции гепарина (фраксипарин) обладают более выраженным и стабильным антикоагулянтным эффектом, предпочтительнее для применения. Они создают большую концентрацию в крови при подкожном введении, действуют продолжительнее и дают меньше осложнений.
Антикоагулянт для консервирования крови в лабораторных условиях — гидроцитрат натрия. Он взаимодействует с катионами кальция, создавая малодиссоциирующие комплексы, нарушая переход п ротромбина в тромбин. Его не используют у больных для снижения свертывания крови в кровеносном русле, так как уменьшение кальция в крови вызывает судороги и острую сердечную слабость.
Антикоагулянты непрямого действия в отличие от гепарина не действуют на факторы свертывания непосредственно в крови. Они ингибируют в печени синтез белков плазмы крови (протромбина и проконвертина), зависимых от витамина К, препятствуя восстановлению витамина К в активную форму. Их принимают внутрь, эффект наступает медленно, с постепенным нарастанием; не используют для экстренного лечения нарушений свертывания крови. Продолжительность действия — 2—4 дня; обладают кумулятивным свойством. Показания к применению непрямых антикоагулянтов — лечение тромбофлебита, предупреждение тромбоэмболии; профилактика тромбоза коронарных и мозговых артерий, после операций на сердце и сосудах. Противопоказания к применению непрямых антикоагулянтов те же, что и для гепарина. Препараты этой группы не следует применять параллельно с гепарином. При лечении возможно появление эритроцитов в моче, кровоточивость десен, кровотечения из носа и другие проявления геморрагического диатеза.
Фибринолитические средства растворяют или способствуют растворению нитей фибрина, следовательно, растворяют образовавшиеся тромбы. Принцип их действия — активация физиологической системы фибринолиза, превращение неактивного про- фибринолизина в фибринолизин (непрямые фибринолитические средства) или восполняют недостающий фибринолизин.
Прямой фибринолитик — фибринолизин — в больших концентрациях растворяет не только фибриноген, но и другие протеины.
Препарат эффективен при свежих тромбах, поэтому целесообразно его применять в первые часы тромбоза. Он может вызвать активацию свертывающей системы крови, поэтому рекомендуют применять его в комбинации с антикоагулянтами. При передозировке фибринолизина возможно кровотечение, для остановки которого показано срочное внутривенное капельное введение аминокапроновой кислоты.
| Частная фармакология |
Фибринолитическое средство непрямого действия — стрептокиназа — высокоочищенный белковый препарат, получаемый из культуры β-гемолитического стрептококка; эффективен и при свежих тромбах. Применяют при поверхностных и глубоких тромбах, тромбофлебите, тромбоэмболии легочной артерии, тромбозах центральных сосудов глаза.
Побочные эффекты — головная боль, небольшое повышение температуры тела, озноб, аллергические реакции; не рекомендован беременным женщинам. При повторном введении стрептокиназы высока вероятность аллергических реакций. Поэтому ее вводят с интервалом не менее 6 мес. Препарат стрептокиназы пролонгированного действия — стрептодеказа — действует 48—72 ч, более активна и менее токсична.
Урокиназа — препарат, получаемый из клеток почек человека. По направленности действия урокиназа аналогична стрептокина- зе, действует быстрее, реже вызывает аллергические реакции.
Эти препараты могут вызвать системный фибринолиз — причина кровотечений при их применении, которая значительно ограничивает их использование в клинической практике.
Принципиально новый препарат — активатор тканевого про- фибринолизина — алтеплаза, полученный методом генной инженерии. Его действие направлено преимущественно на профибри- нолизин, связанный с фибрином тромба. Алтеплаза мало действует на циркулирующий в крови профибринолизин, поэтому возможность системного фибринолиза значительно снижена. Препарат вводят внутривенно при остром инфаркте миокарда, тромбоэмболии легочной артерии. В отличие от препаратов стрептокиназы не обладает антигенными свойствами, реже вызывает геморрагические осложнения.
ГОРМОНАЛЬНЫЕ СРЕДСТВА
Эндокринная — нейроэндокринная — система регулирует и координирует работу всех органов и систем, обеспечивая адаптацию организма, сохранение гомеостаза, необходимого для поддержания нормальной жизнедеятельности организма.
Центральная нервная система принимает участие в регуляции секреции гормонов всех эндокринных желез, а гормоны в свою очередь влияют на функцию ЦНС. Связующее звено между эндокринной и нервной системами — гипоталамус — высший центр эндокринной системы. В нем находятся нейроны, способные вырабатывать особые вещества — нейрогормоны, регулирующие выделение гормонов другими эндокринными железами (статины — угнетающие выделение, либерины — стимулирующие высвобождение). Наибольшее значение имеют гипофизотропные гормоны, которые достигают клеток передней доли гипофиза (центральный орган эндокринной системы), угнетают или усиливают их секреторную активность. Остальные эндокринные железы — периферические органы эндокринной системы.
| Лекарственные средства, влияющие на обменные процессы |
Гормоны классифицируют по химической структуре:
• гормоны белкового и пептидного строения — гормоны гипоталамуса, гипофиза, поджелудочной и паращитовидных желез, кальцитонин;
• гормоны щитовидной железы — производные аминокислот;
• гормоны стероидной структуры — гормоны коры надпочечников, половые гормоны.
В группу гормональных препаратов входят лекарственные средства, идентичные естественным гормонам, их синтетические аналоги и антагонисты. Гормональные препараты получают из животного сырья — органов и тканей убойного скота. Однако в последнее время число таких средств значительно сократилось, что связано с расширением возможности их получения путем химического синтеза или методом генной инженерии.
В клинической практике гормональные препараты используют:
• для заместительного лечения при недостаточной секреции гормонов какой-либо железы;
• для подавляющего действия при гиперфункции эндокринной железы и лечения гормонально активных опухолей;
• для патогенетического или симптоматического лечения неэндокринных заболеваний.
Гормональные препараты гипофиза
В передней доле гипофиза вырабатывается адренокортико- тропный гормон (АКТГ), который стимулирует кору надпочечников, способствуя выработке группы глюкокортикоидов. Препарат АКТГ — кортикотропин — влияет на синтез кортикостероидов, которые действуют на углеводный и белковый обмен. Его используют как в диагностических целях при исследовании функции надпочечников, так и в лечебных — при стрессе, для стимуляции над
почечников при атрофии. Кортикотропин применяют у больных, длительно получающих кортикостероиды. Побочные эффекты — повышение АД, отеки, аллергия, гипергликемия.
| Частная фармакология |
Передней долей гипофиза продуцируется гормон роста соматотропин. Недостаточная продукция этого гормона у детей приводит к задержке роста, недоразвитию половых органов, гипофизарной карликовости (пропорции тела правильные, умственное развитие заметно не страдает), задержке окостенения хрящей. Основное действие гормона роста — регуляция обмена белков, роста и развития организма. В клинической практике используют препараты, полученные методом генной инженерии, — сайзен (соматотропин) — для лечения карликовости, обусловленной недостаточностью этого гормона, для повышения роста низкорослых детей и при остеопо- розе у взрослых. Стимуляция секреции гормона роста возможна и через гипоталамус, что получило применение в клинической практике и для диагностики у больных с низким ростом. При применении препаратов гормона роста возможны аллергические реакции, диабетогенное их действие.
Избыточное образование гормона роста у детей приводит к гигантизму. Если гиперсекреция этого гормона возникает у взрослых людей, развивается акромегалия — значительное увеличение конечностей, носа, нижней челюсти. Продукцию соматотропина угнетает гормон гипоталамуса — соматостатин. Синтетический аналог соматостатина — октреотид — используют при акромегалии.
В передней доле гипофиза вырабатываются лактотропный и тиреотропный гормоны, препараты которых широкого применения в медицинской практике не нашли. Передней долей гипофиза выделяются гонадотропные гормоны (фолликулостимулирующий и лютеонизирующий), которые регулируют развитие и функцию женских и мужских половых желез.
Гормоны средней доли гипофиза (меланоцитстимулирующие) повышают темновую адаптацию, остроту зрения. Их препараты используют в глазной практике при поражении сетчатки.
Гормоны задней доли гипофиза — вазопрессин и окситоцин. Вазопрессин усиливает тонус гладких мышц кровеносных сосудов, повышает АД, усиливает обратное всасывание воды и ионов натрия, хлора и калия в почечных канальцах, задерживая этим мочеотделение. При недостаточном поступлении в кровь вазопрессина развивается несахарный диабет, характеризующийся повышенным мочеотделением и постоянной жаждой. Для лечения несахарного диабета с заместительной целью используют синтетический аналог вазопрессина — десмопрессин — избирательный бло- катор вазопрессиновых рецепторов, он менее выраженно действует
па сосуды и гладкие мышцы других органов; обладает продолжительным действием. В медицинской практике ранее применяли содержащий вазопрессин препарат адиурекрин, получавшийся из гипофизов крупного рогатого скота и свиней. Препарат применялся как антидиуретическое средство при несахарном диабете и ночном недержании мочи; в настоящее время его используют редко.
| Лекарственные средства, влияющие на обменные процессы |
Препарат окситоцин полностью соответствует гормону окситоцину (см. раздел «Лекарственные средства, регулирующие функции исполнительных органов»).
Гормональные препараты щитовидной и паращитовидной желез
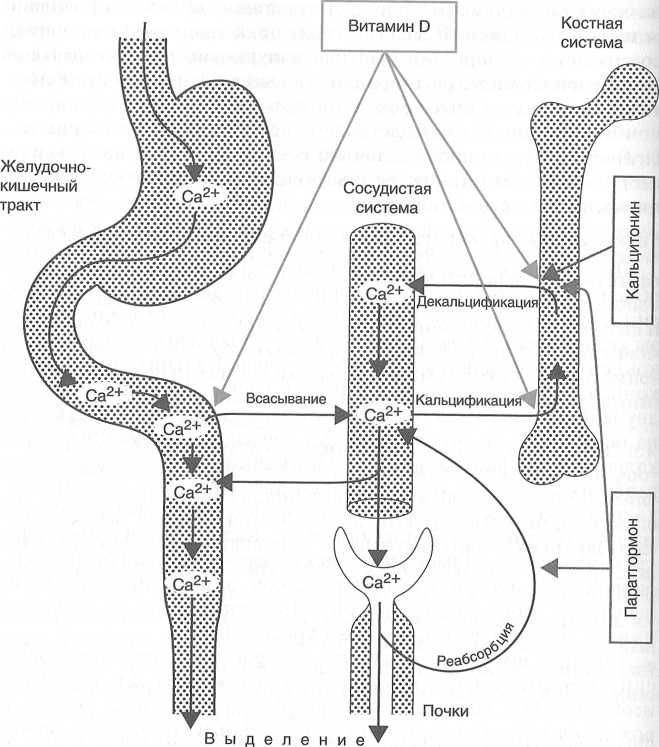
Щитовидная железа вырабатывает гормон, регулирующий обмен кальция (кальцитонин), и йодсодержащие гормоны (тироксин и трийодтиронин). Паратгормон и гормон щитовидной железы кальцитонин оказывают взаимно противоположное влияние на концентрацию кальция и фосфора в крови. Кальцитонин снижает концентрацию кальция и фосфора в крови. Это обеспечивается двунаправленным действием этого гормона на костную ткань и па почки (рис. 8). Он препятствует обратному всасыванию ионов кальция и фосфатов в почках и таким образом увеличивает выведение их с мочой. В то же время он предотвращает «вымывание» кальция и фосфора из костей, рассасывание и уменьшение костной массы, стимулируя их минерализацию. Кальцитонин и препараты кальцитонина — кальцитрин и миакальцик — применяют при остеопорозе, в том числе климактерическом, замедленном срастании переломов, заболевании пародонта. Побочные эффекты кальцитонина — тошнота, рвота, приливы крови к лицу.
Гормоны щитовидной железы — тироксин и трийодтиронин — синтезируются в фолликулах щитовидной железы. Для их синтеза необходим йод. При недостаточном поступлении йода с момента рождения ребенка развивается значительный гипотиреоз, вплоть до кретинизма: физическое и психическое развитие задерживаются, нарушается дифференцировка скелета и ЦНС. При гипофункции щитовидной железы у взрослых возникает микседема: вялость, заторможенность, ослабление умственной деятельности, слизистый отек кожи и подкожной клетчатки. Гормоны щитовидной железы регулируют обмен белков, жиров, углеводов, функции ЦНС, повышают потребление кислорода, основной обмен, температуру тела. Распад белков, углеводов и жиров становится интенсивнее, снижается содержание холестерина в крови. Они стимулируют активность многих клеточных ферментов, синтез сурфактанта, рост и развитие организма. Под влиянием гормонов щитовидной железы увеличивается частота сердечных сокращений, поддерживает -
|
|
| Частная фармакология |
| ^ | стимулирующее действие |
► угнетающее действие
Рис. 8. Основная направленность действия веществ, регулирующих обмен кальция (Харкевич Д.А., 2013)
ся ударный объем сердца, АД. При недостаточном поступлении в организм йода развивается эндемический зоб: щитовидная железа увеличена в размерах, но выработка гормонов в ней снижена.
Препарат для лечения гипотиреоза — тиреоидин, получаемый из высушенных обезжиренных щитовидных желез убойного скота.
И настоящее время используют синтетические гормоны щитовидной железы — левотироксин (L-тироксин) и трийодтиронин (лиотиронин) — и комбинированные препараты — тиреотом и тиреокомб. Препараты применяют при микседеме, кретинизме, ожирении с явлениями гипотиреоза, раке щитовидной железы.
| Лекарственные средства, влияющие на обменные процессы |
Побочные эффекты — аллергия, тахикардия, повышение АД. Препараты необходимо применять осторожно у больных в остром периоде инфаркта миокарда, при повышенном АД, ИБС, нарушениях функций почек и печени.
При избытке гормонов щитовидной железы развивается гипертиреоз. Гиперфункция щитовидной железы вызывает у человека развитие базедовой болезни: исхудание, пучеглазие, тремор конечностей, повышение температуры тела. При этом применяют препараты антитиреоидного действия: препараты йода (калия йодид), мерказолил, калия перхлорат. Препараты йода препятствуют синтезу тиреоидных гормонов и их высвобождению в кровь торможением выработки гипофизом тиреотропного гормона, стимулирующего функции щитовидной железы. Мерказолил тормозит присоединение йода к тирозину и тем самым угнетает синтез йодсодержащих гормонов. При лечении мерказолилом часто возникают аллергические реакции: сыпь на коже, повышение температуры тела, отеки, боли в суставах; реже — гранулоцитопения и даже агранулоцитоз. Перхлорат калия нарушает поглощение йода щитовидной железой; его применяют редко, так как он может вызвать апластическую анемию.
В паращитовидных железах синтезируется паратгормон, который регулирует содержания кальция и фосфора в крови и тканях. При недостаточности функции паращитовидных желез в крови уменьшается содержание кальция и увеличивается содержание фосфора, что приводит к тетаническим судорогам (тетания — патологическое состояние в виде приступов тонических судорог).
Паратиреоидин — препарат естественного паратгормона — применяют при тетании и спазмофилии у детей (понижение содержания кальция в крови и судороги скелетных мышц и мышц внутренних органов).
Гормональные препараты поджелудочной железы и синтетические противодиабетические средства
Поджелудочная железа кроме экзокринной функции (выделение ферментов в просвет двенадцатиперстной кишки) выполняет важнейшую роль эндокринной железы. В ее ткани существуют островки Лангерганса, в которых расположены альфа- и бета-клетки (альфа-клетки выделяют гормон глюкоган, а бета-клетки — инсулин).
Недостаток инсулина приводит к развитию сахарного диабета. Сахарный диабет характеризуется высоким уровнем глюкозы в крови — гипергликемия, выделением ее с мочой — глюкозурия, накоплением продуктов нарушенного обмена жиров — кетоновых тел в крови с интоксикацией и развитием ацидоза, прогрессирующим поражением капилляров почек и сетчатой оболочки глаз, нервной ткани. Сахарный диабет — одно из самых распространенных заболеваний эндокринной системы. Различают две формы сахарного диабета: инсулинзависимый сахарный диабет — ИЗСД 1-го типа, при котором инсулин практически не вырабатывается в организме; инуслиннезависимый сахарный диабет — ИНСД 2-го типа, при котором меняется чувствительность рецепторного аппарата ткани к инсулину.
| Частная фармакология |
Инсулин регулирует обмен углеводов, жиров, белков и рост тканей. Влияя на углеводный обмен, он ускоряет транспорт глюкозы в клетки и его включение в энергетический обмен, усиливает синтез гликогена. В печени он ингибирует ферменты, которые осуществляют глюконеогенез — синтез глюкозы из неуглеводного материала. Инсулин повышает синтез триглицеридов и способствует депонированию их в жировых клетках, тормозит синтез холестерина. Он влияет и на белковый обмен: облегчает поступление аминокислот в клетки, активизирует синтез белка.
До недавнего времени для медицинского применения инсулин получали из поджелудочных желез крупного рогатого скота и свиней. Свиной инсулин ближе по химическому строению к человеческому, именно он получил наибольшее распространение. Современные технологии позволяют получать препараты, свободные от примесей. С середины 80-х годов XX в. стало возможным с помощью генно-инженерной технологии получение человеческого инсулина, полностью идентичного эндогенному гормону.
По времени наступления и продолжительности действия препараты инсулина делят на три группы.
• Препараты инсулина быстрого действия: актрапид НМ — генно-инженерный инсулин, идентичный инсулину человека; моносуинсулин МК — инсулин свиной высокоочищенный, эффект наступает через 30 мин, максимум действия — через 1,5—2 ч, продолжительность — 4—6 ч.
• Препараты инсулина средней продолжительности действия: изофан — инсулин НМ — нейтральная суспензия генно-инженерного инсулина; инсулин цинк суспензия — высокоочищенный инсулин животных; эффект — через 1,5—2 ч, общая продолжительность действия — 8—12 ч.
• Препараты инсулина длительного действия: ультраленте (бычий), ультраленте (хумулин) — суспензия человеческого инсулина; эффект — через 4—8 ч, максимум действия — через 8—18 ч, общая продолжительность действия — 20—30 ч.
| Лекарственные средства, влияющие на обменные процессы |
Препараты инсулина быстрого действия используют как для лечения сахарного диабета, так и для купирования диабетической комы, вводя их внутривенно. Пролонгированные формы инсулина внутривенно вводить нельзя.
Показания к применению препаратов инсулина:
• сахарный диабет 1-го типа: препараты инсулина такие больные принимают пожизненно с заместительной целью;
· сахарный диабет 2-го типа — при неэффективности синтетических гипогликемических средств;
• диабетическая кома;
• сахарный диабет во время беременности и кормления грудью.
Побочные эффекты — аллергические реакции (человеческий
инсулин не вызывает аллергии), липодистрофия — атрофия или, наоборот, гипертрофия жировой ткани в местах инъекций. При введении высоких доз инсулина может развиться гипогликемия: чувство голода, слабость, выраженное потоотделение. Для снятия этих явлений рекомендуют дать больному кусочек сахара или стакан сладкого чая. При гипогликемической коме больному следует ввести внутривенно 40% раствор глюкозы.
С 1955 г. для лечения некоторых форм диабета применяют синтетические гипогликемические средства, хорошо всасывающиеся в ЖКТ:
• производные сульфанилмочевины — бутамид, глибенкламид, гликлазид;
• производные бигуанидов — метформин.
Механизм действия производных сульфанилмочевины — усиление секреции инсулина клетками поджелудочной железы и действия инсулина на ткани: повышение чувствительности рецепторов к инсулину, восстановление чувствительности бета-клеток к глюкозе, замедление метаболизма инсулина в печени. Препарат 1 поколения — бутамид (толбутамид), II поколения — глибенкламид, гликлазид. Препараты II поколения применяют в меньших дозах, и при их применении реже возникают побочные эффекты. Наиболее широко используемый препарат — глибенкламид, который снижает свертываемость крови, оказывает антихолестеринемическое действие. Показания к применению препаратов сульфанилмочевины — инсулиннезависимый диабет (2-й тип), инсулинрезистентный диабет. При длительном лечении этими препаратами может развиться резистентность, диспептические явления, аллергические реакции, лейкопения, задержка жидкости.
Бигуаниды (метформин) повышают усвоение глюкозы на периферии, уменьшают всасывание глюкозы в ЖКТ, уменьшают глюконеогенез, липолиз, уменьшают содержание холестерина, триглицеридов. Показания к их применению — диабет 2-го типа с резистентностью к препаратам сульфанилмочевины; диабет 2-го типа на фоне ожирения.
| Частная фармакология |
Побочные эффекты — диспепсия, дискомфорт в эпигастральной области, металлический вкус во рту, молочнокислый ацидоз (в мышцах накапливается молочная кислота).
Препарат других групп синтетических гипогликемических средств — акарбоза — нарушает расщепление сложных сахаров (крахмала, сахарозы и др.) до простых сахаров, способных всасываться в кишечнике. Препарат применяют в сочетании с другими противодиабетическими средствами.
Побочные эффекты — увеличенние газообразования в кишечнике, метеоризм, понос.
Среди существующего арсенала антидиабетических средств привлекает внимание новый класс препаратов, доказавший свою эффективность в лечении сахарного диабета 2-го типа — тиазолин- дионы — препараты, основанные на действии инкретинов.
Тиазолиндионы (розиглитазон) называют глитазонами или сен- ситайзерами, так как они повышают чувствительность к инсулину.
Сахароснижающие средства инкретинового ряда — препараты, стимулирующие глюкозозависимую секрецию инсулина путем имитации действия глюкагоноподобного пептида-1 (ГПП-1), и препараты, пролонгирующие действие эндогенного ингибитора ГПП-1 вследствие блокады дипептидилпептидазы-4.
Агонисты ГПП-1 — эксенатид, лираглутид; ингибиторы дипеп- тидилпептидазы-4 — ситаглиптин, линаглиптин. Многочисленные исследования подтвердили их эффективность, безопасность и неоспоримые преимущества в сравнении с другими противодиабетическими средствами. Они препятствуют потере секреторной функции бета-клеток поджелудочной железы, способствуют возмещению ее запасов, снижают гибель клеток. Кроме того, они приводят к снижению массы тела, оказывают кардиопротективное и антигипертензивное действие. Эти препараты, особенно ингибиторы дипептидилпептидазы-4, вызывают меньше нежелательных побочных эффектов со стороны ЖКТ.
Противоположное инсулину влияние на углеводный обмен оказывает гормон альфа-клеток поджелудочной железы — глюкагон, который, кроме того, проявляет значительное кардиостимулирующее действие. Используют глюкагон при гипогликемии, гипогли- кемическом шоке, иногда — при лечении острой сердечной недостаточности, кардиогенного шока.
Гормональные препараты коры надпочечников
| Лекарственные средства, влияющие на обменные процессы |
Кора надпочечников выделяет три группы стероидных гормонов:
• минералокортикоиды — альдостерон;
• глюкокортикоиды (ГК) — гидрокортизон и кортикостерон;
• половые гормоны.
Минералокортикоид — альдостерон — влияет на водно-солевой обмен, способствует задержке в организме натрия и воды, стимулирует выделение калия, оказывает слабое глюкокортикоидное действие. С лечебной целью применяют дезоксикортикостерона ацетат (ДОКСА) и фторгидрокортизона ацетат. Показания к применению — болезнь Аддисона (надпочечниковая недостаточность), при которой отмечают мышечную слабость, снижение массы тела, гиперпигментацию и гипотензию. Кроме того, ДОКСА применяют при миастении, астении, гипотензии. Противопоказания — артериальная гипертензия, отеки.
Препараты естественных гормонов — гидрокортизон и кортизон, их синтетические производные — преднизолон, дексаметазон, беклометазон, флуметазона пивалат. Глюкортикоиды оказывают выраженное и многообразное влияние на обмен веществ.
• Углеводный обмен — стимуляция глюконеогенеза в печени и почках (увеличение синтеза глюкозы из аминокислот и жиров); повышение уровня глюкозы в крови с последующей глюкозурией; развитие «стероидного диабета»; одновременное увеличение синтеза гликогена в печени.
• Влияние на жировой обмен проявляется перераспределением жира. ГК стимулируют липогенез на животе, спине, лице — увеличивают отложение жира; уменьшают его на конечностях.
• Сложное и неоднозначное влияние на белковый обмен — торможение синтеза белков в мышцах, лимфоидной и жировой тканях. Наибольшему катаболизму (распад белка) и гипотрофии подвергается лимфоидная ткань. Отрицательное действие на белковый обмен сопровождается замедлением регенерации тканей, торможением рубцевания. В то же время под влиянием ГК увеличивается синтез и активность некоторых белков, например ферментов печени, участвующих в метаболизме эндогенных и биотрансформации экзогенных веществ, стимулируют эритропоэз и продукцию тромбоцитов. В конце беременности они активируют синтез сурфактанта.
• Водно-солевой обмен — задержка в организме натрия и воды, повышение выведения калия.
Глюкокортикоиды оказывают значительное противовоспалительное действие:
| Частная фармакология |
• влияют на гены, кодирующие синтез белков, участвующих в воспалении;
• непосредственно подавляют функцию нейрофилов, макрофагов и других воспалительных клеток, снижая их число в очаге повреждения и продукцию медиаторов воспаления;
• тормозят активность фосфолипазы А2, в результате чего подавляется продукция простагландинов и лейкотриенов, участвующих в воспалении;
• стабилизируют клеточные мембраны и мембраны лизосом, снижают проницаемость капилляров, сокращают мелкие сосуды и тем самым тормозят развитие воспалительного отека;
• подавляют и позднюю пролиферативную фазу воспаления: пролиферацию фибробластов, синтез коллагена.
Противоаллергическое и иммунодепрессивное действие ГК связано с подавлением образования медиаторов аллергических реакций в лимфоцитах, моноцитах, угнетая их активацию антигенами, выделение интерлейкинов 1 и 2, простагландинов, лейкотриенов. Глюкокортикоиды подавляют как иммунные реакции ГНТ, так и иммунные реакции ГЗТ — образование лим- фоцитов-киллеров, реагированием на антигены пересаженной ткани.
Противошоковое действие ГК связано с повышением реакции гладких мышц сосудов к адреналину и норадреналину, восстановлением нарушенной чувствительности адренорецепторов.
Показания к применению ГК:
• отек легких, отек мозга;
• шок, иногда коллапс;
• тяжелое воспаление с аллергическим компонентом (пневмония, менингит);
• ревматоидный артрит, системные заболевания соединительной ткани (красная волчанка и др.);
• бронхиальная астма с тяжелым течением, астматический статус; ГК используют только при безуспешном комплексном лечении бронхиальной астмы другими средствами;
• аллергические реакции и заболевания с тяжелым течением при отсутствии эффекта от других средств;
• аутоиммунные заболевания;
• пересадка органов;
• болезнь Аддисона, с заместительной целью.
| Лекарственные средства, влияющие на обменные процессы |
| При использовании ГК в крови обнаруживают гормоны в концентрациях, многократно превышающих физиологические, — причина осложнений (рис. 9): • синдром отмены при внезапном прекращении приема гормона или значительном снижении его дозы; в результате гипотрофии или атрофии собственных желез, как неработающих, поскольку гормон в избытке вводят извне, развивается острая надпочечниковая недостаточность, вплоть до шока, обостряются болезни, по поводу которых применяли препарат; • «стероидный диабет» в связи с влиянием на углеводный и жировой обмен; • снижение иммунитета, в результате проявляются скрытые инфекции, обостряются туберкулез и другие инфекции; |
| Плохое заживление ран |
| Рис. 9. Побочные эффекты глюкокортикоидов (Вапд Н.Р. а1., 2008) |
|
|
| Внутричерепная гипертензия Катаракта Лунообразное лицо, покраснение щек Отложение жира на животе Асептический некроз головки бедренной кости Кровоподтеки |
| Эйфория (иногда депрессия эмоциональная лабильность)] Горб буйвола Гипертензия Истощение кожи |
| Истощение рук и ног, атрофия мышц |
| А также:остеопороз; тенденция к гипергликемии; отрицательный азотистый баланс; повышение аппетита, повышенная чувствительность | к инфекции; ожирение. |
• задержка натрия и воды, потеря калия, повышение АД, отеки;
| Частная фармакология |
• отложение жира на лице (лунообразное лицо), на шее;
• остеопороз при длительном лечении может привести к пато логическим переломам позвонков, ребер;
• мышечная слабость вследствие потери структурного белка и сократительной активности скелетных мышц;
• провоцирование язвенной болезни желудка и 12-перстной кишки при длительном применении препарата;
• эйфория, бессонница, судороги.
Преднизолон — широко применяемый ГК средней продолжи тельности действия, хорошо проникающий через кожу и слизи стые оболочки. По сравнению с гидрокортизоном оказывает менее выраженное минералокортикоидное действие.
Триамцинолон (полкортолон), как противовоспалительное сред ство, примерно в 5 раз активнее гидрокортизона. Практически не влияет на выведение натрия, хлора, калия и воды. При длительном применении возможна атрофия мышц, депрессия.
Дексаметазон — фторированное производное преднизолона — в 30 раз превосходит гидрокортизон по противовоспалительной активности. У него мало выражены минералокортикоидные свой ства. Чаще вызывает «стероидный диабет» и синдром отмены.
Флуметазона пивалат — фторированное производное — плохо всасывается из мазевых форм через кожу и слизистые оболочки, оказывает местное действие; при его применении снижен риск побочных эффектов.
Беклометазона дипропионат — глюкокортикоид, практически не оказывающий системного действия; его применяют в виде аэрозольных ингаляций при бронхиальной астме и вазомоторном рините.
Побочные эффекты — охриплость голоса, кашель, кандидоз полости рта и верхних дыхательных путей. Их профилактика — полоскания рта и горла водой после ингаляции.
Препараты гормонов половых желез, анаболические стероиды
Важнейшие функции половых гормонов, вырабатываемых половыми железами, — участие в формировании вторичных половых признаков (форма тела, распределение жировой ткани, характер волосяного покрова, голос, психика), осуществление репродуктивной функции и др. Функция половых желез и синтез половых гормонов контролируются гонадотропными гормонами гипофиза — фолликулостимулирующим и лютеонизирующим.
Классификация препаратов половых гормонов:
• препараты женских половых гормонов — эстрогены, гестагены, гормональные контрацептивные средства;
• препараты мужских половых гормонов — андрогены, анаболические стероиды.
| Лекарственные средства, влияющие на обменные процессы |
В клинической практике используют и препараты, блокирующие действие половых гормонов, — антиэстрогены и антиандрогоны..
Женские половые гормоны — эстрогены — эстрадиол и эстрон — синтезируются в фолликулах яичников в процессе их созревания и первой половине менструального цикла; во второй половине цикла желтым телом, образующимся после овуляции (разрыва фолликула и выхода яйцеклетки), вырабатывается прогестерон. Эстрогены способствуют пролиферации эндометрия в первые две недели цикла. Прогестерон переводит эндометрий из фазы пролиферации в фазу секреции, что важно для имплантации оплодотворенной яйцеклетки и дальнейшего развития беременности. Если оплодотворение не произошло, желтое тело подвергается обратному развитию и наступает менструация — отторжение слизистой шдометрия. Эстрогены стимулируют развитие молочных желез, гестагены способствуют разрастанию железистой ткани молочных желез.
Женские половые гормоны влияют и на внерепродуктивные системы. Так, эстрогены влияют на прочность костей: повышение секреции кальцитонина, всасывания кальция в кишечнике. Эстрогены способствуют увеличению синтеза белка в миометрии, повышению свертываемости крови (увеличивается содержание фибриногена в крови), АД и количеству липопротеидов высокой плотности — антиатеросклеротический эффект. Препараты геста- генных гормонов оказывают иммунодепрессивный, антиандрогенный и диуретический действия.
Эстрогенные препараты стероидной структуры — эстрадиола Дд и пропионат, эстрон, этинилэстрадиол, и нестероидной структуры — синестрол (гексэстрол), диэтилстильбэстрол.
Эстрон получают из мочи беременных женщин или беременных ж и вотных. Эстрадиола дипропионат активнее эстрона и действует значительно продолжительнее. Наиболее активный эстроген — полусинтетический препарат этинилэстрадиол. Синэстрол по активности аналогичен эстрону; его приниают внутрь и вводят внутримышечно.
Показания к применению эстрогенов:
• гипофункции яичников после хирургической и лучевой кастрации (заместительная терапия);
• отставание полового развития;
• климактерические нарушения, остеопороз у женщин в период менопаузы;
• аменорея (отсутствие менструаций) и нарушение менструального цикла;
| Частная фармакология |
• лечение рака предстательной железы и рака молочной железы в климактерическом периоде.
Побочные эффекты — тошнота, головная боль, отеки, повышение АД, тромбофлебит и тромбоэмболия, маточные кровотечения, нарушение функций печени и почек.
Антиэстрогены (кломифен, тамоксифен) применяют при женском бесплодии, при нарушении половой функции у мужчин. Кроме того, их используют в онкологии в качестве противоопухо левого средства при раке молочной железы.
Все гестагенные препараты — стероиды — прогестерон или его синтетические производные — оксипрогестерона капронат, прегнин (этистерон). Прогестерон вводят внутримышечно в масляных рас творах. Оксипрогестерона капронат — гестаген длительного дей ствия. Его эффект наступает медленнее и продолжается 7—14 дней,
Показания к применению гестагенов:
• угрожающий или привычный выкидыш;
• нарушения менструального цикла;
• маточные кровотечения;
• циклические набухания молочных желез.
Побочные эффекты гестагенов — тошнота, головная боль, депрессия, отеки, увеличение массы тела.
Препараты женских половых гормонов применяют в качестве противозачаточных средств, принимаемых внутрь. Для профилак тики беременности эстрогенные препараты применяют в сочетании с гестагенными или только гестагенные.
Комбинированные контрацептивы для примема внутрь делят на монофазные (ригевидон, нон-овлон), двухфазные (антеовин) и трехфазные (трирегол, триквилар).
Гестагенные контрацептивы для приема внутрь — континуин, микролют и др.
Механизм контрацептивного действия:
• подавление овуляции за счет совместного действия эстрогенного и гестагенного гормонов на гипоталамо-гипофизарную систему, вследствие чего уменьшается секреция гонадотропных гормонов, вызывающих овуляцию;
• повышение вязкости и кислотности слизи шейки матки, что препятствует прохождению сперматозоидов в полость матки;
• нарушение условий для имплантации оплодотворенной яйцеклетки.
Прием комбинированных (монофазных) эстроген-гестагенных препаратов (входят гестаген и эстроген в определенных количе-
і і мах) начинают с 1-го или 5-го дня от начала менструации по I таблетке в день в течение 21 дня. Далее цикл приема таблеток повторяют после 7-дневного перерыва. Двух- и трехфазные комбинированные препараты отличаются тем, что выпускаются в виде набора таблеток, содержащих разные количества гестагена и эстрогена, и применяют их соответственно физиологическому течению менструального цикла. Они содержат меньше гормонов, слабее влияют на метаболические процессы (содержание липидов, свер- іываемость крови), вызывают меньше диспептических явлений.)ти препараты показаны преимущественно девушкам до 18 лет и женщинам старше 40 лет. Их принимают по той же схеме, что и монофазные препараты.
| Лекарственные средства, влияющие на обменные процессы |
Комбинированные эстроген-гестагенные препараты применяют и при гинекологических заболеваниях: монофазные — при эндометриозе, аменорее, двух- и трехфазные — при олигоменорее, при климактерическом синдроме. Побочные эффекты — тошнота, рвота, задержка жидкости, тромбоэмболия, гипертензия, нарушение функции печени.
Гестагенные контрацептивы (континуин, микролют) принимают внутрь, применяют при наличии противопоказаний или непереносимости комбинированных препаратов. Препараты, содержащие гестагены, менее токсичны, но и менее надежны.
Существуют препараты, содержащие большие дозы эстрогенов или гестагенов, — посткоитальные контрацептивы (пости- нор), которые применяют в первые 24—48 ч после полового акта. Кроме того, существуют препараты пролонгированного действия, обеспечивающие контрацептивный эффект продолжительностью несколько месяцев и более.
Основной гормональный препарат мужских половых желез — тестостерон, который вырабатывается у мужчин интерстициальными клетками яичек. Значительная часть тестостерона во многих органах превращается в дигидротестостерон, обладающий большей биологической активностью. Мужские половые гормоны участвуют в формировании первичных и вторичных половых признаков мужчин, контролируют сперматогенез. Они стимулируют синтез белка в мышцах, увеличивают реабсорбцию в почечных канальцах воды, ионов кальция, натрия, хлора.
В медицинской практике широко применяют препараты тестостерона — тестостерона пропионат и тестэнат.
Показания к их применению — гипогонадизм, патологически протекающий мужской климакс, бесплодие, импотенция у мужчин (заместительная терапия); остеопороз; миома и рак матки, рак молочной железы и яичников.
Побочные эффекты — повышенная половая возбудимость, при знаки маскулинизации у женщин, гепатотоксичность, отеки.
| Частная фармакология |
Антиандрогены (ципротерон, флутамид) блокируют рецепторы андрогенов, нарушая превращение тестостерона в дигидротесто стерон. Их применяют при раке предстательной железы, избытом ной андрогенизации у женщин, при раннем половом созревании детей.
Анаболические стероиды — синтетические вещества стероидной структуры — имеют два самостоятельных действия: анаболический и андрогенный. Андрогенные свойства анаболических стероидом значительно слабее, анаболическое действие относительно соот ветствующих андрогенов либо не изменено, либо сильнее.
Анаболические стероиды — ретаболил (нандролон), силаболин. Основное их действие — влияние на белковый обмен: увеличива ют синтез структурных (мышечной, костной и других тканей) и ферментных белков. Анаболические стероиды улучшают тканевое дыхание, усиливают образование АТФ, улучшают белоксинтезиру ющую и антитоксическую функцию печени. Препараты усиливают эритропоэз и лейкопоэз, ускоряют образование костной мозоли и заживление кожных покровов при повреждениях, трофических язвах. Основное применение анаболических стероидов — стимуляция репаративных процессов в разных органах и ускорение реабилитации после травмы, тяжелой операции, инфекции, интоксикации.
Наиболее опасный побочный эффект анаболических стероидов — поражение печени. Из-за повышения анаболиками синтеза в печени факторов свертывания крови их применение ограничено у больных со склонностью к тромбофлебитам и эмболии.
ВИТАМИННЫЕ ПРЕПАРАТЫ
Учение о витаминах начало развиваться сравнительно недавно — конец XIX в. и начало XX в. Заболевания, названные авитаминозами, известны давно. Так, 2500 лет назад китайцы описали заболевание бери-бери — авитаминоз В1
Витамины — низкомолекулярные органические соединения, необходимые для механизмов ферментативного катализа, нормального обмена веществ, поддержания гомеостаза и биохимического обеспечения всех жизненных функций организма.
Различают:
• собственно витамины:
- водорастворимые витамины: аскорбиновая кислота — витамин С;
витамины группы В: тиамин — витамин В1,
рибофлавин — витамин В2, семейство пиридоксина — витамин В6, семейство кобаламина — витамин В|2, семейство ниацина — витамин РР, семейство фолацина — фолиевая кислота, пантотеновая кислота, биотин;
| Лекарственные средства, влияющие на обменные процессы |
- жирорастворимые витамины — витамины А, Д, Е, К;
• витаминоподобные вещества — холин, инозит, кислота липо- евая, оротовая, карнитин, биофлавиноиды, пангамовая кислота, витамин II, параминобензойная кислота (ПАБК) — вещества, дефицит которых не приводит к явно выраженным нарушениям или которые по своим функциям ближе не к витаминам, а к другим незаменимым пищевым веществам.
Соединения, которые не являются витаминами, но служат предшественниками их образования в организме, — провитамины. Например, каротиноиды в организме превращаются в витамин А.
Существуют и антивитамины — вещества, связывающие или разрушающие витамины (аскорбатоксидаза, тиаминаза, белок яйца — авидин), снижающие их активность (противотуберкулезный препарат изониазид).
Большинство витаминов не синтезируются в организме человека и поступают с пищей. При недостаточности витаминов в пище, нарушении их всасывания или при повышенной в них потребности возникает дефицит витаминов. В зависимости от уровня дефицита витаминов в организме возможна витаминная недостаточность — авитаминоз, гиповитаминоз и прегиповитаминозные состояния.
Авитаминоз возникает при отсутствии витаминов в пище или при неспособности организма ассимилировать их; характеризуется тяжелыми клиническими проявлениями — цинга, рахит, бери- бери и др.
Гиповитаминоз — состояние умеренного дефицита, если потребность организма в витаминах удовлетворена не полностью; характеризуется нечетко выраженной клинической картиной («куриная слепота» при недостаточности витамина А). Прегиповитаминозные состояния — скрытые формы витаминной недостаточности, при которых клинические проявления отсутствуют; наблюдают разнообразные изменения неясного характера — общая слабость, быстрая утомляемость, сонливость, снижение работоспособности, иммунитета.
При всех этих состояниях применяют витаминные препараты, причем основа дозирования — соответствие их суточной потребности, т.е. вводят в дозах, близких к их суточной потребности. При лечении заболевания, не связанного с дефицитом витаминов, и при использовании их для направленного действия на обменные процессы или физиологические функции организма многие витамин
ные препараты применяют в дозах, значительно превышающих их суточную потребность, — фармакодинамическое действие.
| Частная фармакология |
Помимо витаминов в клинической практике применяют кофер- менты или их близкие предшественники, которые часто оказывают более быстрое и выраженное действие, чем витаминные препараты.
Тиамин (витамин участвует в регуляции углеводного и липид
ного обмена, обладает кардиотрофическим, кардиотоническим и антиневритическим действием. При недостатке витамина развиваются полиневрит, мышечная слабость, образуется кардиотокси- ческий метаболит. При авитаминозе возникает болезнь бери-бери.
Препараты витамина В] — тиамина бромид, тиамина хлорид, коферментный препарат — кокарбоксилаза. Тиамина бромид и тиамина хлорид применяют для предупреждения и лечения гипо- и авитаминоза В,, при неврите, радикулите, невралгии, периферических параличах и т.д. Препараты принимают внутрь и вводят парентерально. Они малотоксичны, но иногда вызывают аллергические реакции. Не рекомендуют вводить их в одном шприце с витамином В6: пиридоксин препятствует фосфорилированию тиамина; с витамином В|2; цианокобаламин усиливает аллергизирующие свойства тиамина, а содержащийся в нем кобальт разрушает витамин Вг Тиамина хлорид обладает выраженным раздражающим действием, поэтому его применение у детей ограничено.
Биологические свойства кокарбоксилазы не вполне совпадают со свойствами тиамина; для лечения авитаминоза и гиповитаминоза В, ее не применяют. Кокарбоксилазу используют при диабетическом ацидозе, печеночной и почечной недостаточности, дыхательном ацидозе при хронической легочно-сердечной недостаточности, диабетической и печеночной коме, недос
 2020-06-29
2020-06-29 260
260