ГЛАВА 5. РЕАБИЛИТАЦИЯ БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ
5.1. КАРДИОРЕАБИЛИТАЦИЯ
Сердечно-сосудистые заболевания остаются основной причиной летальности во всем мире. По данным ВОЗ, в РФ на их долю приходится 56% всех смертельных исходов, при этом почти половина из них (26%) обусловлена ИБС. Именно поэтому одной из первостепенных задач здравоохранения остается поиск более эффективных методов профилактики и лечения пациентов с сердечно-сосудистыми заболеваниями (Беленков Ю.Н., Вялков А.И.).
Современное представление о патогенезе заболеваний сердечно-сосудистой системы и механизмах влияния различных средств (методов) реабилитации позволяет рассматривать последние как важный фактор предупреждения и лечения болезней системы кровообращения.
В настоящее время полностью отвергнуто бытовавшее ранее мнение о необходимости полного покоя или ограничения подвижности больного на период лечения. Наоборот, малоподвижный образ жизни - один из существенных факторов в развитии таких болезней, как атеросклероз, гипертоническая болезнь и др. Гиподинамия ведет не только к возникновению, но и к прогрессированию многих заболеваний сердечно-сосудистой системы. При многих болезнях терапевтическая значимость физиологически обоснованных и методически правильно применяемых средств реабилитации весьма велика. Стало понятно, что физические нагрузки у пациентов приводят к сокращению периода восстановления и снижению риска осложнений, таких как тромбоэмболия легочной артерии или сердечная недостаточность.
Таким образом, в настоящее время формируется четкое понимание, что только лишь интервенционных вмешательств и фармакологического лечения сердечно-сосудистых заболеваний недостаточно. В статье 7 Европейской хартии здорового сердца отмечено, что уменьшение последствий установленных сердечно-сосудистых заболеваний возможно не только за счет ранней диагностики и оптимального лечения, но и при использовании средств реабилитации и профилактики, включающих изменение образа жизни.
Кардиореабилитация - это мультидисциплинарное вмешательство, улучшающее физическое и психическое здоровье пациента. В настоящее время кардиореабилитация рекомендована Европейским обществом кардиологов, Американской кардиологической ассоциацией, Американской коллегией кардиологов и обществами РФ (Всероссийское научное общество кардиологов, Общество специалистов по сердечной недостаточности) для лечения пациентов с коронарной болезнью сердца, после острого коронарного события и страдающих хронической сердечной недостаточностью. Выделены краткосрочные и долгосрочные задачи кардиореабилитации (Арутюнов Г.П.).
— Краткосрочные задачи кардиореабилитации:
■ стабилизация сердечно-сосудистых заболеваний и обеспечение контроля над его симптомами;
■ восстановление оптимального физического и психологического состояния, необходимого для возвращения пациента к привычному образу жизни;
■ снижение риска рецидивов болезни, улучшение качества жизни.
— Долгосрочные задачи кардиореабилитации:
■ выявление и устранение факторов риска;
■ стабилизация или предотвращение прогрессирования атеросклеротического процесса;
■ снижение заболеваемости и смертности.
Процесс кардиореабилитации разделяют на четыре этапа, последовательно сменяющих друг друга (Арутюнов Г.П., Карпов Ю.А., Аронов Д.М.).
— 1-й этап (3-4 дня либо до стабилизации состояния пациента) - госпитальный. Задачи: информирование и оказание психологической поддержки пациенту.
2-й этап (продолжение госпитального этапа) - составление плана последующего лечения и обследования пациента, обсуждение с пациентом дальнейшего течения заболевания. Перед выпиской из стационара рекомендовано проведение нагрузочного теста для определения толерантности к физической нагрузке.
— 3-й этап (до 6-13 нед после острого коронарного события). Это стадия начала реабилитационной программы, включающей физические тренировки и обучающие мероприятия. Важное значение имеют психосоциальная поддержка, консультации, касающиеся факторов риска и здорового образа жизни. Физические тренировки проводят на базе медицинских учреждений.
— 4-й этап рассчитан на длительный период времени. Увеличение физической активности, психологическое консультирование, обучение и модификация факторов риска происходят на поликлиническом этапе в рамках школы для пациентов, где должен сохраняться контроль адекватности и безопасности выполнения пациентом рекомендаций по здоровому образу жизни.
Методы, применяемые в кардиореабилитации
— Медикаментозная терапия с разнообразием способов доставки ЛС в организм (например, инъекционный, ингаляционный, лекарственный электрофорез и др.).
— Физические факторы:
■ постоянные, импульсные и переменные токи, токи высокой частоты, светолечение, включая лазеротерапию, ультразвук и др.;
■ бальнеотерапия (души, криотерапия, ванны - жемчужные, кислородные и др.).
— Психотерапевтическая коррекция состояния пациентов на различных этапах реабилитации.
— Различные средства ЛФК:
■ физические упражнения в палате, зале ЛФК, водной среде;
■ аэробные и анаэробные тренировки;
■ тренировки с использованием различных тренажеров.
— Различные виды массажа (лечебный, точечный, сегментарно-рефлекторный и др.).
— Лечебное питание.
Подбор реабилитационных программ (комплексов) индивидуально определяется, с одной стороны, нозологией, степенью тяжести и фазой течения заболевания, выраженностью патофизиологических нарушений, сопутствующей патологией; с другой - механизмом действия применяемой методики, ее возможностью влиять на этиологические факторы и патофизиологические результаты стратегически, симптоматически или вспомогательно.
Подбор оптимальной физической нагрузки. При индивидуальном подборе физических нагрузок необходимо определить следующие их параметры:
— вид (аэробная, анаэробная и др.);
— интенсивность;
— продолжительность;
— частота тренировки.
Интенсивность, продолжительность и частота тренировки.
В 1995 году Центром контроля и профилактики заболеваний США и Американской коллегией спортивных врачей были даны рекомендации, согласно которым каждый взрослый человек должен выполнять физические нагрузки средней и высокой интенсивности в течение как минимум 30 мин ежедневно. Цель этого обращения к населению - повышение приверженности здоровому образу жизни. Для людей с хроническими заболеваниями, не влияющими на физическую активность, были показаны:
— аэробные нагрузки:
■ средней интенсивности в течение как минимум 30 мин в день 5 раз в неделю; или
■ высокой интенсивности в течение как минимум 20 мин в день 3 раза в неделю;
■ возможно сочетание нагрузок средней и высокой интенсивности (например, сочетание быстрой ходьбы по 30 мин 3 раза в неделю и бега по 20 мин 2 раза в неделю);
■ аэробные нагрузки средней интенсивности, эквивалентные быстрой ходьбе и приводящие к значительному увеличению ЧСС, можно суммировать до необходимых 30 мин из блоков по 10 мин и более;
— анаэробные нагрузки:
— проводят как минимум 2 раза в неделю в дни, не следующие друг за другом;
— 8-10 упражнений для крупных мышечных групп;
— для увеличения силы мышц используют вес, позволяющий выполнять 8-12 повторов до появления чувства усталости.
Определение интенсивности нагрузок:
— низкая интенсивность: менее 3,0 метаболических единиц (МЕ);
— средняя интенсивность: 3,0-6,0 метаболических единиц (МЕ);
— высокая интенсивность: более 6,0 метаболических единиц (МЕ).
В табл. 5.1 приведена интенсивность различных видов физических нагрузок.
Таблица 5.1. Физические нагрузки различной интенсивности (Арутюнов Г.П.)
| Вид нагрузки | Интенсивность, МЕТ |
| Низкая интенсивность (менее 3,0 МЕТ) | |
| Прогулка (вокруг дома, офиса по твердой поверхности) Работа за компьютером Стирка, приготовление еды | 2,0 1,5 2,0-2,5 |
Окончание табл. 5.1
| Вид нагрузки | Интенсивность, МЕТ |
| Бильярд Рыбалка сидя Игра на музыкальных инструментах | 2,5 2,5 2,0-2,5 |
| Средняя интенсивность (3,0-6,0 МЕТ) | |
| Медленная ходьба (4,8 км/ч) Быстрая ходьба (6,4 км/ч) Бадминтон, баскетбол (тренировка) Медленное плавание Настольный теннис Рыбалка стоя Бальные танцы Мытье окон, машины | 3,3 5,0 4,5 6,0 4,0 4,0 3,0 3,0 |
| Высокая интенсивность (более 6,0 МЕТ) | |
| Бег Бег на лыжах Баскетбол (игра) Волейбол (игра), пляжный волейбол Быстрое плавание Футбол (тренировка) Футбол (игра) Перенос тяжелых предметов (кирпичи) | 6,3 7,0-9,0 8,0 8,0 8,0-11,0 7,0 10,0 7,5 |
Интенсивность физических нагрузок для больных с заболеваниями сердечно-сосудистой системы определяют следующим образом.
— Интенсивность нагрузки должна соответствовать ЧСС, равной 50-70% максимальной ЧСС, достигнутой во время пробы с физической нагрузкой или рассчитанной по формуле:
ЧССмакс = 220 - возраст (лет).
— Самостоятельная оценка больным интенсивности нагрузки с использованием шкалы Борга. Рекомендован диапазон значений в пределах 11-13.
— У пациентов с выявленной во время пробы с физической нагрузкой ишемией миокарда рекомендовано проведение занятия при ЧСС на 10 уд./мин меньше ЧСС, при которой возникает ишемическая реакция.
— Рекомендованная частота занятий - 3-7 раз в неделю.
В табл. 5.2 представлены рекомендации по выбору вида, интенсивности и продолжительности нагрузок.
Таблица 5.2. Стандартные рекомендации по выбору вида, интенсивности и продолжительности физических нагрузок и частоты тренировок (Арутюнов Г.П.)
| Параметры | Рекомендации |
| Вид нагрузки | Длительная нагрузка на выносливость (аэробная): ходьба, бег, езда на велосипеде, плавание, подъем по лестнице, занятия на эллиптических тренажерах, танцы в аэробном режиме |
| Продолжительность | Как минимум 20-30 мин (желательно 45-60 мин) |
| Частота | Желательно 6-7 раз в неделю (минимум 3 раза в неделю) |
| Интенсивность | Соответствует 50-80% УО2реак (близко к анаэробному порогу), или от максимальной величины ЧСС, или 40-60% резерва ЧСС, или 10-14 баллам (из 20) по шкале Борга |
Помимо силовых нагрузок в последнее время в реабилитационном процессе используют интервальные нагрузки - чередование нагрузок высокой и низкой интенсивности (Moholdt T.T., Amundsen B.H.). Круговые нагрузки (рис. 5.1) позволяют создавать интервальную нагрузку, дают возможность контроля, обеспечения 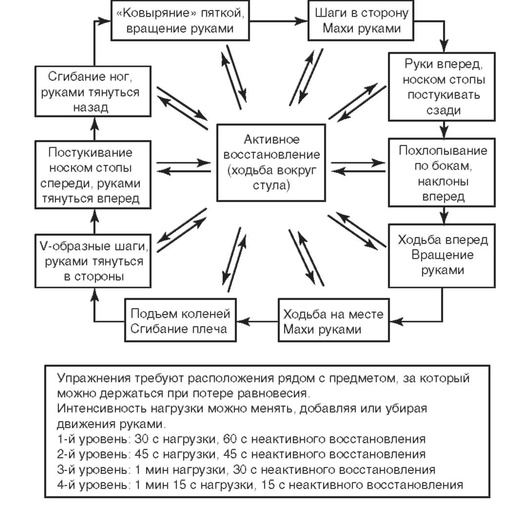
Рис. 5.1. Круговая интервальная нагрузка (Cowie A., 2008)
5.2. ИНФАРКТ МИОКАРДА
Инфаркт миокарда (ИМ) (от лат. infarcere - фаршировать) - некроз сердечной мышцы в результате остро возникшего и резко выраженного дисбаланса между потребностью миокарда в кислороде и его доставкой. Наиболее частая причина ИМ - тромбоз венечной артерии, развившийся на фоне атеросклеротических изменений (до 90% всех случаев).
5.2.1. СТАЦИОНАРНЫЙ ЭТАП РЕАБИЛИТАЦИИ
При неосложненном течении острого ИМ оценка факторов риска и включение пациента в программу физической реабилитации возможны спустя сутки от начала заболевания. При осложненном ИМ кардиореабилитацию начинают после стабилизации клинического состояния пациента, физическую активность увеличивают постепенно.
Физический аспект занимает центральное место в программе реабилитации больного ИМ, поскольку время и степень восстановления физических возможностей во многом определяют эффективность психологической и социальной реабилитации.
Отличительные особенности программ физической реабилитации больных ИМ на этом этапе следующие (Николаева Л.Ф., Аронов Д.М.).
— Ранняя активизация и относительно более ранняя выписка из стационара.
— Применение индивидуализированных программ реабилитации, что особенно важно для больных с осложненным течением заболевания.
— Физическая реабилитация на этом этапе направлена на достижение такого уровня физической активности больного, при котором он мог бы обслуживать себя, подниматься на один этаж по лестнице и совершать прогулки до 2-3 км в 2-3 приема в течение дня без существенных отрицательных реакций.
Программу физической реабилитации больных острым ИМ составляют с учетом принадлежности больного к одному из четырех классов тяжести состояния. Класс тяжести определяют на 2-3-й день болезни после ликвидации болевого синдрома и таких осложнений, как кардиогенный шок, отек легких, тяжелые аритмии.
В основу разделения больных ИМ на 4 класса тяжести на стационарном этапе реабилитации положены различные виды сочетания основных показателей особенностей течения заболевания: обширность и глубина ИМ, наличие и характер осложнений, выраженность коронарной недостаточности. В табл. 5.3 представлена классификация тяжести состояния больных ИМ на стационарном этапе реабилитации, гибкость которой нацелена на обеспечение дифференцированного построения программы физической реабилитации.
Таблица 5.3. Характеристика тяжести состояния больных инфарктом миокарда в остром периоде болезни (Николаева Л.Ф., Аронов Д.М.)
В табл. 5.4 представлена программа физической реабилитации больных инфарктом миокарда на стационарном этапе реабилитации.
Таблица 5.4. Программа физической реабилитации больных инфарктом миокарда на стационарном этапе реабилитации
| Ступень активности | Бытовые нагрузки. Лечебная гимнастика | День начала реабилитации в зависимости от класса тяжести | |||
| I | II | III | IV | ||
| Ia | Двигательный режим - постельный. Поворот на бок, движение конечностями. Пребывание в постели с приподнятым головным концом 2-3 раза в день по 10 мин. Пользование судном | 1 | 1 | 1 | 1 |
| Iб | Двигательный режим - полупостельный. То же + присаживания 5-10 мин 2-3 раза в день. Комплекс лечебной гимнастики № 1 (лежа на спине). Бритье, чистка зубов, умывание | 2 | 2 | 2-3 | 3 |
| IIa | Двигательный режим - палатный. То же + более длительно (2-3 раза). Принятие пищи сидя. Пересаживание на стул и выполнение того же объема бытовых нагрузок. Комплекс ЛГ № 1 (лежа на спине) | 3-4 | 5-6 | 6-7 | 7-8 |
| Но не ранее, чем начнет формироваться коронарный зубец Т на ЭКГ | |||||
| IIб | Двигательный режим - палатный. То же + ходьба по палате. Прием пищи, сидя за столом. Комплекс ЛГ № 2 (сидя, индивидуально) | 4-5* | 6-7* | 7-8* | 9-10* |
| IIIa | Двигательный режим - свободный. То же + бытовые нагрузки, пребывание сидя без ограничений. Ходьба по коридору с 50 м до 200 м в 2-3 приема. Комплекс ЛГ № 2 (сидя, индивидуально) | 6-10* | 8-13* | 9-15* | Индивидуально |
Окончание табл. 5.4
| Ступень активности | Бытовые нагрузки. Лечебная гимнастика | День начала реабилитации в зависимости от класса тяжести | |||
| I | II | III | IV | ||
| IIIб | Двигательный режим - свободный. Прогулки по коридору без ограничений. Освоение одного пролета, позднее - одного этажа лестницы. Полное самообслуживание. Душ. Комплекс ЛГ № 3 (сидя и стоя, групповые занятия в «слабой» группе) | 11-15* | 14-16* | 16-18* | То же |
| IVб | То же + ходьба по улице на расстояние 1-15 км в темпе 80-90 шагов в минуту в 2 приема. Комплекс ЛГ № 4 в «сильной» группе | 21-26* | 21-30* | 22-32* | То же |
| IVв | То же + ходьба по улице на расстояние 2-3 км в 2-3 приема в темпе 80-90 шагов в минуту в оптимальном для больного темпе. Комплекс ЛГ № 4 в «сильной» группе. Велоэргометрия | До 30 дней | 31-45 | 33-45 | |
* У больных 60 лет и старше или страдавших до настоящего ИМ артериальной гипертензией, сахарным диабетом (независимо от возраста), или перенесших ИМ, указанный срок удлиняют на 2-3 дня.
Врач ЛФК, лечащий врач (кардиолог) и инструктор ЛФК совместно определяют объем и характер нагрузки, разрабатывают методику ЛГ на данном этапе, периодически осуществляют контроль за адекватностью нагрузок, проводят консультации больных по вопросам двигательного режима.
Весь период восстановительного лечения предусматривает 4 ступени двигательной активности на стационарном (I-IV) и 3 ступени на санаторном (V-VII) этапе реабилитации. С целью более детальной характеристики ежедневного уровня физических и бытовых нагрузок и постепенного их наращивания каждую ступень условно подразделяют на подступени (всего их 9). Указанные сроки активизации больных, безусловно, ориентировочные.
Ступень I характеризуется пребыванием больного на постельном режиме. Физическую активность в объеме подступени «а» (см. табл. 5.4) разрешают после купирования болевого синдрома, тяжелых осложнений и ограничивают сроком в одни сутки.
Противопоказания к переводу больного на подступень «б»:
— сохранение приступов стенокардии (до 2-4 в сутки);
— выраженные признаки недостаточности кровообращения в виде синусовой тахикардии (до 100 в 1 минуту и более);
— тяжелая одышка в покое или при малейшем движении;
— большое количество застойных хрипов в легких;
— приступы сердечной астмы или отека легких;
— сложные тяжелые нарушения ритма, провоцируемые физической нагрузкой или ведущие к нарушению гемодинамики.
ЛГ обеспечивает постепенное расширение режима двигательной активности больного. Занятия проводят индивидуально, цель - борьба с гипокинезией, продолжительность - 10-12 мин. В первые дни заболевания простые физические упражнения и психокоррекция состояния больного играют важную психотерапевтическую роль. Темп выполнения упражнений медленный. Обязательно следят за пульсом; при увеличении частоты пульса более чем на 15-20 уд./мин следует сделать паузу для отдыха.
Ступень II включает объем физической активности больного в период палатного режима (см. табл. 5.2). Эту ступень активности разрешают лишь в том случае, если на ЭКГ начинает формироваться «коронарный» зубец Т. В этот период назначают комплекс ЛГ № 2, который также проводят индивидуально. Основные его цели - предупреждение гиподинамии, щадящая тренировка кардио-респираторной системы, подготовка больного к свободной ходьбе, подъему по лестнице. Перевод больного на II ступень активности возможен только при следующих условиях:
— физическая активность в объеме I ступени не вызывает патологической реакции на нагрузку;
— за этот период не возникло никаких новых осложнений;
— на ЭКГ не появились признаки расширения зон инфарцирования;
— не наблюдались тяжелые повторные приступы стенокардии;
— стабилизировалось АД.
Внимание! При развитии этих симптомов перевод больного на следующую ступень активности откладывают до стабилизации состояния.
Ступень III включает объем физической активности больного в период свободного двигательного режима (от первого выхода в коридор до первой прогулки на улице).
Противопоказания:
— выраженная недостаточность кровообращения (стадия IIA и выше);
— нарушения атриовентрикулярной проводимости с приступами Адамса-Стокса-Морганьи или коллаптоидными состояниями;
пароксизмальные нарушения ритма.
Основная задача ЛГ (комплекс № 3) - подготовка больного к дозированной тренировочной ходьбе и к полному самообслуживанию. Занятия проводят малогрупповым методом; продолжительность - 20 мин, ИП - сидя и стоя, темп выполнения - медленный с постепенным ускорением. Дополнительно больным рекомендуют самостоятельно выполнять комплекс ЛГ № 1 в виде УГГ во второй половине дня.
Первый подъем по лестнице лучше осуществлять под контролем телемониторирования, позволяющего выявить не только реакцию ЧСС на нагрузку, но и нарушение ритма, снижение сегмента ST, отражающее развитие ишемии миокарда в ответ на данную нагрузку.
Ступень IV назначают больным при появлении на ЭКГ тенденции к формированию рубцовой стадии ИМ. При формировании аневризмы сердца этот ЭКГ-признак теряет свою значимость.
Показания к переводу больного на IV ступень активности - благоприятная реакция сердечно-сосудистой системы на режим III ступени, отсутствие новых осложнений.
Частые приступы стенокардии, пароксизмальные нарушения ритма, недостаточность кровообращения стадии ПБ и выше, нарушения атриовентрикулярной проводимости исключают возможность перевода больного на эту ступень активности.
Последняя для стационарного этапа - IV ступень - предусматривает расширение режима двигательной активности до уровня, на котором больной может быть переведен в специализированное отделение для долечивания больных ИМ кардиологического санатория. Первый выход больного для прогулки на улицу: ходьба в темпе 70-80 шаг./мин - 500-900 м в 1-2 приема. Важно учитывать не только реакцию больного на нагрузку, но и погодные условия (в сильный мороз, дождь и ветреную погоду прогулки не совершают).
На данной ступени активности больному назначают комплекс ЛГ № 4 для подготовки к переводу в санаторий. Занятия проводят групповым методом. Можно выполнять физические упражнения, усиливая нагрузку не только увеличением числа повторений и ускорением темпа движений, но и усложнением отдельных упражнений специальными приемами (например, ходьба с высоким подниманием колена, маховые движения, энергичные динамические упражнения для верхних конечностей и др.). ЧСС на высоте нагрузки может достигать 120-130 уд./мин, т.е. оказывать тренирующее воздействие на сердечно-сосудистую систему и организм в целом.
Подступени «б» и «в» отличаются от предыдущей увеличением темпа ходьбы, расстояния (80-90 шаг./мин - 1-1,5 км 2 раза в день) и числа повторений упражнений (ЛГ № 4), сохраняя прежние нагрузки.
Перед выпиской из стационара больным проводят велоэргометрическую пробу для более дифференцированного построения программ реабилитации и подбора оптимального тренирующего режима уже на госпитальном этапе. Если больным противопоказана велоэргометрия или ее невозможно провести по другим причинам, проводят пробу с дозированной ходьбой под контролем телемониторирования, которая позволит определить индивидуальный оптимальный темп ходьбы.
При оценке реакции больного на физическую нагрузку, особенно при переводе его на каждую следующую ступень активности, большое значение имеют методы контроля состояния больного. Доступны и информативны клинические методы контроля - анализ самочувствия больного, наблюдение за его внешним видом и поведением, определение частоты пульса до, во время и после нагрузки, а также измерение АД.
При правильной активизации больных ИМ отрицательных явлений не возникает.
Показатели адекватной реакции:
— учащение пульса на высоте нагрузки и в первые 3 мин после нее не более чем на 20 уд./мин;
— учащение дыхания не более чем на 6-9 в 1 минуту;
— повышение систолического АД на 20-40 мм рт.ст., диастолического - на 10-12 мм рт.ст. (по сравнению с исходным);
— урежение пульса на 10 уд./мин, снижение АД не более чем на 10 мм рт.ст.
На ранних этапах активности клинические методы дополняют ЭКГ или телемониторированием ЭКГ.
5.2.2. САНАТОРНЫЙ ЭТАП РЕАБИЛИТАЦИИ
Задачи реабилитации в фазе выздоровления:
— восстановление физической работоспособности больных;
— психологическая реадаптация больных;
— подготовка больных к самостоятельной жизни и производственной деятельности.
Все мероприятия на санаторном этапе проводят больным дифференцированно в зависимости от их состояния, особенностей клинического течения болезни, наличия сопутствующих заболеваний и патологических синдромов.
Классификация предусматривает выделение четырех классов тяжести состояния больных ИМ в фазе выздоровления (табл. 5.5).
Таблица 5.5. Классификация тяжести клинического состояния больных инфарктом миокарда на санаторном этапе
| Группы осложнений | Нетрансмуральный инфаркт миокарда | Трансмуральный инфаркт миокарда | |
| Класс тяжести | |||
| Латентная (приступы стенокардии при данном объеме физической активности отсутствуют) | Отсутствует. Первая. Вторая. Третья | I II III IV | I II III IV |
| I степень (приступы стенокардии напряжения возникают редко и при достаточно выраженном физическом усилии) | Отсутствует. Первая. Вторая. Третья | II II III IV | II II III IV |
| II степень (приступы стенокардии возникают при малом физическом усилии и даже в состоянии относительного покоя) | Отсутствует. Первая. Вторая. Третья | III III III IV | III III III IV |
| III степень (стенокардия покоя, ночная или частая стенокардия напряжения) | Независимо от наличия или отсутствия осложнений | IV | IV |
Больным, которых относят к первым трем классам тяжести, показан санаторный этап реабилитации. Больным IV класса противопоказано направление в отделение долечивания местных санаториев, им требуется повторная госпитализация либо назначение ограниченного режима двигательной активности.
Реабилитацию осуществляют достаточно успешно и более быстрыми темпами при латентной и I степени коронарной недостаточности. При II степени расширение режима и назначение физических нагрузок проводят на фоне коронароактивной терапии и с большей осторожностью. При III степени санаторная реабилитация больных невозможна.
Для полной характеристики больных учитывают наличие осложнений, сопутствующие заболевания и синдромы, имеющиеся к моменту перевода в санаторий или развивающиеся во время пребывания в нем (табл. 5.6).
Таблица 5.6. Программа физической реабилитации больных, перенесших инфаркт миокарда, на санаторном этапе
| Ступень активности | Средства физической реабилитации | Ориентировочная продолжительность ступени, дни | ||
| I | II | III | ||
| IV | ЛГ - 20 мин. Тренировочная ходьба 300-500 м (темп - до 70 шаг./мин). Пик ЧСС - 90-100 уд./мин; продолжительность 3-5 мин 2-3 раза в день. Прогулки 2-4 км 2-3 раза в день (темп - 65 шаг./мин). Подъем по лестнице на 2-й этаж (темп - одна ступень за 2 с) | 1-3 | 2-4 | 4-7 |
| V | ЛГ - 25 мин. Тренировочная ходьба до 1 км (темп - 80-90 шаг./мин). Пик ЧСС при нагрузках - 100 уд./мин; продолжительность 3-5 мин 3-5 раз в день. Прогулки 4 км в день (темп - до 80 шаг./мин). Подъем по лестнице на 2-3-й этаж (темп - одна ступенька за 2 с) | 6-7 | 6-7 | 10-12 |
| VI | ЛГ - 30-40 мин. Тренировочная ходьба до 2 км (темп - 100-110 шаг./мин). Пик ЧСС при нагрузках - 100-110 уд./мин; продолжительность 3-6 мин до 4-6 раз в день. Прогулки 4-6 км в день (темп - менее 100 шаг./мин). Подъем по лестнице на 3-4-й этаж (темп - одна ступень за 1 с) | 7-8 | 9-10 | 7-8 |
| VII | ЛГ - 35-40 мин. Тренировочная ходьба 2-3 км (темп - 110-120 шаг./мин). Пик ЧСС - 110-120 уд./мин; продолжительность 3-6 мин 4-6 раз в день. Прогулки 7-10 км в день (темп - менее 110 шаг./мин). Подъем по лестнице на 4-5-й этаж (темп - одна ступенька за 1 с) | 7-8 | 3-4 | Не показана |
Программа физической реабилитации санаторного этапа - продолжение госпитальной фазы реабилитации и предусматривает постепенное увеличение объемов тренирующих и бытовых нагрузок. Срок адаптации тем продолжительнее, чем выше класс тяжести больного. Срок пребывания больных в санатории - 24 дня. Санаторные ступени активности - V, VI, VII. Основные средства - аэробные нагрузки: физические упражнения, дозированная тренировочная ходьба, тренировки на тренажерах (в частности, на велотренажерах), дозированный бег, плавание, ходьба на лыжах и др. Ведущие ориентиры в выборе тренирующих нагрузок и их дозировке - максимально допустимые значения ЧСС и продолжительность пороговых нагрузок.
5.3. ИШЕМИЧЕСКАЯ (КОРОНАРНАЯ) БОЛЕЗНЬ СЕРДЦА
Ишемическая болезнь сердца (ИБС) -заболевание, характеризующееся наличием острой или хронической коронарной недостаточности, несоответствием потребности миокарда в кислороде вследствие атеросклеротического сужения или спазма венечных артерий, ухудшения реологии крови и микроциркуляции, приводящее к нарушению структуры и функции сердца.
Наиболее частая причина ИБС - атеросклероз коронарных артерий. В основе развития ИБС лежат такие факторы риска, как пожилой возраст, высокое АД, курение, дислипидемия, СД, ожирение, а также наследственность.
5.3.1. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
Физические тренировки
Физические тренировки как самостоятельный и эффективный метод лечения различных заболеваний сердечно-сосудистой системы в настоящее время находят все большее применение, особенно в реабилитации больных ИБС.
Задачи:
— улучшение клинического и эмоционального состояния больного;
— повышение и поддержание физической работоспособности;
— вторичная профилактика ИБС.
В настоящее время для больных ИБС разработана дифференцированная программа физической реабилитации по четырем функциональным классам (табл. 5.7).
Таблица 5.7. Характеристика функциональных классов больных ишемической болезнью сердца по результатам пробы с физической нагрузкой (Макарова И.Н.)
Основу разделения больных ИБС на функциональные классы составляют пределы максимального потребления кислорода, точнее, число метаболических единиц (МЕ): 1 МЕ в среднем составляет 3,5 мл/мин/кг кислорода. Поскольку имеется прямая зависимость между потреблением кислорода организмом и затратами энергии в покое и при работе, можно рассчитать величину энергозатрат. В среднем 1 МЕ соответствует выделению 1-1,25 ккал/мин (табл. 5.8).
Таблица 5.8. Пределы энергозатрат при выполнении больными различных нагрузок
| Функциональный класс | Число МЕ | Энергозатраты |
| I | Более 7, но не достигает 10 | Высокие нагрузки с большими энергозатратами более 8,75, но не более 12,5 ккал/мин |
| II | 4-6,9 | До 8,75 |
Окончание табл. 5.8
| Функциональный класс | Число МЕ | Энергозатраты |
| III | 2-3,9 | До 5 ккал/мин |
| IV | Менее 2 | Не превышают 2,5 ккал/мин |
Задачи физических тренировок
— Постепенная адаптация сердечно-сосудистой, дыхательной и других систем организма больного к возрастающему объему дозированной физической нагрузки.
— Улучшение окислительно-восстановительных процессов в организме.
— Стимуляция экстракардиальных факторов кровообращения, мобилизация резервных механизмов аппарата кровообращения за счет индивидуализации оптимального объема физической нагрузки, адекватной функциональным возможностям больного.
— Восстановление и повышение физической работоспособности (под влиянием систематических тренировок не только снижается потребление кислорода при одном и том же уровне нагрузки, но и существенно повышается максимальная аэробная работоспособность, т.е. максимальное потребление кислорода).
— Вторичная профилактика ИБС (уменьшение степени гиперлипидемии, снижение массы тела, уровня АД, повышение физической выносливости).
— Улучшение качества жизни больного.
Противопоказания к применению длительных физических тренировок:
— аневризма левого желудочка сердца;
— частые приступы стенокардии малых усилий и покоя (IV функциональный класс, нестабильная стенокардия);
— нарушения сердечного ритма (постоянная или пароксизмальная форма мерцания и трепетания предсердий, парасистолия, миграция водителя ритма, частая политопная или групповая экстрасистолия, особенно желудочковая);
— нарушения атриовентрикулярной проводимости высоких степеней;
— недостаточность кровообращения II стадии и выше;
— АГ со стабильно повышенным диастолическим АД выше 110 мм рт.ст.;
— сопутствующие заболевания (полиартриты различной этиологии с нарушением функции суставов, дискогенные радикулиты, дефекты и ампутации конечностей).
Определение величины тренирующей нагрузки
Тренирующие нагрузки должны быть ниже уровня пороговых (переносимых) и в то же время вызывать максимально возможное напряжение сердечно-сосудистой и других систем организма.
ЧСС - один из важных критериев дозирования нагрузки. Изменения ЧСС быстро и надежно свидетельствуют о степени нагрузочности, интенсивности работы сердца, адекватности или неадекватности нагрузки. Полагают, что по степени повышения ЧСС можно судить о потреблении миокардом кислорода.
Существуют различные методики определения тренирующих нагрузок, и любая из них правомерна.
— Тренировочный уровень определяют как сумму пульса покоя и 60% его прироста при нагрузке. Например, пульс в покое составляет 70 уд./мин, при нагрузке - 140 уд./мин, прирост - 40 уд./мин.
— Тренировочный уровень определяют по потреблению кислорода, т.е. 70% максимального потребления кислорода. Например, максимальное потребление кислорода при пороговой нагрузке составляет 28,5 мл/мин/кг, при 70% максимума - 20,5 мл/мин/кг (при ЧСС 130 уд./мин).
— Тренировочный уровень определяют по выявлению анаэробного порога, т.е. резкому возрастанию вентиляционного эквивалента по кислороду. Например, вентиляционный эквивалент в покое составляет 29,1; при разных ступенях нагрузки - 24,9-20,5-20,7-22,3-24,5. Анаэробный порог - 22,3, т.е. при нагрузке 75 Вт и пульсе 130 уд./мин.
В первые 2-3 нед от начала физической активности нарастание физической нагрузки достигают за счет увеличения количества, продолжительности упражнений (в меньшей мере).
Методика тренировок, показания и противопоказания к проведению физических тренировок у больных ИБС I-III функциональных классов практически те же, что и у больных, перенесших ИМ. Длительность курса тренировок составляет 10-12 мес, периодичность занятий - 3 раза в неделю, продолжительность одного занятия - 30-35 мин.
После годичного курса тренировок групповые занятия прекращают, больным рекомендуют самостоятельное продолжение тренировок в домашних условиях. При этом тренирующие нагрузки должны быть ниже тех, которые назначали больному в условиях медицинского контроля (достаточны нагрузки, составляющие 50% выявленной индивидуальной работоспособности). С периодичностью 1 раз в 4-6 мес больных направляют на консультацию для очередной проверки и коррекции нагрузок.
Массаж
Основные задачи массажа у больных, перенесших ИМ:
— улучшение крово- и лимфообращения в тканях и органах грудной клетки, в частности увеличение коронарного кровообращения, а следовательно, улучшение питания сердечной мышцы, повышение сократительной ее способности;
— экономизация работы сердца;
— восстановление нарушенных процессов обмена как в миокарде, так и в организме в целом;
— устранение или уменьшение рефлекторных изменений в тканях, иннервируемых сегментов СIII-СIV, ThI-ThVIII, являющихся рефлексогенными зонами сердца.
Кроме того, массаж направлен на улучшение психоэмоционального состояния, а также на общее оздоровление организма больных. Методические рекомендации при проведении процедуры массажа сводятся к следующему.
— Массаж спины и области сердца целесообразно проводить в фазе постконвалесценции больным с гиподинамическим типом кровообращения. Помимо седативного воздействия массажа, достигается тренирующий эффект на центральное и периферическое звенья системы кровообращения.
— Пациентам в фазе реконвалесценции рекомендовано начать массаж воротниковой зоны и области сердца (наиболее адекватные по зоне воздействия). Цель - получение седативного эффекта у больных с нарушением сна, невротическими реакциями с АГ.
— При сопутствующей АГ воздействием на воротниковую зону достигают улучшение регулирующего влияния ЦНС на функцию системы кровообращения за счет влияния на шейный вегетативный аппарат.
— Вначале проводят массаж спины или воротниковой зоны в ИП пациента сидя. Приемы массажа на первых 3-4 процедурах должны быть щадящими.
— Длительность процедуры массажа увеличивают к середине курса постепенно. Проводят основные и вспомогательные приемы массажа.
5.3.2. РЕАБИЛИТАЦИЯ БОЛЬНЫХ ИШЕМИЧЕСКОЙ БОЛЕЗНЬЮ СЕРДЦА, ПЕРЕНЕСШИХ ОПЕРАЦИЮ АОРТОКОРОНАРНОГО ШУНТИРОВАНИЯ
В настоящее время все чаще используют хирургические методы лечения ИБС. Самый щадящий современный метод - стентирование, при котором сокращаются сроки пребывания больных в стационаре. Программа реабилитации, сроки расширения двигательного режима, подбор физических упражнений зависят от вида оперативного лечения, наличия осложнений послеоперационного периода и клинического состояния больного.
Больные, перенесшие аортокоронарное шунтирование, проходят два этапа реабилитации: стационарный (кардиологическое и реабилитационное отделения) и постстационарный (санаторный и поликлинический).
Стационарный этап
Дооперационную подготовку больного, включающую медикаментозный, физический и психологический аспекты, продолжают в отделении реанимации, где, наряду с медикаментозной терапией, на 1-2-е сутки после операции назначают физические упражнения для мелких суставов и мышечных групп, дыхательные упражнения (динамического и статического характера), массаж (приемы поглаживания и растирания по седативной методике), психокоррекцию (индивидуальные беседы), направленные на профилактику возможных осложнений, стабилизацию показателей гемодинамики.
— В послеоперационном периоде больной находится в кардиологическом отделении до снятия швов, продолжая выполнять все лечебные мероприятия, назначенные в отделении реанимации (физические нагрузки постепенно возрастают).
— В реабилитационном отделении стационара производят подбор и коррекцию медикаментозной терапии (по показаниям), расширение двигательного режима, увеличение физической нагрузки, психологическую коррекцию и по показаниям назначают физические факторы. Больные овладевают бытовыми навыками (кабинеты эрготерапии).
В каждое тренировочное занятие включают:
— ЛГ (15-20 мин);
— тренировку на велотренажере (20-30 мин);
— психокоррекцию (кабинет психотерапии) - 10 мин.
Основные задачи периода:
— профилактика кардиореспираторных осложнений;
— профилактика спаечного процесса;
— устранение мышечного дисбаланса;
— профилактика нарушения осанки;
— постепенная адаптация сердечно-сосудистой системы к возрастающим физическим нагрузкам;
— улучшение психоэмоционального статуса больного.
Один из важных вопросов в лечении кардиохирургических больных - предоперационная подготовка: пациентов обучают тем физическим упражнениям, которые необходимы для выполнения задач раннего послеоперационного периода.
Лечебная гимнастика. В процедуре ЛГ широко используют дыхательные упражнения (статического и динамического характера с удлиненным выдохом без напряжения мышц, локализованное дыхание), упражнения на расслабление (общего и локального характера), упражнения на растяжение мышц, корригирующие упражнения и на воспитание чувства равновесия. По мере улучшения общего состояния больного процедуру ЛГ дополняют упражнениями с гимнастическими предметами и у гимнастической стенки. Занятия проводят индивидуально или малогрупповым методом, ежедневно, продолжительность занятия - 15-20 мин.
Тренировочный цикл на велотренажере (велоэргометре) состоит из следующих этапов.
— I этап (5-6 тренировок): после 5-минутной разминки больные в течение 5 мин выполняют нагрузку, равную 25 Вт, затем увеличивают ее еще на 25 Вт. Увеличение нагрузки продолжают до появления тренировочного пульса. Снижение нагрузки проводят плавно, постепенно. Рабочее время - 20-30 мин.
— II этап (8-10 тренировок) - постепенно увеличивают время тренирующей нагрузки: 5 мин разминка, 5 мин тренирующая нагрузка, 1 мин отдыха; 5 мин тренирующая нагрузка, 1 мин отдыха и т.д. Время тренирующей нагрузки - 20 мин.
— III этап (5-6 тренировок): время тренирующей нагрузки постепенно увеличивают до 10 мин с интервалом отдыха 1 мин. Время тренирующей нагрузки - 20-30 мин.
— IV этап (6-8 тренировок): время тренирующей нагрузки увеличивают до 20 мин без интервала отдыха с постепенным снижением нагрузки.
Расчет темпа ходьбы можно определить по формуле:
0,029Х+0,124У+72,212,
где - X (Вт/мин) - пороговая, или субмаксимальная, нагрузка; У - ЧСС.
Дозированные подъемы на ступеньки лестницы. Темп и продолжительность ходьбы и подъема на ступеньки лестницы зависят от группы физической активности (табл. 5.9).
Таблица 5.9. Группы физической активности, рекомендуемые темп, продолжительность
| Группа физической активности | Физическая работоспособность, ходьба, Вт/кг | Дозированная ходьба | Дозированные подъемы на лестницы | ||
| км/день | темп | число этажей | темп в минуту | ||
| 1 | 2 и более | 5-6 | 90-100 | 4-5 | 80 |
| 2 | 1,9-1,6 | 4-5 | 80-90 | 3-4 | 70 |
| 3 | 1,5-1,1 | 3-4 | 70-80 | 2-3 | 60 |
| 4 | 1,0-0,5 | 1-2 | 60-70 | 1-1,5 | 50 |
Постстационарный этап
По окончании курса лечения в реабилитационном отделении больницы больного, имеющего индивидуально подобранный тренировочный режим и получившего соответствующие рекомендации, переводят на постстационарный этап лечения. Период выздоровления проводят в условиях реабилитационного центра (санатория и поликлиники). Цели - повышение физической работоспособности, устранение миофасциальных изменений и вторичная профилактика ИБС. Программа физической реабилитации включает ЛГ в зале и бассейне, физические тренировки, дозированную ходьбу и подъемы на ступени (табл. 5.10).
Таблица 5.10. Физическая реабилитация больных разных функциональных классов в восстановительном периоде после реваскуляризации миокарда (Суджаева С.Г., Суджаева О.А., 2009)
| ФК | Виды активности | ||
| Физическая реабилитация | Бытовые нагрузки | Производственные нагрузки | |
| I | Тренирующий режим. • ЛГ - 30-40 мин 3-4 раза в неделю по программе общей физической подготовки. • ЧССтренир = 70-80% максимального возрастного пульса с пиками нагрузки 85-90%. • Ходьба в темпе 110-120 шаг./мин с периодами ускорения (2-5 мин) до 130-140 шаг./мин и до 10 км/день в 2-3 приема. | Полное самообслуживание. Работа по дому, приготовление пиши. Работа на садовом участке (копание и обработка земли лопатой) - 1,5 ч в день в 2-3 приема. | Трудоспособность в полном объеме или ограничение нагрузок, уменьшение продолжительности рабочего дня. |
Продолжение табл. 5.10
| ФК | Виды активности | ||
| Физическая реабилитация | Бытовые нагрузки | Производственные нагрузки | |
| I | • Плавание, лыжи, велосипед; спортивные игры (бадминтон, настольный теннис, волейбол) без элементов соревнования - до 30-40 мин. • Малоинтенсивные и средне-интенсивные тренировки на велоэргометре 5-30 мин ежедневно или через день под контролем двойного произведения | Подъем (во время вдоха) тяжестей не более 15 кг. Половая активность без ограничений | Исключение работы в ночное время и тяжелого физического труда (рекомендуют переход на более легкую работу) |
| II | Щадяще-тренирующий режим. • Занятия ЛГ 30 мин ежедневно или 3-4 раза в неделю. • ЧССтренир = 60-75% максимального возрастного пульса с пиками нагрузки до 80-85%. • Дозированная ходьба в темпе 110 шагов/мин с периодами ускорения (2-3 мин) до 120-130 шаг./мин и до 8-10 км/день в 2-3 приема. • Ходьба на лыжах, плавание в бассейне под контролем медперсонала; езда на велосипеде по ровной местности. • Малоинтенсивные тренировки на велоэргометре с нагрузкой 0,5 Вт/кг веса 5-20 мин ежедневно или через день, под контролем двойного произведения. • Элементы спортивных игр | Полное самообслуживание. Работа по дому, приготовление пищи. Работа на садовом участке до 1,5 ч/день в 2-3 приема, исключая обработку почвы лопатой. Подъем (во время выдоха) и переноска тяжестей до 8 кг. Половая активность без ограничений | Трудоспособность сохранена, если профессия связана с легким физическим трудом |
| III | Щадяще-тренирующий режим. • ЛГ - 20 мин/день. • ЧССтренир= 60-70% максимального возрастного пульса. • Ходьба в темпе 90-100 шаг./мин - 3-3,5 км в 3-6 приемов | Полное самообслуживание. Легкая работа по дому. Подъем тяжестей (во время выдоха) до 4 кг. Легкая работа на садовом участке в тени (полив из шланга, сбор урожая с кустов) в течение 1,5-2 ч в 2-3 приема. Половая активность без ограничений | Работа, связанная с любыми физическими нагрузками, противопоказана |
Окончание табл. 5.10
Противопоказания к увеличению физической нагрузки в восстановительном периоде:
— тромбоэмболия легочной артерии или тромбофлебит (менее 3 мес назад);
— недостаточность кровообращения ПБ и выше (NYHA III-IV);
— АГ со стабильно высоким диастолическим АД (выше 110 мм рт.ст);
— частые приступы стенокардии;
— активность ревматизма выше I степени;
— желудочковая экстрасистолия;
— постоянная или пароксизмальная форма мерцательной аритмии, парасистолия;
— неконтролируемый СД;
— выраженная анемия;
— перикардит;
— транзиторные ишемические атаки;
— атеросклероз сосудов нижних конечностей ПБ-Ш степени;
— острые язвы желудочно-кишечного тракта (ЖКТ).
Физические методы лечения больных ИБС (Пономаренко Г.Н.):
— вегетокорригирующие методы (электросонтерапия, транскраниальная электроаналгезия, УВЧ-терапия, диадинамотерапия, лекарственный электрофорез, гелиотерапия, талассотерапия, родоновые ванны и др.);
— кардиотонические методы (углекислые ванны);
— антиишемические (антигипоксические) методы: оксигенобаротерапия, кислородные ванны, озоновые ванны, воздушные ванны, красная лазеротерапия и др.;
гипокоагулирующие методы (низкочастотная магнитотерапия области сердца, йодобромные ванны, лекарственный электрофорез антикоагулянтов и др.);
методы коррекции обмена веществ (инфракрасная лазеротерапия, ДМВ-терапия области сердца, электрофорез метаболических корректоров и сосудорасширяющих ЛС).
5.4. ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ (ПЕРВИЧНАЯ, ИЛИ ЭССЕНЦИАЛЬНАЯ)
Артериальная гипертензия (АГ) - периодическое или стойкое повышение АД до 140/90 мм рт.ст. и выше (табл. 5.11).
Таблица 5.11. Классификация артериальной гипертензии Всемирной организации здравоохранения (рекомендации Всероссийского научного общества кардиологов, 2004), мм рт.ст.
| Значения АД | ||
| систолическое | диастолическое | |
| Оптимальное** | <120 | <80 |
| Нормальное | <130 | <85 |
| Высокое нормальное | 130-139 | 85-89 |
| I степень АГ (мягкая) | 140-159 | 90-99 |
| II степень АГ (умеренная) | 160-179 | 100-109 |
| III степень АГ (тяжёлая) | >180 | >110 |
| Изолированная систолическая АГ | >140 | <90 |
* Если систолическое и диастолическое АД пациента оказывается в различных категориях, выбирают более высокую категорию.
** Оптимальное АД по отношению к риску развития сердечно-сосудистых осложнений и смертности.
АГ - самое распространенное хроническое заболевание сердечнососудистой системы среди взрослого населения. АГ - заболевание, опасное для жизни больного осложнениями вследствие как самого повышения АД, так и развития атеросклероза сосудов, снабжающих кровью жизненно важные органы (сердце, мозг, почки и др.). В частности, при поражении коронарных сосудов, снабжающих кровью сердце, развивается ИБС, при поражении мозговых сосудов - инсульт. Для АГ характерно избирательное поражение некоторых органов и систем организма, которые называют органами-мишенями, т.е. органами, наиболее уязвимыми при этом заболевании: сердце, почки, головной мозг, сосуды, в частности сосуды глазного дна.
У каждого пациента с АГ необходимо определять факторы, влияющие на прогноз заболевания, и группу риска, что помогает выбрать тактику лечения. Эти факторы, согласно рекомендациям Всероссийского научного общества кардиологов (2004), представлены следующими группами.
— Факторы, влияющие на прогноз заболевания и используемые для определения суммарного риска сердечно-сосудистых заболеваний.
■ Основные:
✧ пол;
✧ возраст;
✧ курение;
✧ уровень холестерина выше 6,5 ммоль/л (250 мг/дл);
✧ абдоминальное ожирение (окружность талии для мужчин - 102 см и более, для женщин - 88 см и более);
✧ уровень С-реактивного белка 1 мг/дл и более.
■ Дополнительные - нарушенная толерантность к углеводам, низкая физическая активность, повышение уровня фибриногена.
— Поражения органов-мишеней.
— Сопутствующие заболевания (сосудистые заболевания мозга, заболевания сердца, почек, сосудов).
Комитет экспертов ВОЗ (1999) рекомендует определять суммарный риск по четырем уровням: низкий, средний, высокий и очень высокий (табл. 5.12).
Таблица 5.12. Стратификация риска сердечно-сосудистых заболеваний
Тренирующий режим для пациентов с АГ - работа в зоне тренирующего действия нагрузки (50-75% возрастной ЧСС); более низкая нагрузка не влияет на сердечно-сосудистую систему, большая нагрузка опасна!
Программа тренирующих занятий состоит из трех периодов.
— Вводно-адаптационный, или подготовительный (6-8 нед). Задачи:
■ адаптация организма к начальному режиму физических нагрузок;
■ укрепление ОДА;
■ овладение навыками расслабления мышц, рациональным дыханием, самоконтролем.
— Основной тренировочный (до 40 нед). Задачи:
■ адаптация организма к тренирующим аэробным нагрузкам, дальнейшее повышение функциональных возможностей организма;
■ закрепление усвоенных навыков выполнения упражнений различной направленности.
— Спортивно-оздоровительный, или поддерживающий (без ограничения продолжительности). Задача периода - поддержание достигнутого уровня физических качеств и функциональных возможностей организма.
Продолжительность тренировки в 1-м периоде составляет 45-60 мин, во 2-м и 3-м периодах - 45-90 мин.
В программах физических тренировок применяют упражнения, корригирующие патологические изменения в мышцах: расслабление и ПИР мышц верхних конечностей, плечевого пояса, грудной клетки и других, напряжение которых выявлено при функциональном мышечном тестировании.
В целях повышения аэробной производительности организма и повышения, таким образом, его выносливости используют изотонические движения циклического характера (ходьба, бег, ходьба на лыжах, велотренировки). Тренировки должны быть регулярными и повторяться 4-5 раз в неделю при продолжительности их 20-30 мин или 2-3 раза в неделю по 40-60 мин.
Существуют различные способы оценки тренированности людей. Наиболее распространенные и надежные - тесты для оценки индивидуального уровня физического состояния на велоэргометре и тредмиле (регистрация пульса, АД, ЭКГ в покое и при высокоинтенсивной работе).
Показатели эффективности тренирующих воздействий и улучшения здоровья пациентов с мягкой и умеренной АГ:
— урежение пульса;
— более быстрое восстановление ЧСС до исходного уровня после занятий (приблизительно в течение 10 мин);
— тенденция к снижению и стабилизации АД;
— возможность постепенного увеличения физической нагрузки без увеличения утомляемости;
— улучшение сна, настроения, самочувствия.
Противопоказания к назначению нагрузок:
— тяжелая форма гипертонической болезни;
— состояние после криза или резкого снижения АД с ухудшением общего состояния больного;
— тяжелая форма сердечной недостаточности. Благоприятное влияние на больных с АГ оказывает массаж шейно-воротниковой зоны, курс лечения - 12-15 процедур. Основные приемы массажа - поглаживание и растирание. Установлено, что после однократной процедуры массажа АД снижается на 15-20 мм рт. ст., ДАД - на 10-15 мм рт.ст. Этот эффект проявляется через 5-20 мин. В сочетании с медикаментозным лечением и аэробными нагрузками массаж способствует ускорению снижения и стабилизации АД.
При режиме питания необходимо соблюдать два основных принципа:
— энергетическая сбалансированность;
— полноценность по содержанию пищевых веществ, разнообразие.
Основные требования к построению рациона при АГ (Оганов Р.Г.):
— снижение калорийности рациона;
— ограничение поваренной соли, животных жиров и холестерина;
— повышение содержания фосфолипидов;
— увеличение ω3-жирных кислот из рыб;
— большое содержание витаминов РР, С, Р, В6, Е;
Артериальная гипотензия - снижение АД. АД 99/60 мм рт.ст. у мужчин и 95/60 мм рт.ст. у женщин - граница нормы при хорошем самочувствии и полноценной работоспособности.
Лечение артериальной гипотензии в большинстве случаев симптоматическое на фоне целенаправленной комплексной терапии основного патологического процесса (часто экстренного). При первичной артериальной гипотензии желательно спать с приподнятым ножным концом кровати (для уменьшения ночного диуреза), избегать длительного воздействия повышенной температуры (дилатация сосудов кожи способствует снижению АД), необходимо полноценное и разнообразное питание.
— Общие задачи восстановительного лечения.
■ Нормализация процессов возбуждения и торможения в коре головного мозга.
■ Установление и упрочение новых условно-рефлекторных связей (моторно-висцеральных и висцеромоторных).
■ Нормализация и выработка прессорной направленности в регуляции нервно-сосудистых процессов.
— Специальные задачи восстановительного лечения.
■ Тренировка всех органов и систем, особенно сердечно-сосудистой и мышечной; повышение сократительной способности миокарда; нормализация сосудистого тонуса; активизация экстракардиальных факторов кровообращения.
■ Повышение мышечного тонуса, обменных процессов.
■ Улучшение психоэмоционального тонуса больного.
Пациентам со сниженной общей реактивностью организма и наклонностью к атоническим реакциям рекомендована физическая нагрузка средней интенсивности. В качестве специальных упражнений используют движения, способствующие повышению общего тонуса и тонуса сосудов. С этой целью в занятия ЛГ вводят упражнения статического и динамического характера, упражнения с небольшим отягощением. Включают игровые упражнения и игры. Упражнения статического характера чередуют с дыхательными упражнениями и упражнениями на релаксацию мышц (общего и локального характера) (табл. 5.13).
Таблица 5.13. Лечебная гимнастика у пациентов с выраженной сосудистой атонией
| Раздел занятия | Исходное положение | Упражнения | Продолжительность, мин | Методические указания | Цель занятия |
| Вводный | Стоя. Сидя на стуле | Ходьба обычным шагом с постепенным ускорением и замедлением. Ходьбу сочетают с элементарными упражнениями для рук. | 5-6 | Темп средний, дыхание не задерживать. Упражнения выполнять свободно, с большой амплитудой движения в суставах | Постепенная адаптация организма больного к возрастающей физической нагрузке |
| Элементарные упражнения для мелких, средних и крупных мышечных групп рук, ног и туловища в сочетании с дыхательными упражнениями | 3-4 | Дыхательные упражнения чередовать с общеразвиваюшими в соотношении 1:4. Упражнения выполнять ритмично, в среднем темпе, правильно сочетать с фазами дыхания. | Улучшение функции внешнего дыхания и периферического кровообращения, стимуляция экстракардиальных факторов кровообращения. | ||
| Основной | Стоя | Упражнения с умеренным статическим и динамическим усилием, с включением упражнений на тренировку вестибулярного аппарата и координацию движений. | 7-8 | Упражнения со статическим и динамическим усилием можно выполнять с гантелями. Следить за осанкой больных | Повышение общего тонуса организма и тонуса сердечно-сосудистой системы; повышение сократигельной функции миокарда, улучшение статико-динамической устойчивости и координации движений |
Окончание табл. 5.13
5.6. ЗАБОЛЕВАНИЯ ПЕРИФЕРИЧЕСКИХ СОСУДОВ
5.6.1. АТЕРОСКЛЕРОЗ ПЕРИФЕРИЧЕСКИХ АРТЕРИЙ (ОБЛИТЕРИРУЮЩИЙ АТЕРОСКЛЕРОЗ)
Выделяют 4 степени ишемии конечностей:
— I степень - начальные проявления болезни;
— IIА - перемежающаяся хромота через 300-500 м ходьбы;
— IIБ - перемежающаяся хромота через 200 м ходьбы;
— III - перемежающаяся хромота через 25-30 м или более в покое;
— IV - наличие язвенно-некротических изменений.
Средства ЛФК показаны при I-III степени ишемии конечностей, после реконструктивных операций и симпатэктомий по поводу облитерирующих заболеваний.
Противопоказания - острые тромбозы и эмболии сосудов, флебиты, прогрессирующий некроз тканей с резко выраженным болевым синдромом (IV степень ишемии), общей воспалительной реакцией, острые нарушения мозгового и коронарного кровообращения, послеоперационные осложнения.
При выборе физических упражнений предпочтение отдают нагрузкам динамического характера, чередующим сокращение и расслабление мышц, что облегчает гемодинамику. Исключают нагрузки скоростно-силового характера.
Дозировку нагрузки определяют индивидуально в зависимости от степени региональных сосудистых расстройств, функционального состояния сердца и клинического течения заболевания. В фазе стабилизации атеросклероза у больных с I-IIА степенью ишемии конечностей назначают тренирующий режим. В фазе прогрессирования атеросклероза больным с IIБ-III степенью ишемии конечностей назначают щадящий режим движений.
При тренирующем режиме используют УГГ, ЛГ, ходьбу, элементы спортивных игр, ТТ. ЛГ проводят малогрупповым методом (4-6 человек) ежедневно в течение 20-40 мин (табл. 5.14).
Таблица 5.14. Лечебная гимнастика при облитерирующем атеросклерозе артерий нижних конечностей I-IIА степени ишемии (Журавлева А.И.)
| Раздел занятия | Исходное положение | Упражнения | Продолжительность, мин | Методические указания | Цель занятия |
| Вводный | Сидя | Гимнастические упражнения для рук и ног | 2-3 | Упражнения выполняют свободно, без усилия. Обучить больного активному расслаблению мышц ног. Дыхание полное | Постепенное включение организма в нагрузку, улучшение периферического кровообращения |
| Основной | Сидя и стоя | Гимнастические упражнения для рук, ног и туловища | 5-6 | Упражнения с возрастающей амплитудой в суставах конечностей и для туловища | Повышение общего тонуса организма. Увеличение нагрузки на сердечнососудистую систему |
Окончание табл. 5.14
| Раздел занятия | Исходное положение | Упражнения | Продолжительность, мин | Методические указания | Цель занятия |
| Основной | Лежа. Сидя и стоя | Ходьба обычная и усложненная (на носках, лыжным шагом, с перешагиванием через гимнастическую скамью, с расслаблением мышц ног и др.) | 3-4 | Чередовать ходьбу с расслаблением мышц ног. Следить за ритмичностью дыхания. | Активизация кровоснабжения ног. Укрепление мышц, приобретение навыка свободной ходьбы с расслаблением мышц |
| Заключительный | Сидя у гимнастической стенки | Упражнения для рук, ног и туловища | 8-9 | Обеспечить разгрузочное положение ног (под колени положить полумягкий валик) | Активная тренировка сердечнососудистой системы при разгрузочном положении для ног |
| Упражнения с дозированным усилием для мышц ног | 4-5 | Все упражнения выполнять с полной амплитудой | Сохраняя общую нагрузку, внести в процедуру эмоциональный фактор | ||
| Упражнения игрового характера (с мячом, медицинболом). Дыхательные упражнения | 3 | После отдельных элементов игры предложить бо
Подборка статей по вашей теме:
|
 2020-08-05
2020-08-05 6968
6968
