GX - Ступінь диференціації не може бути визначений
G1 - Високий ступінь диференціації
G2 - Середній ступінь диференціації
G3 - Низький ступінь диференціації
G4 - Недиференційована пухлина
Клінічна картина і діагностика раку шлунка
Рання діагностика раку шлунка
Заставою успішного лікування РШ є його рання діагностика. Враховуючи те, що в ранніх стадіях захворювання протікає безсимптомно, його діагностика має бути активною. Орієнтація в діагностиці на клінічні прояви РШ (за принципом звернення) неминуче приводить до того, що виявляються лише поширені форми захворювання. Так в Україні 82-84% хворих на РШ виявляють в стадіях Т3-Т4.
В той же час, в Японії в результаті застосування скринінгу близько 64% хворих на РШ виявляються в стадіях Т1-Т2N0M0, зокрема близько 55% з раннім раком.
Японія – єдина країна світу, де реалізовані повномасштабні скринінгові програми з виявлення РШ, що охоплюють мільйони жителів щорічно. Програма скринінгу включає наступні основні моменти:
¨ анкетування населення за допомогою спеціальних тестів, що дозволяють виявити «шлункові» скарги, ці анкети аналізують за допомогою ЕОМ і формують контингенти для подальшого обстеження;
¨ поліпозиційна флюорографія, що дозволяє виконати контрастне дослідження шлунку в 10 стандартних положеннях, подальше вивчення рельєфу слизової оболонки шлунку дозволяє виявити осіб з підозрою на патологію шлунку, що підлягають дообстеженню;
¨ фіброгастроскопія з біопсією, як завершальний метод діагностики.
Скринінгові програми дозволяють виявити захворювання в ранніх стадіях, проте їх вартість є достатньо великою, оскільки із загальної маси обстежених лише у 0,15-0,2% вдається виявити РШ. У зв'язку з цим скринінг РШ реалізований тільки в Японії, де захворювання є національною проблемою.
В умовах України також потрібна цілеспрямована політика по створенню громадської думки, орієнтованої на необхідність раннього, активного виявлення РШ. Необхідно виходити з того, що в ранніх стадіях рак шлунку – виліковне захворювання. Незважаючи на певні складнощі, на сьогоднішній день цілком реальна організація диспансерного спостереження за пацієнтами групи ризику і особами, що мають «шлункові» скарги, - з плановою фіброгастроскопією 1 – 2 рази на рік.
Обов'язковим має бути правило ендоскопічного дослідження у пацієнтів віком понад 45 років при появі навіть незначних скарг, що вказують на патологію шлунку. Для практично здорових осіб старше 45 – 50 років можна рекомендувати виконання фіброгастроскопії один раз в два роки – це дозволить, при появі пухлини, діагностувати захворювання в ранній стадії і гарантувати вилікування.
Клінічна картина раку шлунка.
Розглядаючи клінічну картину РШ необхідно відзначити ряд важливих моментів, що визначають тактику своєчасного виявлення захворювання.
По-перше - специфічних симптомів раку шлунка немає і в ранніх стадіях РШ тривалий час протікає безсимптомно, а наявні клінічні прояви в більшості випадків обумовлені супутньою патологією.
По-друге - клінічна картина РШ залежить від локалізації пухлини, ступеня її поширеності і форми росту, а поява клінічних проявів свідчить, як правило, про поширений пухлинний процес.
Останнє повною мірою відноситься і до, так званого, «синдрому малих ознак» (А.І. Савицький, 1947), який більшою мірою є характерним для поширеного пухлинного процесу і включає наступні симптоми:
· зміну самопочуття, загальну слабкість, зниження працездатності;
· стійке погіршення апетиту, огида до деяких видів їжі;
· «шлунковий дискомфорт», відчуття переповнювання шлунка, відрижку, нудоту, блювоту;
· безпричинне схуднення;
· стійку анемію, блідість шкірних покривів, їх пастозність;
· психічну депресію, апатію.
Серед синдромів місцеворозповсюдженого раку шлунка можна відзначити наступні, в порядку їх частоти і значущості:
Шлункова кровотеча і її прояви: блювота кров'ю і «кавовою гущею», мелена, блідість шкірних покривів, слабкість, анемія, головні болі, задишка, тахікардія. При масивній кровотечі на перший план виступають симптоми гострої крововтрати і кровотечі в просвіт шлунково-кишкового тракту, при хронічному – симптоми анемії. Причиною кровотечі є розпад пухлини і пухлинна деструкція стінок судин.
Болі в епігастрії, найчастіше ниючого характеру, глухі, не сильні, такі, що не мають періодичності і сезонності, не пов'язані з їжею. Вони іноді іррадіюють в проекцію серця - при раку кардії, або в спину – при проростанні підшлункової залози і заочеревного простору.
Диспептичний синдром, який в більшості випадків обумовлений порушенням функції шлунка при пухлинах нижньої і верхньої третини, що супроводжуються розвитком стенозу вихідного або проксимального відділу з відповідними клінічними проявами.
Анемія – що супроводжується слабкістю, блідістю шкірних покривів, відсутністю апетиту, зниженням працездатності, часто є не тільки наслідком прихованої крововтрати, що триває, але й наслідком інтоксикації, порушень живлення і засвоєння заліза.
Залежно від локалізації пухлини можна відзначити характерні особливості клінічної картини захворювання.
Для пухлин вихідного відділу шлунку, унаслідок розвитку стенозу і порушення евакуаторної функції, характерні: нудота, відрижка, відчуття переповнювання шлунка, блювота неперетравленою їжею, що вжита напередодні. У подібних випадках можна виявити ознаки перерозтягнення шлунка – велика кривизна пальпується в мезогастрії, визначається «шум плескоту» і т. д.
При пухлинах проксимального відділу шлунка і кардіоезофагеальної зони особливе місце серед диспептичних симптомів займає дисфагія, - відчуття утрудненого проходження їжі в загрудинній ділянці. Спочатку дисфагія буває непостійною і обумовлена більшою мірою спазмом кардії. У занедбаних випадках, при вираженому стенозі, хворі не можуть навіть пити воду. Обов'язковими за наявності дисфагії є рентгенівське і ендоскопічне дослідження, що дозволяють диференціювати рак і схожі за клінікою захворювання. Грубою тактичною помилкою слід вважати неврологічне лікування хворих з дисфагією, оскільки симптоматична терапія спочатку дає тимчасовий ефект, затушовуючи дійсну причину захворювання. Болі при пухлинах проксимального відділу шлунку часто ірадіюють в ділянку серця і ліве плече, симулюючи стенокардію.
При пухлинах тіла шлунка превалюють загальні симптоми: зниження апетиту, невмотивована загальна слабкість, болі в епігастрії, нездужання, схуднення, субфебрилітет – які зустрічаються також і у 75% всіх хворих на рак шлунка, переважно в поширених стадіях захворювання.
Важливу інформацію можна отримати при правильно проведеному огляді хворого. При зовнішньому огляді необхідно звернути увагу на стан шкірних покривів: блідість, пастозність, сухість, наявність жовтяниці. Пальпаторно визначають наявність або відсутність пухлини в епігастральній ділянці, збільшення печінки, ознаки переповнювання шлунку і наявності вільної рідини в черевній порожнині. З метою виявлення віддалених метастазів досліджують надключичні і пахвові зони, пупок і обов'язково виконують пальцьове ректальне або бімануальне (у жінок) дослідження.
Клінічні прояви РШ різноманітні, неспецифічні і складні для трактування. Тому в кожному конкретному випадку, при оцінці кожного симптому, для встановлення вірного діагнозу необхідний індивідуальний підхід. Абсолютним правилом має бути положення, згідно якому щонайменші відхилення в перебігу хронічного захворювання шлунку, а тим більше поява нових, навіть незначних скарг, повинні служити приводом для обов'язкового спеціального дослідження, що включає ендоскопію з біопсією.
Необхідно згадати клінічні прояви ускладненого раку шлунка. Найбільш часто зустрічається таке ускладнення, як шлункова кровотеча (до 13,5%). При гострій кровотечі на перший план виступають: блювота кров'ю або «кавовою гущею», мелена - і прояви гострої крововтрати: слабкість, блідість, холодний піт, тахікардія, у випадках масивної кровотечі – колапс. При хронічній кровотечі, що продовжується, превалюють загальні симптоми анемії.
Перфорація шлунка також належить до частих ускладнень і зустрічається у 8–9% хворих. В більшості випадків клінічна картина починається з появи сильного(кинджального) болю в епігастрії, характерного і для перфорації стінки шлунку при виразковій хворобі. Потім починає розвиватися клініка перитоніту, вираженість якої, певною мірою, залежить від інтенсивності надходження шлункового вмісту у вільну черевну порожнину. Слід мати на увазі, що у хворих з поширеним пухлинним процесом, при вираженій анергії, перитоніт може розвиватися як би поволі, без характерних клінічних проявів, на тлі прогресуючого погіршення стану хворого.
| Стеноз вихідного або проксимального відділів шлунку проявляється достатньо характерною клінікою: при стенозі антрального відділу – нудота, блювота, відрижка з неприємним запахом, ознаки переповнювання шлунку; при раку кардіального відділу на перший план виступає дисфагія різного ступеня вираженості, аж до повної непрохідності стравоходу, гіперсалівація, регургітація |
Проростання пухлини у сусідні з шлунком органи робить клінічні симптоми ще більш різноманітними.
Так, розповсюдження пухлини на поперековоободову кишку може привести до формування фістули або розвитку кишкової непрохідності. Метастазування у печінково-дванадцятипалу зв'язку або печінку веде до появи механічної жовтяниці. У разі ураження очеревини з'являється асцит.
Додаткове обстеження
З метою уточнення діагнозу, проведення диференціальної діагностики з іншими захворюваннями хворому призначається рентгеноскопія і рентгенографія шлунка, фіброгастроскопія з біопсією та цитологічним або гістологічним дослідженням здобутого матеріалу, клінічні та біохімічні аналізи крові, дослідження шлункового соку. Рентгенологічне дослідження є одним із основних методів і найчастіше передує застосуванню інших спеціальних методів діагностики, саме тому правильність рентгенологічного висновку визначає подальшу тактику.
Рентгенологічна картина при раку шлунка залежить від характеру росту, локалізації і розміру пухлини. Найчастіше під час рентгеноскопії виявляється виразка, дефект наповнювання, ригідність стінок шлунка (Мал.12.4).
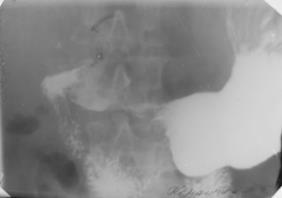
| Мал. 12.4. Рак антрального відділу шлунка |
Згідно даним деяких дослідників, у початкових стадіях раку шлунка рентгенологічний метод за інформативністю поступається ендоскопічному, але на цей час при використанні сучасної апаратури і метода одночасного подвійного контрастування можливості рентгенологічного дослідження значно розширились і діагноз раку шлунка встановлюється у 82,5% хворих. Так, наприклад, для візуалізації пухлин в області дна шлунку – на ділянці великої кривизни від стравоходу до проекції воріт селезінки, який традиційно погано доступний звичайному рентгенівському дослідженню, використовують парієтографію. Це складна рентгенологічна методика, що поєднує одночасне накладення пневмоперитонеуму (внутрішньоочеревинна инсуфляция газу) і подвійне контрастування шлунку (барієва суспензія + вуглекислий газ). Газовий міхур усередині шлунку на фоні экстрагастрального газу полегшує це завдання.
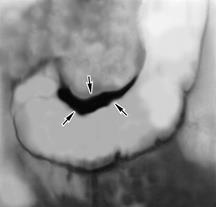
| Мал. 12.5. Парієтографія |
Але, рентгенологічний метод при всіх його позитивних властивостях не позбавлений діагностичних помилок. Всі помилки можна розділити на дві великі групи: об’єктивні та суб’єктивні.
Об’єктивні помилки, в основному, пов’язані з можливостями апаратури, що включає якість плівок, екранів, фізичних властивостей рентгенівських промінів, щільності та розмірів новоутворень, глибини їх розташування, наявності контрастного середовища.
Суб’єктивні помилки можуть бути обумовлені недосвідченістю лікарів-рентгенологів, незнанням клініки хвороби, незнанням анатомії, порушенням методології та послідовності проведення і опису результатів дослідження.
Для того, щоб максимально знизити частоту хибно негативних висновків необхідно користуватися правилом: при обстеженні кожного хворого в першу чергу треба підтвердити або відкинути пухлинну патологію.
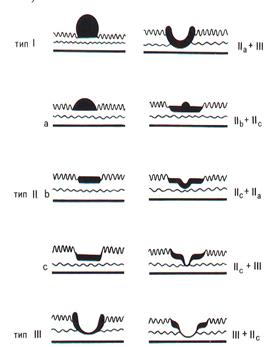
Японське товариство ендоскопістів запропонувало у 1962 році класифікацію ранніх форм раку шлунка, під яким мають на увазі карциноми, що локалізуються у слизовій оболонці і підслизовому шару, з метастазами у реґіонарні лімфовузли або без них. Згідно цієї класифікації, розрізняють три типи раннього раку шлунка: І тип - виступаючий; ІІ тип - поверхневий, який поділяється на підтипи: а) піднесений, b) плоский, с) заглиблений; ІІІ тип - увігнутий (Мал. 12.6).
|
| Мал. 12.6. Макроскопічні форми раннього раку шлунка (схема) |
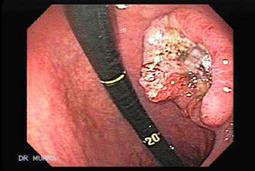
| Мал. 12. 7. Фіброгастроскопія. Рак шлунка. (дивись відео – натиснути Ctrl та лівою кнопкою миші на посилання) |
Як правило, помилки, що виникають при ендоскопічному обстеженні, важко поділити на суб’єктивні та об’єктивні. Помилки можуть виникати:
- Під час візуального виявлення пухлинної патології.
- Під час інтерпретації макроскопічних знахідок.
- Під час взяття морфологічного матеріалу.
Оцінки тільки візуальних ознак раку недостатньо, так, наприклад частота гіпердіагностики початкових форм раку органів шлунково-кишкового тракту складає 25-59,6%, гіподіагностики 8-15%. Тому зрозуміла та наполегливість з якою ендоскопісти намагаються морфологічно підтвердити діагноз.
Слід прагнути точніше встановити стадію хвороби. Значну роль у цьому відіграє обстеження легенів, ультразвукове сканування печінки, лапароскопія. Так, завдяки використанню лапароскопії можливо уникнути пробної лапаротомії у 60-90% хворих. Остаточне визначення стадії процесу найчастіше здійснюється під час операції.
Найбільш частими змінами у крові є підвищення кількості лейкоцитів та прискорення ШЗЕ, зниження гемоглобіну.
З метою корекції порушень, які мають місце з боку різних органів і систем і можливим оперативним втручанням необхідно мати дані про стан органів дихання, серцево-судинної системи, функції нирок, печінки, гомеостазу, визначити групу крові і резус-фактор. При наявності ускладнень (стеноз, перфорація пухлини, кровотеча, непрохідність) обстеження скорочується до мінімуму.
 2020-09-24
2020-09-24 148
148