(код МКХ-0 – С51)
Класифікація повністю відповідає класифікації FIGO (FIGO – Federation Internationale de Gynecologie et d’Obstetrique classification (класифікація Міжнародної федерації гінекологів і акушерів)
| T | Первинна пухлина |
| TХ | Не досить даних для оцінки первинної пухлини |
| T0 | Первинна пухлина не визначається |
| Tis | Carcinoma in situ |
| T1 | Пухлина обмежена вульвою або вульвою і промежиною, не більше 2 см у найбільшому вимірі |
| T1а | Пухлина обмежена вульвою або вульвою і промежиною, не більше 2 см у найбільшому вимірі та стромальною інвазією не більше 1 мм* |
| Т1b | Пухлина обмежена вульвою або вульвою і промежиною, не більше 2 см у найбільшому вимірі та стромальною інвазією понад 1 мм* |
| Т2 | Пухлина обмежена вульвою або вульвою і промежиною, понад 2 см у найбільшому вимірі |
| T3 | Пухлина поширюється на будь-яку із таких структур: нижню частину уретри, піхву, анус |
| T4 | Пухлина поширюється на будь-яку із таких структур: слизовий шар сечового міхура, слизовий шар прямої кишки, слизовий шар верхньої частини уретри, або фіксована до лонної кістки |
| N | Реґіонарні лімфатичні вузли(реґіонарними лімфатичними вузлами є стегнові і пахвинні вузли) |
| NХ | Не досить даних для оцінки стану реґіонарних лімфатичних вузлів |
| N0 | Немає ознак ураження реґіонарних лімфатичних вузлів |
| N1 | Наявні метастази в реґіонарних лімфатичних вузлах з одного боку |
| N2 | Наявні метастази в реґіонарних лімфатичних вузлах з обох боків |
| M | Віддалені метастази |
| MХ | Не досить даних для визначення віддалених метастазів |
| M0 | Віддалені метастази не визначаються |
| M1 | Наявні віддалені метастази (включаючи метастази в тазові лімфатичні вузли |
Примітка: * Глибина інвазії визначається як розмір пухлини від епідермально-стромального з’єднання найбільш поверхневого прилеглого сосочка дерми до найглибшої точки інвазії.
G - Гістопатологічна градація
GX - Ступінь диференціації не може бути визначений
G1 - Високий ступінь диференціації
G2 - Середній ступінь диференціації
G3 - Низький ступінь диференціації
G4 - Недиференційована пухлина
Групування за стадіями
| Стадія 0 | Тis | N0 | М0 |
| Стадія І | Т1 | N0 | М0 |
| Стадія ІА | Т1а | N0 | М0 |
| Стадія ІB | Т1b | N0 | M0 |
| Стадія ІІ | Т2 | N0 | M0 |
| Стадія ІІІ | Т1 T2 T3 | N1 N1 N0-1 | M0 M0 M0 |
| Стадія ІVА | Т1 Т2 Т3 Т4 | N2 N2 N2 Будь-яке N | M0 M0 M0 M0 |
| Стадія ІVВ | Будь-яке Т | Будь-яке N | M1 |
Патоморфологія РВ
РВ відноситься до плоскоклітинного роговіючого, рідше до плоскоклітинного нероговіючого або залозистого (з бартолінієвих, потових або сальних залоз).
Форми росту: 1) виразкова (в подальшому ендофітна форма); 2) екзофітна (папілярна); 3) вузлова (на перших етапах розвитку без видимого дефекту покровів).
Діагностика РВ
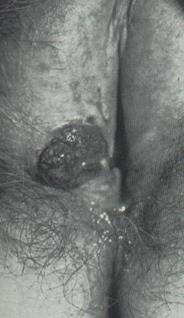
| Мал. 18.2. Рак вульви |
При виконанні комплексу діагностичних досліджень використовуються вульвоскопія, гістологічне та цитологічне дослідження, рентгенологічний метод, ультразвукова та радіоізотопна діагностика.
Вивчається прогностична значимість точкових мутацій гена р53, а також підвищення серологічного рівня бета-субодиниці хоріонічного гонадотропіну (HCG) у хворих на РВ, дослідження антигену плоскоклітинного раку (SCC) та карциноембріонального антигену (CEA) як маркерів РВ.
Лікування
На цей час загальнимипринципами тактики ведення хворих на РВє: хірургічне лікування при I стадії захворювання, комбіноване (хірургічне та променеве) при II - III стадіях, індивідуальний підхід (поєднання променевих, хіміотерапевтичних та хірургічних методик) при IV стадії та рецидивах. При неможливості оперативного лікування використовуються в основному поєднана променева терапія та/або хіміотерапія. Основним методом хірургічного лікування хворих з місцево-розповсюдженим РВ є радикальна вульвектомія з двобічною пахово-стегновою лімфаденектомією.
При локалізованих формах РВ без клінічних проявів реґіонарного розповсюдження можливе виконання щадних, зберігаючих хірургічних втручань. Об’єм операції у таких випадках може варіювати від широкого локального висічення пухлини до вульвектомії.
Найбільш важким є лікування хворих на РВ IVA-IVB стадій. Розповсюдження пухлини на слизову сечового міхура, верхню третину уретри або прямої кишки передбачає або виконання понадрадикальних операцій, або індивідуальне поєднання хіміо- та променевої терапії з паліативними хірургічними втручаннями. П’ятирічне виживання цієї категорії хворих протягом тривалого часу залишається незадовільним і не перевищує 10-20%.
РАК ШИЙКИ МАТКИ
Незважаючи на існування в даний час чіткої концепції про фонові і передракові процеси і рак шийки матки (РШМ), а також достатньо надійного тестового контролю (цитологічний, кольпоскопічний), РШМ до теперішнього часу залишається однією з актуальних проблем онкогінекології.
За даними Міжнародного агентства по вивченню раку, щорічно в світі реєструється 371000 нових випадків РШМ і щорічно вмирають від нього 190000 жінок. Більшість випадків РШМ (78%) зустрічаються в країнах, що розвиваються, де він є другою, найбільш частою причиною смерті від раку.
Максимальні показники захворюваності реєструються в Латинській Америці, Африці, Південній і Південно-Східній Азії; мінімальні - в Китаї і Західній Азії. У розвинених країнах Європи і Америки стандартизовані показники відносно низькі - менше 14 ‰00. У країнах Європейського Союзу вони коливаються в діапазоні від 7 до 15‰00.
У загальній структурі захворюваності органів репродуктивної системи у жінок України РШМ займає 3-е місце після раку молочної залози і раку тіла матки. Щорічно в Україні реєструється близько 4778 нових хворих і вмирає близько 2153 жінок. Показник захворюваності на РШМ дорівнював у 2009 р. 19,3‰00, смертності – 8,7‰00.
РШМ - це візуальна форма захворювання, тому можливості раннього його виявлення практично не обмежені. Для цього достатньо правильного використання доступних і інформативних методів морфологічної і ендоскопічної діагностики. Крім того, своєчасне виявлення і лікування фонових і передракових процесів шийки матки дозволяють запобігти розвитку РШМ.
У СРСР цитологічний метод дослідження при масових профілактичних гінекологічних оглядах став використовуватися з середини 60-х років. У 70-х роках були створені централізовані цитологічні лабораторії. Це привело до зміни в структурі загальної онкологічної патології у жінок: так, в 60-х роках РШМ займав 1-е місце, в 70-х - 3-е місце, а на початку 90-х - 4-е місце.
Останнім часом спостерігається тенденція до збільшення захворюваності у жінок репродуктивного періоду Так, у США, за даними Американського онкологічного товариства, на 2002 р. 47% хворих РШМ - це жінки до 35 років. Подібне спостерігається і в інших країнах.
Фактори ризику розвитку плоскоклітинного РШМ:
· ранній початок статевого життя,
· сексуальна активність,
· часта зміна статевих партнерів не тільки самою жінкою, але і її партнерами-чоловіками,
· недотримання статевої гігієни,
· венеричні захворювання,
· вірусні інфекції,
· куріння тютюну,
· імунодефіцит,
· дефіцит в їжі вітамінів А і С,
· можливе використання оральних контрацептивів і т.і..
Найбільше значення в індукції пухлинного росту відводять вірусам. У 70-х роках як канцерогенний агент підозрювали вірус простого герпесу 2-го серотипу (Hsv-2), проте 20-річний досвід дослідження ролі цього вірусу не дозволив прийти до позитивного висновку. Цей вірус, можливо, в асоціації з цитомегаловірусом, бактеріями і простими може виступати як кофактор канцерогенезу, ініціюючи розвиток дисплазії і підтримуючи її в стані стабілізації. У 1980-1990 рр. чітко показаний зв'язок вірусу папіломи людини (HPV) з дисплазією і плоскоклітинним РШМ. За допомогою методів гібридизації було встановлено, що 80-100% РШМ містять ДНК HPV.

| 
| 
|
| Мал. 18.3.Німецький вчений Харальд цур Хаузен, який отримав Нобелевську премію за відкриття віруса, що викликає рак шийки матки | ||
 2020-09-24
2020-09-24 168
168








