До передракових змін відносять вогнища розростання атипії незрілого епітелію незапального характеру, що виникають часто мультицентрично і що не виходять за межі базальної мембрани. У шийці матки передраком є дисплазія, особливо її важка форма.
На II Міжнародному конгресі з патології шийки матки і кольпоскопії (1975 р.) для позначення поняття дисплазії прийнятий термін «цервікальна інтраепітеліальна неоплазія (CIN)».
Прийнято розрізняти три ступені CIN: легка, помірна і важка (Мал. 18.4) 57% CIN I спонтанно регресують, 32% зберігаються у вигляді CIN I протягом тривалого часу, 11% прогресують в CIN II - CIN III і лише 0,5% - в інвазивну карциному. На відміну від дисплазії слабкого ступеня, CIN III перетворюється на інвазивний рак в 12% випадків протягом 2х років, а регресують досить рідко.

|
| Мал. 18.4. Цервікальна Інтраепітеліальна Неоплазія (CIN) |
Патологічна анатомія і гістологія
За формою росту РШМ буває екзофітним (первинна пухлина росте у просвіт вагінального каналу у вигляді бугруватої маси з приєднанням вторинної інфекції і некрозу), ендофітним (пухлина росте переважно інтрамурально, поступово інфільтруючи всю шийку і цервікальний канал) та змішаним. За морфологічною будовою розрізняють: плоскоклітинний рак, зроговілий, не зроговілий, бородавчастий, кондиломатозний та перехідно-клітинний.
Найчастіше зустрічається плоскоклітинний рак – 70% випадків, на аденокарциному припадає близько 20% і 10% - на низькодиференційований рак. З моменту появи карциноми 0 стадії до інвазивної форми РШМ зазвичай проходить близько 10 років.
Клінічна картина
Початкові стадії РШМ мають безсимптомний перебіг. При подальшому розвитку хвороби з’являються контактні кровотечі з піхви, менорагії, альгодисменореї та болі у малому тазу.
Діагностика
Діагностика РШМ починається з огляду в дзеркалах (Мал. 18.5), бімануального дослідження.
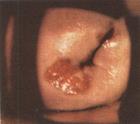
| Мал.. 18.5. Карцинома шийки матки |
Вагінальне дослідження дозволяє визначити ущільнення шийки та її розміри. До характерних особливостей ракового ураження відносяться щільність пухлини, легка кровоточивість, втрата еластичності та хрупкість.
Хрупкість пухлинної тканини виявляється пробою Хробака - при натискуванні на підозрілу ділянку тканини ґудзиковим зондом товщиною 2 мм останній легко провалюється в її товщу.
Як підсобна діагностична міра використовується проба Шиллера – виявлення здібності покриву шийки матки сприймати забарвлення йодом. Для цього до осушеної шийки матки 2-3 рази підряд прикладають на 2 хвилини ватні кульки, змочені розчином Люголя. Ділянки шийки з нормальною слизовою забарвлюються у темно-бурий колір. Ділянки, що уражені пухлиною, виділяються блідими плямами з різко окресленими межами.
Застосовують також кольпоскопію з отриманням матеріалу для цитологічного або гістологічного дослідження. «Пап-мазки» дозволяють виявити дисплазію та до клінічні форми раку (0-Іа стадії), коли шийка не має візуальних змін. Кольпоскопія (КС) – один із провідних методів обстеження шийки матки за допомогою оптичного приладу - кольпоскопа (бінокуляра, обладнаного сильним джерелом світла).

| Мал.18.6.Кольпоскоп. |

| 
|
|
Мал. 18.7. Рак шийки матки (кольпоскопія) | |
Останнім часом набула поширення полімеразна ланцюгова реакція (ПЛР) для ідентифікації високо онкогенних типів вірусів. Частота виявлення ДНК вірусу папіломи людини при внутрішньо епітеліальному РШМ перевищує 90%.
Для з’ясування розповсюдженості пухлинного процесу використовують такі методи:
· УЗД статевих органів та органів черевної порожнини, заочеревинних та тазових лімфатичних вузлів, сечовивідних шляхів;
· рентгенологічне обстеження органів грудної клітки;
· цистоскопію та ректороманоскопію;
· для уточнюючої діагностики можуть використовуватись комп’ютерна томографія, іригоскопія, екскреторна урографія.
Класифікація раку шийки матки за системою TNM
(код МКХ-0 – С53)
| TNM | FIGO стадії | |
| T - Первинна пухлина | ||
| TХ | Не досить даних для оцінки первинної пухлини | |
| T0 | Первинна пухлина не визначається | |
| Tis | 0 | Carcinoma in situ |
| T1 | І | Пухлина обмежена шийкою матки (поширення на тіло матки не враховується) |
| Т1a | IA | Інвазивна карцинома, яка діагностується тільки мікроскопічно. Усі макроскопово видимі зміни – навіть при поверхневій інвазії – належать до T1b/ стадія ІВ |
| Т1a1 | IA1 | Інвазія строми не більше, ніж на 3 мм у глибину і горизонтальне поширення не більше, ніж на 7 мм |
| Т1a2 | IA2 | Інвазія строми понад 3 мм, але не більше, ніж на 5 мм у глибину і горизонтальне поширення не більше, ніж на 7 мм |
| T1b | IB | Клінічно видиме ураження шийки матки або мікроскопічне ураження більше, ніж при Т1a2/ стадія IA2 |
| T1b1 | IB1 | Клінічно видиме ураження розміром не більше, ніж 4 см у найбільшому вимірі |
| T1b2 | IB2 | Клінічно видиме ураження розміром понад 4 см у найбільшому вимірі |
| T2 | ІІ | Пухлина поширюється за межі матки, але без проростання стінки таза або нижньої третини піхви |
| T2a | Без інвазії параметрія | |
| T2b | З інвазією параметрія | |
| Т3 | ІІІ | Пухлина поширюється на стінку таза і/або на нижню третину піхви і/або призводить до гідронефрозу, або нефункціонуючої нирки |
| Т3a | Пухлина уражає нижню третину піхви, але не поширюється на стінку таза | |
| Т3b | Пухлина поширюється на стінку таза і/або призводить до гідронефрозу, або нефункціонуючої нирки | |
| Т4 | IVA | Пухлина проростає в слизовий шар сечового міхура чи прямої кишки і/або поширюється за межі таза* |
| М1 | IVB | Віддалені метастази |
| N - Реґіонарні лімфатичні вузли Реґіонарними лімфатичними вузлами є вузли, розміщені навколо шийки матки і матки, гіпогастральні (внутрішні клубові і затульні), загальні і зовнішні клубові, пресакральні і латеральні сакральні | ||
| NХ | Не досить даних для оцінки стану реґіонарних лімфатичних вузлів | |
| N0 | Немає ознак ураження реґіонарних лімфатичних вузлів | |
| N1 | ШС | Наявні метастази в реґіонарних лімфатичних вузлах |
| M - Віддалені метастази | ||
| MХ | Не досить даних для визначення віддалених метастазів | |
| M0 | Віддалені метастази не визначаються | |
| M1 | IVB | Наявні віддалені метастази |
Примітка: * Наявності лише бульозного набряку недостатньо для класифікації пухлини як Т4.
 2020-09-24
2020-09-24 138
138








