Диагностика фибрилляции и трепетания предсердий
В отечественной кардиологической школе принято объединять эти нарушения ритма в одном понятии – мерцательная аритмия (14). В соответствии с европейскими подходами трепетание предсердий рассматривается отдельно и относится к суправентрикулярным тахикардиям. (1, 3, 5, 8, 11, 13). Более логичным представляется первый подход. Это связано с общим механизмом развития (участие в патогенеза аритмии циркуляции волны re-entry и отсутствие координированной систолы предсердий), возможностью трансформироваться друг в друга у одного больного и сходным влиянием на риск развития тромбоэмболических осложнений. Как следствие, как при фибрилляции, так и при трепетании предсердий необходимо назначение антитромботической терапии. В последние годы в зарубежной литературе также появился ряд статей, где эти аритмии также рассматриваются вместе.
Мерцательная аритмия по локализации субстрата аритмии относится к суправентрикулярным нарушениям ритма. Однако она занимает отдельную нишу в структуре тахиаритмий как в связи с широкой распространенностью, так и влиянием на качество и прогноз жизни пациентов.
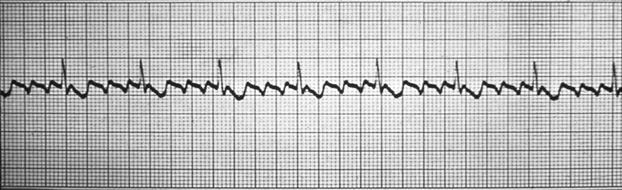
Фибрилляция предсердий. При этом виде тахиаритмии в предсердиях циркулируют множественные волны micro re-entry. Предсердия активируются с частотой от 240 до 320, а по данным некоторых авторов, даже 600 импульсов в минуту. В результате теряется координированная систола предсердий – возникает фибрилляция предсердий. При этом к АВУ поступают множественные хаотичные импульсы, которые фильтруются за счет рефрактерности клеток АВ узла – таким образом сохраняется координированная систола желудочков, но возникает неритмичность сокращений. На ЭКГ фибрилляция предсердий (ФП) проявляется исчезновением зубцов Р и появлением вместо них разнокалиберных хаотичных волн f. Комплексы QRS сохраняют суправентрикулярную форму, так как проведение к желудочкам осуществляется через АВУ, но сокращения становятся аритмичными (рисунок 7). В таких условиях частота желудочковых сокращений (ЧЖС) зависит от электрофизиологических характеристик АВУ, вагусных или симпатических влияний, наличия дополнительных АВ соединений (Рисунок 8,9). При выраженной тахисистолии дифференцировать на ЭКС волны f бывает затруднительно.
Рисунок 22. Фибрилляция предсердий.
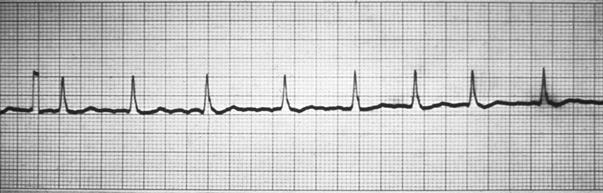
Рисунок 23. Фибрилляция предсердий - брадисистолия
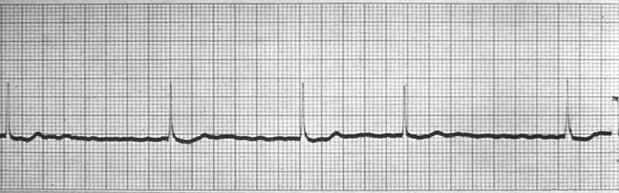
Рисунок 24. Фибрилляция предсердий – тахисистолия
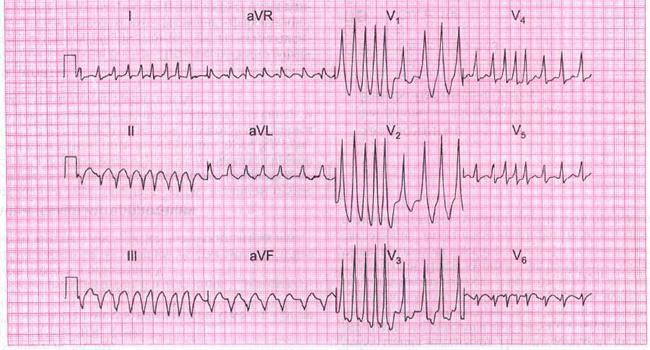
Особую опасность представляет ФП при наличии у больного ДС, обладающих быстрым ответом. Фибрилляция предсердий не является нарушением ритма, патофизиологически связанным с синдромом WPW. Однако пароксизм ФП, возникший на фоне синдрома WPW (рисунок 25), представляет собой потенциально злокачественное нарушение ритма, так как ДС обеспечивает быстрое проведение большого числа импульсов из предсердий к желудочкам, минуя АВУ. Это может привести к возникновению фибрилляции желудочков и остановке кровообращения. Как правило, комплексы QRS в этом случае имеют расширенную и деформированную форму, так как часть желудочков в этом случае возбуждается через ДС, минуя АВУ.
Рисунок 25. Фибрилляция предсердий у больного с синдромом WPW.
 |
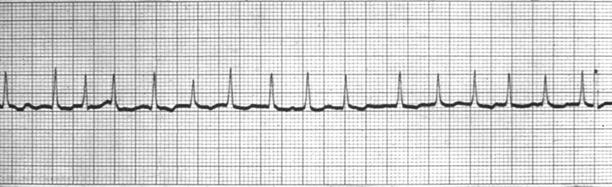
Трепетание предсердий по своим электрофизиологическим механизмам является предсердной тахикардией по механизму re-entry. При этом сохраняется координированное возбуждение предсердий, но в связи с высокой частотой возбуждения исчезает их систолическое сокращение. На ЭКГ регистрируются волны F – имеющие большую амплитуду и одинаковую форму. Проведение через АВУ может быть ритмичным или нет, но всегда кратным числу волн F (рисунок 10).
Рисунок 26. Трепетание предсердий
Классификация ФП проводится по числу зарегистрированных эпизодов ФП; по длительности ФП и типу восстановления ритма; по нозологической форме, ставшей ее причиной.
Ø По числу эпизодов:
• Впервые выявленная ФП - этот вид ФП выделяется независимо от того, сопровождался он какими-либо клиническими проявлениями или купировался самостоятельно. Следует учитывать, что длительность приступа ФП может быть неустановленной, а предыдущие эпизоды ФП могут проходить незамеченными.
• Возвратная (рецидивирующая) – если у пациента зарегистрировано 2 или более приступа.
Ø Как впервые выявленная, так и возвратная ФП подразделяется по длительности и типу восстановления
• Пароксизмальная ФП –эпизоды ФП, при которых ритм восстанавливается самостоятельно в течение ≤ 7 суток. Если эпизод ФП купирован при помощи медикаментозной терапии или электрической кардиоверсии до момента его ожидаемого спонтанного восстановления (в течение 7 суток), то в этом случае она тоже расценивается как пароксизмальная.
• Персистирующая ФП - длительность ФП, как правило, более 7 суток, ритм самостоятельно не восстанавливается, но есть показания к восстановлению ритма и кардиоверсия эффективна. Персистирующая ФП может быть как первым проявлением аритмии, так и логическим завершением повторных приступов пароксизмальной ФП.
• Постоянная ФП - длительно существующая ФП (часто более 1 года), ритм самостоятельно не восстанавливается, показаний к восстановлению ритма нет или попытка кардиоверсии неэффективна.
Нужно отметить, что у одного больного могут встречаться как пароксизмы ФП, прекращающиеся самостоятельно от нескольких минут до нескольких часов, так и затяжные эпизоды ФП, требующие купирования, что переводит их в разряд персистирующих. Нет также четкой границы между персистирующей и постоянной ФП. Персистирующая ФП включает в себя также длительно текущую ФП (часто более года), если имеются показания к восстановлению СР и попытка кардиоверсии была успешной. С другой стороны, в случае невозможности восстановления СР, ФП может быть признана постоянной уже через несколько недель от начала срыва ритма.
Ø Не менее важным с точки зрения прогноза аритмии и тактики лечения является ее классификация по нозологии
• Изолированная – этот термин используется привозникновении ФП у людей молодого и среднего возраста (до 60 лет) без клинических или эхокардиографических признаков сердечно-легочного заболевания и не имеющих артериальной гипертензии. Такие пациенты имеют благоприятный прогноз в отношении тромбоэмболии или смертности. Однако по мере развития сердечно-сосудистых заболеваний пациенты переходят в другую категорию больных ФП. Соответственно растет риск развития тромбоэмболии и смертельного исхода.
• Неклапанная – применяется в тех случаях, когда выявлено заболевание сердца, ведущим механизмом которого не является поражение клапанов (чаще всего подразумевается отсутствие ревматического митрального стеноза или протезированного клапана сердца).
• При поражении сердечных клапанов – как правило, подразумевается ревматическое поражение клапанов (чаще всего наличие ревматического митрального стеноза или протезированного клапана сердца)
В нозологической классификации основной акцент сейчас сделан на поражения клапанов, как субстрата возникновения аритмии. Это связано со снижением вероятности сохранения синусового ритма и, как следствие, отсутствием во многих случаях показаний к его восстановлению, а также резким увеличением риска тромбоэмболических осложнений у таких пациентов.
 2015-04-01
2015-04-01 2546
2546








