На современном этапе развития хирургии новорожденных во всех случаях при АП с нижним ТПС создается анастомоз пищевода - первичный или отсроченный. Первичный анастомоз накладывают в том случае, когда после отсечения ТПС от трахеи и мобилизации сегментов их удается свести без значительного натяжения. Отсроченный анастомоз пищевода показан в тех ситуациях, когда, несмотря на тщательную мобилизацию сегментов, диастаз между ними остается значительным, и наложить анастомоз без существенного натяжения не представляется возможным, либо когда состояние ребенка столь тяжелое, что не позволяет произвести радикальное вмешательство.
Первичный анастомоз пищевода
Операцию выполняют из заднебокового доступа в 3-м межреберье справа. Экстраплеврально выделяют органы заднего средостения, мобилизуют нижний сегмент пищевода до места впадения в трахею, как правило – это средняя треть трахеи, реже - вблизи бифуркации, и, в редких случаях, главный бронх. Ориентиром для обнаружения ТПС является vena azygos, поскольку она перекидывается через пищевод и трахею вблизи места деления трахеи на бронхи. Если вена "мешает" выделению нижнего сегмента, ее можно перевязать и рассечь. Делать это надо лишь в случае крайней необходимости, так как при некоторых врожденных пороках сердца и крупных сосудов непарная и полунепарная вены являются единственными коллекторами, через которые осуществляется отток крови от нижних отделов туловища и конечностей. Выделенный нижний сегмент пищевода отсекают от трахеи, дефект стенки трахеи ушивают непрерывным швом атравматической иглой (викрил 6/0), проводят контроль герметичности шва трахеи. При мобилизации нижнего сегмента в дистальном направлении не следует выделять стенку пищевода на большом протяжении, так как внутристеночное кровообращение нижнего сегмента, по сравнению с верхним, обеднено, и при значительном выделении стенки может возникнуть ишемия ее и, как следствие этого, недостаточность швов анастомоза пищевода.
Следующим этапом мобилизуют верхний сегмент пищевода. Чтобы облегчить поиск сегмента, анестезиолог вводит в него до упора толстый желудочный зонд, при этом в операционном поле становится хорошо видно дно верхнего сегмента. Сегмент выделяют из окружающих тканей, причем выделить его можно, при необходимости, вплоть до глотки, не боясь вызвать нарушение кровообращения, поскольку кровоснабжение стенки верхнего сегмента всегда полноценное. Если после мобилизации сегменты можно сопоставить без значительного натяжения, создают первичный анастомоз пищевода. Небольшим натяжением можно пренебречь. Анастомоз накладывают по типу "конец в конец" однорядным непрерывным швом атравматической иглой (викрил 6/0). Некоторые авторы рекомендуют использовать отдельные швы.
Во время наложения анастомоза в желудок заводят назогастральный зонд. Операцию заканчивают постановкой дренажа в ретроплевральное пространство и послойным ушиванием раны.
В послеоперационном периоде ребенка длительно (6-8 суток) держат на искусственной вентиляции легких с абсолютной синхронизацией с аппаратом, что особенно важно в тех случаях, когда анастомоз наложен с некоторым натяжением. Новорожденного следует поддерживать в состоянии глубокого медикаментозного сна и миорелаксации. Заведенный в желудок во время операции назогастральный зонд не меняют до заживления анастомоза (10-12 суток). При соблюдении этих условий анастомоз заживает в наиболее благоприятных условиях. При гладком послеоперационном течении ретроплевральный дренаж удаляют на 6-е сутки, к 8-м суткам ребенка экстубируют и начинают энтеральное питание через зонд. Как только новорожденный начнет хорошо сосать соску, его переводят на вскармливание из рожка и удаляют желудочный зонд, а затем разрешают приложить к груди.
Рентгенологическое обследование с контрастным веществом (эзофагография) целесообразно производить не ранее 14-15х суток послеоперационного периода, когда ребенок уже научился хорошо сосать и риск аспирации при дискоординации акта глотания минимален. Целью обследования является определение степени проходимости анастомоза пищевода и наличия возможных осложнений, прежде всего реканализации трахеопищеводного свища. В качестве контрастного вещества используют водорастворимые препараты. Снимки выполняют в вертикальном положении в двух проекциях. На рентгенограммах практически всегда видна зона анастомоза с широким верхним сегментом и несколько суженным нижним (рис.4), но это не обязательно является признаком стеноза зоны анастомоза.
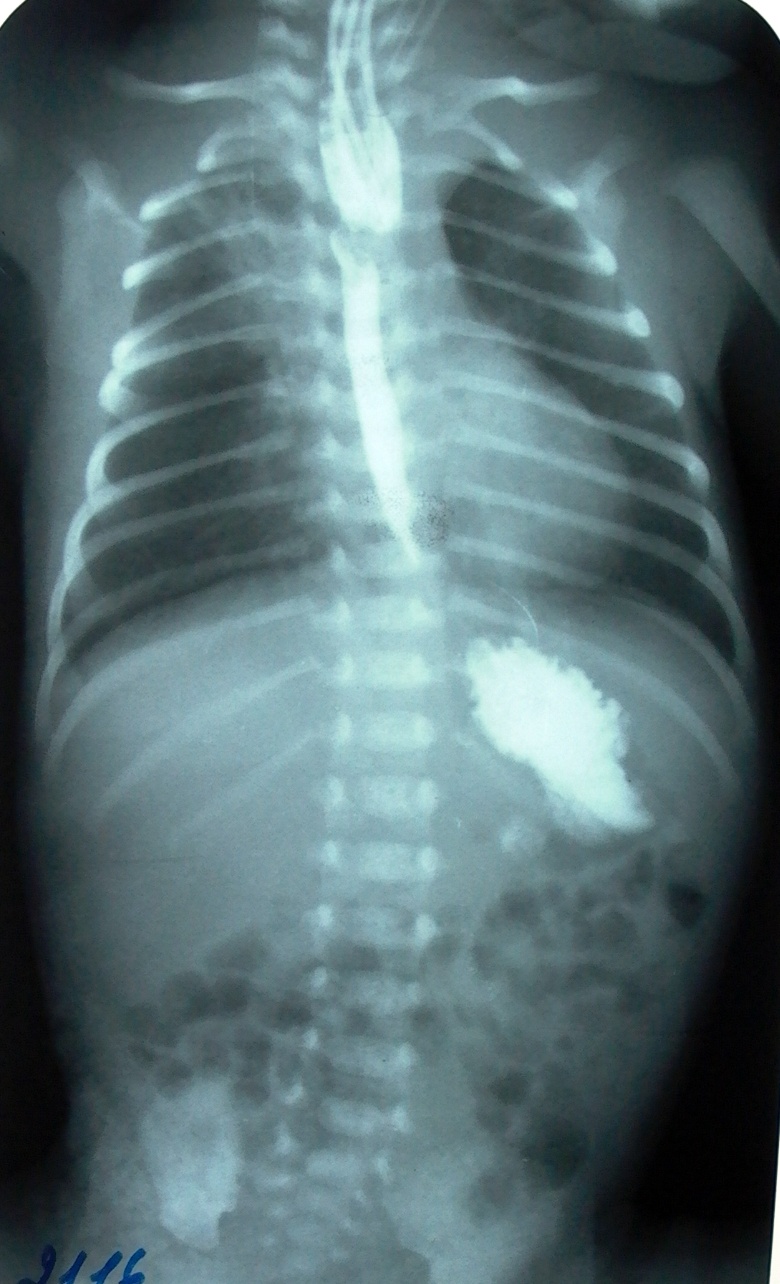
Рис. 4. Эзофагография на 14 сутки после наложения анастомоза пищевода.
Для того, чтобы убедиться в действительном отсутствии стеноза зоны анастомоза всем детям на 21е сутки после операции производят "калибровочное" бужирование пищевода. Процедуру выполняют в рентгеновском кабинете под контролем экрана. Первое бужирование целесообразно делать под общим обезболиванием. Если при бужировании удается свободно провести буж №22, то на этом процедуру заканчивают, и в дальнейшем ребенок в бужировании, как правило, не нуждается. Если же при проведении бужей возникли трудности, то процедуру повторяют через день до тех пор, пока не удастся провести буж №22-24. В наиболее трудных случаях при послеоперационном стенозе пищевода приходится прибегать к бужированию по проводнику. После бужирования ребенку назначают курс лечения (масло облепихи, альмагель А, спазмолитики). Такой подход к лечению, с нашей точки зрения, наиболее рационален и позволил нам практически отказаться от наложения гастростом у детей с послеоперационным стенозом пищевода. Выписку детей из стационара осуществляют тогда, когда ребенок легко справляется с физиологическим объемом питания, прибавляет в весе, а имевшиеся дыхательные расстройства полностью устранены.
Отсроченный анастомоз пищевода
Ход операции от ее начала и до завершения мобилизации сегментов не отличается от описанного выше. Если, несмотря на мобилизацию сегментов, между ними сохраняется большой диастаз, или состояние ребенка не позволяет продолжать операцию, то принимается решение о наложении отсроченного анастомоза. Просвет нижнего сегмента ушивают обвивным швом наглухо, и сегмент фиксируют к межреберным мышцам максимально высоко в зоне реберно-позвоночного угла. Верхний сегмент пищевода не выводят из грудной клетки. Рану грудной клетки ушивают послойно после постановки дренажа в ретроплевральное пространство. Операцию заканчивают наложением гастростомы. Таким образом, ребенок остается с неустраненной атрезией пищевода, но с ликвидированным трахеопищеводным свищом.
На протяжении последующих 8-10 недель (до операции наложения отсроченного анастомоза) необходимо обеспечить полноценный уход за малышом, заключающийся в налаживании постоянного, пассивного оттока слюны через назоэзофагеальный зонд и в частой (каждые 30 минут) активной аспирации слюны из верхнего сегмента пищевода. По мере физиологического усиления саливации к концу второго месяца жизни, частоту санаций увеличивают (каждые 10-15 минут). Хороший уход за ребенком способствует быстрому улучшению состояния пациента, что позволяет его экстубировать. В возрасте 2-2,5 месяцев проводят контрольное рентгенологическое обследование для определения величины диастаза между сегментами. С этой целью через гастростому в нижний сегмент пищевода вводят рентгеноконтрастный зонд или контрастное вещество. Одновременно контрастный зонд вводят и в верхний сегмент пищевода. На экране видно расстояние между сегментами. Как правило, указанный срок (8-10 недель) является достаточным, сегменты вырастают настолько, что становится возможным наложить прямой анастомоз пищевода без натяжения. Этапы оперативного вмешательства такие же, как и при первичном анастомозе пищевода, за исключением того, что при повторной торакотомии к органам заднего средостения возможен только трансплевральный доступ. Послеоперационное ведение соответствует описанному выше при первичном анастомозе пищевода. Гастростому закрывают через 1,5-2 месяца после наложения анастомоза, предварительно проверив рентгенологически проходимость пищевода и проведя калибровочное бужирование.
Лечение изолированной формы АП
Эта группа больных является наиболее сложной для лечения, так как при изолированной форме АП пищевод отсутствует на большом протяжении - верхний его сегмент, как правило, расположен не ниже Th1, а нижний выстоит над диафрагмой всего на 3-4 см. По мнению некоторых специалистов, с ростом ребенка расстояние между сегментами сокращается, что позволяет в возрасте 3-9 месяцев наложить отсроченный анастомоз пищевода. Наш опыт и данные большинства авторов, к сожалению, не подтверждают это положение. Поэтому нами принята следующая лечебная тактика при изолированной форме АП: торакотомию этим детям не производят, а в периоде новорожденности ребенку накладывают шейную эзофагостому и гастростому или двойную эзофагостому (ДЭС), причем нижний сегмент пищевода (при ДЭС) низводят в брюшную полость из лапаротомического доступа. В возрасте 5-7 месяцев выполняют загрудинную пластику пищевода. В качестве трансплантата используют поперечный отдел ободочной кишки на левых ободочных сосудах. Трансплантат на шее анастомозируют с верхним сегментом пищевода, абдоминальный конец трансплантата вшивают в нижний сегмент по типу "конец в бок", а при недостаточной для анастомозирования с трансплантатом длине нижнего сегмента - в тело желудка (в этом случае с обязательной антирефлюксной защитой). На 7-8е сутки после операции, если нет сомнений в полном первичном заживлении всех анастомозов, начинают кормление через рот. Гастростому или нижнюю эзофагостому закрывают через 1,5-2 месяца, после предварительного рентгенологического обследования искусственного пищевода.
Осложнения
Несостоятельность швов анастомоза является одним из наиболее тяжелых осложнений и может возникать у детей как с первичным, так и с отсроченным анастомозом пищевода. Поставить диагноз обычно несложно. Как правило, на 4-6е сутки послеоперационного периода ухудшается общее состояние больного за счет нарастания интоксикации (медиастинит), нарастает дыхательная недостаточность, По ретроплевральному дренажу начинают поступать слюна, воздух, иногда гной. Клинически и рентгенологически определяется пневмоторакс справа, пневмомедиастинум. Для того, чтобы подтвердить диагноз несостоятельности анастомоза, необходимо провести рентгенологическое обследование. Для этого, не удаляя желудочный зонд, на корень языка больного кладут второй зонд, по которому вводят водорастворимое контрастное вещество (его можно разбавить индигокармином) и делают рентгенограмму. Появление индигокармина в дренажной трубке и затек контрастного вещества в правую плевральную полость подтверждают диагноз несостоятельности анастомоза пищевода (рис.5).
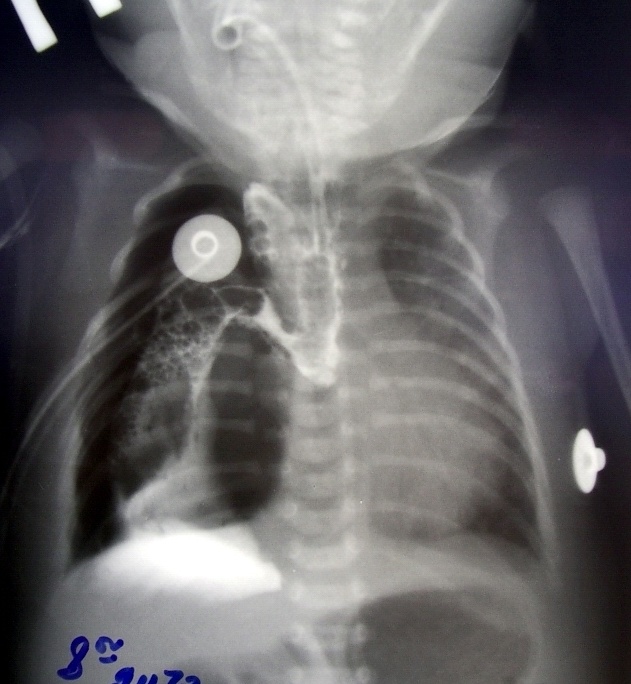
Рис. 5. Рентгенологическая картина несостоятельности анастомоза пищнвода (затек контрастного вещества в средостение и правую плевральную полость).
Это осложнение крайне жизнеопасно, поэтому требует экстренной хирургической помощи. Она заключается в том, что ребенку дополнительно дренируют средостение и правую плевральную полость (ставят второй дренаж), и, если это несостоятельность первичного анастомоза, накладывают гастростому. Следует подчеркнуть, что назогастральный зонд, поставленный во время наложения анастомоза пищевода, удалять при несостоятельности анастомоза нельзя, так как по нему, как по стенту, будет "идти" вторичное заживление анастомоза. Во время наложения гастростомы (или через имеющуюся у ребенка гастростому) через гастростомическое отверстие в тощую кишку проводят зонд для кормления, а к гастральному концу назогастрального зонда подвязывают длинную лавсановую нить, которую в дальнейшем будут использовать для бужирования пищевода после заживления анастомоза. Нить и кишечный зонд выводят через гастростомическую трубку. Роль кишечного зонда необычайно велика, так как он позволяет рано начать энтеральное питание в тощую кишка, не опасаясь рефлюкса или регургитации содержимого желудка в пищевод. В послеоперационном периоде проводят активную антибактериальную терапию, используя антибиотики широкого спектра действия и препараты, влияющие на анаэробную флору (метрогил, метронидазол). Обязательно использование иммунопротекторов, иммуномодуляторов (пентаглобин, биавен, интраглобин). Пищевод обычно заживает через 15-18 суток после возникновения несостоятельности анастомоза. После того, как прекращается отхождение содержимого по дренажным трубкам, проводят эзофагографию. При отсутствии затека контрастного вещества в средостение или попадания его в трахеобронхиальное дерево (рецидив трахеопищеводного свища), через 7-10 дней после обследования можно начинать бужирование зоны анастомоза по проводнику (нити) до полной ликвидации стеноза. Гастростому закрывают через 1,5-2 месяца после полного восстановления функции пищевода, или позже, если потребовалось длительное лечение резко выраженного стеноза анастомоза или вторично сформировавшегося ТПС.
Рецидив трахеопищеводного свища обычно возникает в раннем послеоперационном периоде, чаще всего как результат перенесенной несостоятельности анастомоза, которая не имела ярких клинических проявлений, а потому не была диагностирована. Проявления рецидивного ТПС следующие: кашель во время питья, рецидивирующая, чаще правосторонняя, среднедолевая пневмония, мигрирующие ателектазы легких. Распознать и подтвердить рецидив ТПС очень трудно. Для этого проводят фибротрахеоскопию с одновременным заполнением пищевода индигокармином. Появление красителя в трахее подтверждает диагноз ТПС. Однако, при первом обследовании не всегда удается поставить диагноз, так как свищ может быть обтурирован слизью. Поэтому отрицательный результат обследования не исключает диагноз рецидива ТПС. Нередко требуется повторение этой диагностической процедуры, причем не один раз. Определенную роль в диагностике ТПС играет рентгенологическое обследование, которое проводят следующим образом: под общим обезболиванием в пищевод больного вводят катетер Фоллея, под контролем экрана манжетку катетера раздувают в глотке (для предупреждения заброса контрастного вещества в гортань и трахею), после этого через катетер туго заполняют пищевод водорастворимым или жирорастворимым контрастным веществом (20 - 30 мл). Появление последнего в трахее или бронхах подтверждает диагноз ТПС.
В нашей практике не было ни одного случая спонтанного закрытия свища. Единственным эффективным способом лечения рецидива ТПС является хирургическое вмешательство.
Стеноз пищевода в зоне анастомоза - наиболее частое осложнение, которое проявляется в раннем возрасте затруднением глотания, частыми аспирациями. В более старшем возрасте может возникнуть обтурация пищевода пищевыми массами или инородными телами. Диагноз ставят на основании клинической картины, фиброэзофагоскопии и рентгенологического обследования с контрастным веществом (рис.6), причем в этой ситуации возможно использование бария. Лечение – бужирование пищевода.
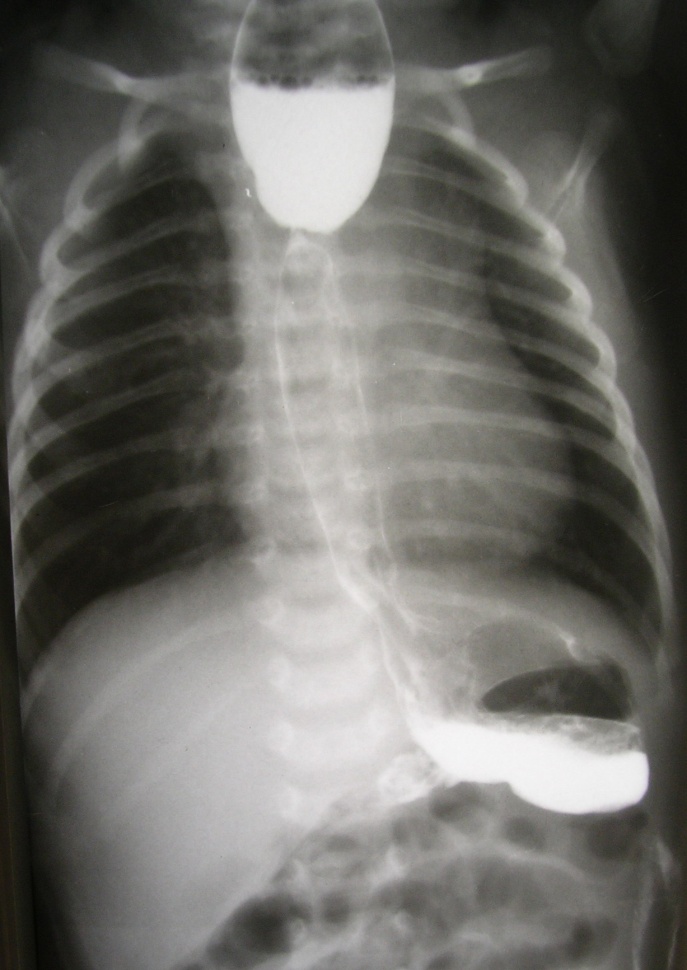
Рис.6. Стеноз зоны анастомоза пищевода.
Гастроэзофагеальный рефлюкс (ГЭР) часто отмечается у детей с АП. Причина рефлюкса недостаточно ясна. С одной стороны, натяжение мобилизованных сегментов, особенно нижнего, при наложении анастомоза может вести к укорочению интраабдоминальной части пищевода и "выпрямлению" угла Гиса. С другой стороны, в развитии ГЭР определенную роль играет врожденная дисфункция пищевода, свойственная детям с АП. Проявления рефлюкса состоят из рвоты и микроаспирации желудочного содержимого, приводящей к апноэ, рецидивирующей пневмонии, а также к частым бронхитам с астматическим компонентом. Нередко развивается эзофагит (от катарального до язвенного) и на этой почве - рецидивирующий стеноз зоны анастомоза или формирование стеноза в других отделах пищевода. Диагноз ГЭР наиболее достоверно ставится на основании суточной пищеводной рН-метрии. Большое значение имеет также рентгенологическое исследование с бариевой взвесью.
Лечение ГЭР всегда следует начинать с консервативной терапии, которая включает в себя следующие компоненты:
· медикаментозное лечение - антацидные препараты (альмагель, маалокс, фосфалюгель), прокинетики (мотилиум, координакс, церукал), в тяжелых случаях при наличии эзофагита - антисекреторные препараты (Н2-гистаминоблокаторы) и репаранты (вентер);
· позиционная терапия, особенно в ночное время - подъем головного конца кровати. При физической нагрузке (занятия физ. культурой) следует исключить физические упражнения, связанные с перенапряжением мышц брюшного пресса и длительными глубокими наклонами;
· диетотерапия с введением грудным детям «утяжелителей» грудного молока или перевод детей, находящихся на исусственном вскармливании, на питание антирефлюксными смесями («Фрисовом», «Нутрилон-антирефлюкс» и др.), пациенетам старшего возраста необходимо также исключить раздражающие продукты (сок цитрусовых, шоколад, кофе и др.);
· физиотерапевтические методы, улучшающие моторику пищевода и желудка.
Консервативные мероприятия могут оказать положительный эффект, но у детей с АП это происходит нечасто. Поэтому подход к лечению ГЭР, возникшего у ребенка с АП, должен быть несколько более активным, чем у пациентов с ГЭР, не связанном с АП и ТПС. Примерно у 15-45% больных с ГЭР и АП консервативная терапия оказывается неэффективной и требует оперативного лечения. Операцией выбора у детей с ГЭР является фундопликация по Ниссену.
 2015-04-20
2015-04-20 1715
1715
