Тепловой удар является следствием нарушения терморегуляции и перегревания организма,
Этиология:
-Длительное пребывание в условиях высокой температуры и влажности окружающего воздуха (в бане, сауне, в душном помещении). Это снижает возможность теплоотдачи, чему способствуют также плотная одежда, отсутствие вентиляции или кондиционера в салоне легкового или кабине грузового автомобиля, переутомление, переполнение желудка пищей, употребление спиртных напитков.
Если перегревание (тепловой удар) возникает в результате воздействия солнечных лучей, то такое состояние называется солнечным ударом.
Клиника: усталость, покраснение лица, слабость, головокружение, головная боль, боли в ногах и спине, тошнота, учащенные пульс и дыхание (одышка). Температура тела повышается до 38 — 39 °С. В тяжелых случаях потоотделение уменьшается, кожа становится красной, сухой, горячей; иногда наблюдается скудный липкий пот, появляются шум в ушах, рвота, потемнение в глазах; лицо бледнеет, возникают судороги, галлюцинации, бред, температура тела повышается до 41 °С и выше, возможна потеря сознания. При отсутствии помощи существует опасность смертельного исхода от остановки сердца, отека мозга и паралича дыхания.
Первая доврачебная медицинская помощь:
•пострадавшего переносят в прохладное место, в тень, раздевают сверху до пояса, укладывают на спину, слегка приподнимают голову, ослабляют пояс, снимают обувь;
•на область сердца и на лоб накладывают холод (смоченный водой платок, грелку с холодной водой или пузырь со льдом);
•если пострадавший находится в сознании, то его нужно поить холодными напитками. Рекомендуется каждые 10 мин давать ему выпить полстакана подсоленной воды (1 чайная ложка соли на 1 л воды), можно дать внутрь 15 — 20 капель корвалола, капли Зеленина;
•для возбуждения дыхания и прояснения сознания необходимо дать пострадавшему понюхать ватку, смоченную нашатырным спиртом;
•если пострадавший находится без сознания, то при симптомах рвоты во избежание аспирации рвотных масс нужно положить его на бок или лицом вниз;
•при нарушении дыхания и кровообращения следует незамедлительно приступить к первичной сердечно-легочной реанимации по Сафару.
Не рекомендуется при оказании помощи быстро и резко охлаждать пострадавшего, а также давать ему напитки, содержащие кофеин, алкоголь и жаропонижающие препараты (аспирин, парацетамол и др).
Если принятые меры не обеспечивают быстрого и эффективного улучшения состояния, пострадавшего следует любым способом доставить в ближайшее лечебное учреждение в положении лежа на носилках.
Несчастные случаи, сопровождающиеся острой дыхательной недостаточностью
Асфиксия, или удушье, — это внезапно возникающее состояние недостатка кислорода. Полное удушье в течение нескольких минут приводит к кислородному голоданию головного мозга, утрате сознания, остановке сердца и смертельному исходу, поэтому для спасения жизни пострадавшего необходима срочная медицинская помощь.
Асфиксия часто возникает в результате нарушения внешнего дыхания, вызванного частичным перекрытием или полной закупоркой дыхательных путей. Это возможно в результате западения языка при коматозном состоянии, аспирации воды (при утоплении), механического сдавления гортани и трахеи (при удушении), попадании в дыхательные пути инородных тел, заваливания человека землей, воздействия токсичных веществ (угарный газ, снотворные средства и др.)
Утопление. Утопление — одна из форм механической асфиксии в результате попадания жидкости в дыхательные пути. Смерть при этом наступает в течение 2 — 3 мин в результате прекращения поступления в легкие воздуха.
Наряду с прекращением дыхания возможна и одновременная остановка сердца, хотя в некоторых случаях его работа продолжается еще в течение 10—15 мин.
Различают три варианта утопления:
-истинное (влажное), утопающие синие
- асфиксическое, утопающие синие
- синкопальное, утопающие белые
При истинном утоплении (отмечается в 30 —35 % случаев) вода попадает в дыхательные пути и легкие, когда погруженный в воду тонущий человек делает непроизвольные попытки вздохнуть. Потеря сознания наступает рано — еще при активности дыхательного центра и сохранившейся сердечной деятельности. Этот период утопления считается атональным, который при дальнейшем пребывании под водой переходит в клиническую и биологическую смерть. Наиболее часто такое утопление происходит в теплой воде, при отсутствии спазма голосовой щели и у лиц, находящихся в состоянии алкогольного опьянения.
В случае спасения пострадавшего обращают на себя внимание резкая синюшность кожи и слизистых оболочек, одутловатость (отечность) лица. Ушные раковины, губы и кончики пальцев фиолетово-синего цвета; вены на голове, лице и шее набухшие;
дыхание редкое, судорожное; пульс слабого наполнения, редкий, аритмичный. Зрачковый и роговичный рефлексы вялые, изо рта и носа выделяется пенистое содержимое с примесью крови.
При асфиксическом утоплении (наблюдается в 45 — 60 % случаев) вода не проходит в нижние дыхательные пути и легкие вследствие рефлекторного спазма голосовой «щели гортани (ларингоспазма) и остановки дыхания (апноэ). Вода заглатывается и поступает в желудок. После извлечения пострадавшего из водоема в случае наступления рвоты эта жидкость может быть аспирирована.
В агональном периоде первых двух вариантов утопления в легочных альвеолах образуется пена, препятствующая газообмену. Цианоз при этом варианте утопления выражен не менее чем при первом, что позволило объединить пострадавших по первому и второму вариантам утопления общим названием «синие» утонувшие.
Асфиксическое утопление происходит, как правило, на фоне и вследствие резкого торможения ЦНС под влиянием алкоголя, внезапного инфаркта миокарда, приступа эпилепсии, инсульта или травмы (перелом шейных позвонков при нырянии, другие механические повреждения).
При синкопальном утоплении (15 — 25%) наступает рефлекторная остановка сердца и дыхания. При этом утоплении нет синюшности кожи и слизистых оболочек, наоборот, кожа резко бледная. Это стало основанием называть таких пострадавших «белыми» утонувшими.
Длительность клинической смерти при этом варианте наибольшая, что дает определенные надежды на спасение. Следует отметить, что остановка сердца и дыхания при синкопальном утоплении происходит одновременно, тогда как при истинном утоплении вначале наступает остановка сердечной деятельности, а при асфиксическом — остановка дыхания.
Важность срочной медицинской помощи в этой ситуации очевидна. Утопающего или утонувшего следует как можно быстрее извлечь из воды, соблюдая при этом соответствующие правила спасения. Так, подплывать к утопающему нужно сзади, избегая возможности захвата им спасателя. Схватив тонущего сзади за волосы, за одежду, следует повернуть его лицом вверх и вместе с ним плыть к берегу. К оказанию первой медицинской помощи приступают после извлечения пострадавшего из воды. В зимнее время года к провалившемуся в полынью и тонущему человеку спасатели подбираются ползком, используя при этом доски, положенные на лед, и страховочную веревку, обвязанную вокруг пояса и закрепленную другим концом (или прочно удерживаемую) на берегу.
При оказании первой доврачебной медицинской помощи необходимо:
1. Очистить (в основном при «синем» варианте утопления) дыхательные пути спасаемого человека. Для этого его кладут животом на согнутое колено спасателя (им может быть зубной техник и фельдшер) таким образом, чтобы голова свешивалась вниз и была ниже грудной клетки (рис. 5.1). Затем энергичными толчкообразными движениями оказывают давление на спину, живот и грудную клетку для того, чтобы постараться удалить из трахеи и бронхов воду, а из полости рта и носа — попавшие туда ил, песок, водоросли. При «белом» варианте утопления воды в дыхательных путях, вероятнее всего, не будет;
2. Освободить пострадавшего от стесняющей дыхательные движения одежды (пояс, ремень, рубашка и т.д.) и уложить на ровную поверхность;
3. При отсутствии самостоятельного дыхания приступить к проведению искусственного дыхания, а при слабости или отсутствии сердечной деятельности — к наружному массажу сердца;
4. Проводить искусственное дыхание и закрытый массаж сердца до появления самостоятельного дыхания и сердечной деятельности или явных признаков биологической смерти;
5. Согреть потерпевшего, снять с него мокрую одежду, укрыть одеялом, полотенцем и т.п. Когда он придет в себя, дать теплое питье и постараться максимально быстро доставить в лечебное учреждение на носилках с опущенным головным концом на фоне
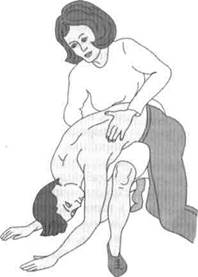 |
Рис. 5.1. Первый прием удаления содержимого из дыхательных путей утопающего после извлечения его из воды
продолжающейся (при необходимости) искусственной вентиляции легких или сердечно-легочной реанимации по Сафару.
При утоплении в пресной воде, осмотическое давление которой ниже, чем у крови, жидкость из легочных альвеол быстро всасывается в кровь, что облегчает проблему очищения дыхательных путей и делает более эффективной искусственную вентиляцию легких.
При утоплении в соленой (морской) воде с концентрацией солей до 3,5 — 4,0% в силу тех же физических законов жидкая часть крови (плазма) устремляется в дыхательные пути, поэтому альвеолы, бронхи и трахея могут быть заполнены пенистой жидкостью, мешающей эффективному проведению искусственного дыхания. Удаление жидкости становится первостепенной задачей спасателей и медицинских работников и производится по уже описанной выше методике
(см. рис. 5.1) или путем поднимания пострадавшего за нижнюю часть туловища так, чтобы его верхняя часть и голова оказались внизу (рис. 5.2).
На освобождение дыхательных путей от воды и другого содержимого можно потратить не более 20 — 30 с.
При утоплении в холодной воде проявляется эффект гипотермии, на фоне которого снижаются уровень обменных процессов и потребность нервных клеток мозга в потреблении кислорода. Время клинической смерти при этом удлиняется, и оживление может оказаться успешным даже при пребывании пострадавшего под водой в течение 20 мин и более.
Аналогичную медицинскую помощь оказывают и при удушении. Прежде всего устраняют причину сдавления воздухоносных путей, восстанавливают их проходимость, удаляют возможные инородные тела из полости рта и глотки. В зависимости от состояния
пострадавшего проводят искусственную вентиляцию легких или наружный массаж сердца с последующей эвакуацией в лечебное учреждение.
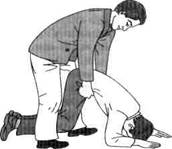 |
Рис. 5.2. Второй прием удаления содержимого из дыхательных путей после
извлечения утопающего из воды
Инородные тела дыхательных путей. Инородные тела могут находиться в глотке, гортани, трахее или бронхах. Это наблюдается преимущественно в детском возрасте, хотя не исключено и у взрослых людей. Инородными телами могут оказаться обломки зубных протезов, предметы, удерживаемые в зубах или полости рта, например бусинки, горошины, монеты, мелкие детали игрушек — у детей; гвозди, булавки, пуговицы, скрепки — у портных, мебельщиков в процессе трудовой деятельности. Механизм попадания перечисленных предметов в дыхательные пути, как правило, одинаков. Это происходит при глубоком вдохе, во время кашля, смехе, чиханье, внезапном толчке или падении. У взрослых предрасполагающими к этому факторами могут быть опьянение, наркоз, а также наличие зубных протезов, некоторые заболевания нервной системы, снижающие чувствительность рецепторного аппарата и ослабляющие рефлексы со стороны слизистой оболочки полости рта и тем самым контроль за ее содержимым.
Попадание инородных тел в дыхательные пути возможно и во время приема пищи. Это могут быть мелкие косточки, посторонние включения в хлебе, обломки зубных протезов, плохо пережеванные кусочки пищи, ягодные косточки, арбузные семечки и т.п. Этому также способствуют разговоры, кашель, смех, отвлекающие внимание от процессов жевания и глотания. При поспешном глотании в нижних отделах глотки могут застрять крупные части непрожеванной пищи, закрывающие вход в гортань и вызывающие тем самым механическую асфиксию.
Если крупные инородные тела могут перекрыть вход в гортань, то мелкие могут опуститься в преддверие гортани, задержаться в области голосовых складок (голосовой щели) или оказаться в трахее и бронхах.
Локализация инородного тела характеризуется определенной симптоматикой. Признаком наличия инородного тела в глотке является затрудненное и болезненное глотание. При наличии его в гортани отмечаются приступообразный кашель, одышка с затрудненным вдохом; инородное тело в трахее вызывает длительный, многократный, приступообразный лающий кашель, при вдохе возможен свистящий звук. Инородное тело, закрывающее просвет одного из главных бронхов (чаще правого), приводит к прекращению функции одного из легких и развитию выраженной одышки.
В любом случае инородные тела дыхательных путей, вызывающие их полную или частичную закупорку, смертельно опасны последствиями.
Первая доврачебная медицинская помощь
1. Осмотреть полость рта;
2. Допускается осторожное ощупывание области зева, рото- и гортаноглотки вторым и третьим пальцами руки или зондом с накрученной на него ватой
3. Инородные тела удаляют анатомическим пинцетом или другим подобным медицинским инструментом. Инородное тело, особенно в пределах верхних дыхательных путей, часто в момент кашля выталкивается из них струей воздуха.
4. При удушье у ребенка в возрасте до 1 года его следует положить на свое предплечье головой и лицом вниз так, чтобы голова была ниже туловища (рис. 5.3), затем ввести в полость рта ребенка два пальца и при наличии там инородного тела постараться его удалить. После этого следует надавить пальцами на корень языка, вызывая рвотный и кашлевой рефлексы, а
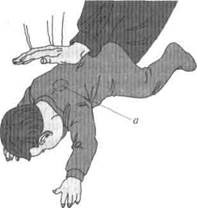 |
Рис. 5.3. Извлечение инородного
тела из дыхательных путей ребенка:
а — место похлопывания ладонью
также стимулируя акт вдоха. Параллельно следует осторожно похлопать ладонью по спине ребенка. Резкое сокращение диафрагмы во время кашля и рвотного позыва способствует выталкиванию инородного тела из дыхательных путей младенца. Если результат не достигнут, нужно перевернуть ребенка на спину головой вниз. В этом положении приложить указательный и средний пальцы руки к стенке живота ребенка в области желудка и резким движением вниз и вперед нажать на стенку, продавливая ее на глубину 2 — 2,5 см. Эти приемы следует повторять до удаления инородного тела. Если ребенок теряет сознание, следует начать искусственное дыхание и продолжать попытки удаления инородного тела. В любом случае нужно вызывать «скорую помощь» или обеспечить срочную доставку ребенка в лечебное учреждение. Если речь идет о ребенке или подростке, рост и вес которого не позволяют удержать его на руке, можно положить его вниз животом с низко опущенной головой на колени медицинского работника. В этом положении его следует похлопать ладонью по спине в межлопаточной области (рис. 5.4). Если этот вариант затруднителен, можно воспользоваться стулом или креслом. Захватив пострадавшего за поясной ремень и ворот одежды, следует опереть его животом на спинку стула или кресла (рис. 5.5) и похлопать в течение 15 —20 с по спине. Если попытка не привела к успеху, следует воспользоваться способом Геймлиха (рис. 5.6). Суть этого способа состоит в резком давлении (ударе) по передней стенке живота в направлении диафрагмы, т.е. вверх и назад. При этом диафрагма поднимается вверх, а из дыхательных путей выталкивается 200 — 300 мл воздуха, что и приводит в конечном итоге к выталкиванию инородного тела. Для выполнения этого приема следует встать позади пострадавшего (если он в сознании), обхватить его руками и сцепить их в «замок» на передней стенке живота в области эпигастрия. Затем необходимо оказать резкое сильное давление (удар) на переднюю стенку живота пострадавшего в момент начала выдоха, что может привести к выталкиванию инородного тела. После удара не следует разжимать сложенные в «замок» руки, так как в случае возможной остановки сердца у пострадавшего его необходимо будет удержать от падения. Если остановка сердца все же произошла, то незамедлительно приступают к сердечно-легочной реанимации.
Если взрослый пострадавший находится без сознания, то, положив его на бок, можно произвести 4—5 сильных ударов ладонью между лопатками, а при положении на спине — несколько активных толчков в области верхней трети живота (эпи-гастрия) снизу вверх в направлении грудной клетки (рис. 5.7). Если пострадавший находится в сознании, то оба эти приема выполняют в положении стоя (рис. 5.8). Такие приемы следует использовать неоднократно и добиться удаления инородного тела. Если пострадавший теряет сознание, а дыхание затруднено или отсутствует, приступают к проведению искусственного дыхания, прерывая его попытками удалить инородное тело по прежней методике в ожидании прибытия «скорой помощи».
Если удушье произошло у беременной женщины, следует надавливать не на живот, а на грудную клетку.
Удаление инородного тела из трахеи и бронхов с помощью специальных инструментов выполнимо лишь в условиях лечебного учреждения, куда пострадавшие должны быть транспортированы в кратчайшие сроки.
При полном закрытии верхних дыхательных путей инородным телом единственная мера спасения от асфиксии — срочная трахеостомия или коникотомия. 
Рис. 5.4. Извлечение инородного тела из дыхательных путей подростка (вариант I)
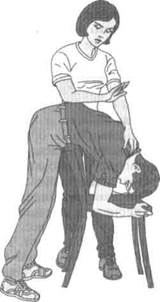
Рис. 5.5. Извлечение инородного тела из дыхательных путей подростка (вариант II) и взрослого человека
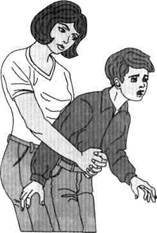 |
Рис. 5.6. Способ быстрого извлечения инородного тела из дыхательных путей взрослого человека (способ Геймлиха)
Заваливание землей. При заваливании человека землей в результате взрыва, обвала или оползня возникает резкое сдавление грудной клетки и живота в переднезаднем направлении, что приводит к остановке дыхания. Дыхательные экскурсии грудной клетки и движения передней брюшной стенки становятся невозможными. Это состояние называется травматической асфиксией. При этом нарушается отток и повышается давление венозной крови в системе верхней полой вены, что приводит к разрыву мелких вен лица и шеи.
Лицо пострадавшего при травматической асфиксии одутловатое, кожа окрашена в бордовый, пурпурно-красный, темно-фиолетовый, а в тяжелых случаях — почти в черный цвет. Подобную окраску имеет кожа шеи и верхней части грудной клетки. На местах плотного прилегания к коже частей одежды (воротник, подтяжки, лямки бюстгальтера и т.п.) остаются полосы нормально окрашенной кожи. На слизистой оболочке полости носа, рта, языка, гортани имеются кровоизлияния. Слух и зрение ослаблены, зрачки расширены, возможны пучеглазие, охриплость голоса, носовой оттенок речи.
После освобождения пострадавшего от сдавления может развиться отравление организма токсичными веществами, образовавшимися в сдавленных мягких тканях. Эти вещества способны нарушить функцию жизненно важных органов (сердца, почек, печени) и привести к смертельному исходу.
Первая доврачебная медицинская помощь
В терминальном состоянии, сердечно-легочная реанимация по Сафару. Только после восстановления дыхания и кровообращения можно осмотреть повреждения, наложить при необходимости жгут, провести иммобилизацию, дать обезболивающие препараты. Пострадавший должен быть срочно эвакуирован в лечебное учреждение.
Следует отметить, что, оказывая помощь извлеченному из воды или из-под завала землей, очень важно не допустить охлаждения пострадавшего. Для согревания можно применить сухое растирание кожи или с использованием раздражающих средств (камфор-
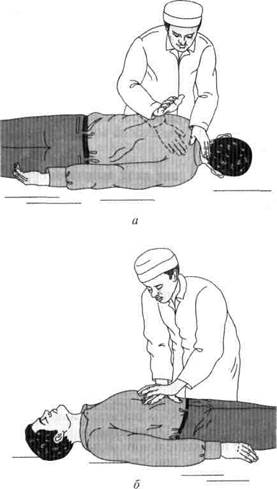
Рис. 5.7. Приемы удаления инородного тела из верхних дыхательных путей взрослого человека, находящегося в положении лежа: а — удары по спине; б — толчки в области эпигастрия
ный спирт, нашатырный спирт и т.д.). Нельзя согревать пострадавших грелками или бутылками с теплой водой, так как это может привести у пострадавшего, находящегося без сознания, к нежелательным последствиям (ожоги, перераспределение крови).
Острая дыхательная недостаточность может возникнуть при отравлении угарным газом (оксидом углерода СО), который содержится, например, в выхлопных газах автомобиля, образуется при неполном сгорании древесного топлива и др. Этот газ не име-
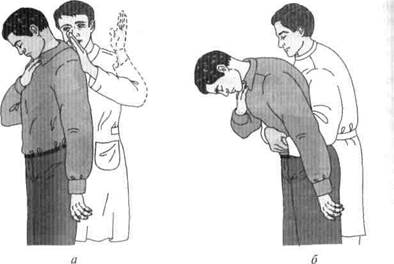
Рис. 5.8. Приемы удаления инородного тела из верхних дыхательных путей взрослого пострадавшего в положении стоя: а — удары по спине; б — толчки в области эпигастрия
ет ни запаха, ни цвета, поэтому появление его в салоне автомобиля или в здании ни водитель, ни пассажиры, ни жильцы не замечают. Особенно вероятно и опасно отравление в небольших гаражах, где через 5 мин работы двигателя может возникнуть смертельная концентрация СО. Отравление возможно во время сна в собственном доме или длительного отдыха в салоне автомобиля с работающим двигателем, при движении по дорогам в плотных колоннах автомашин.
Возникновение дыхательной недостаточности объясняется тем, что угарный газ образует с гемоглобином эритроцитов очень прочное соединение (метгемоглобин), после чего гемоглобин перестает быть переносчиком кислорода к клеткам различных органов. Таким образом, при отравлении угарным газом нарушаются транспорт кислорода и тканевое дыхание (газообмен в клетках).
Отравление угарным газом сопровождается головной болью, головокружением, тошнотой, рвотой, шумом в ушах, сердцебиением, учащенным пульсом. В тяжелых случаях появляются мышечная слабость, сонливость, одышка, бледность кожи, иногда ярко-красные пятна на теле, потеря сознания; смерть наступает от паралича дыхательного центра.
При оказании первой доврачебной медицинской помощи в случае отравления угарным газом необходимо:
. вынести пострадавшего на свежий воздух и уложить в тени;
•расстегнуть одежду и устранить препятствия свободному дыханию;
•дать понюхать ватку, смоченную нашатырным спиртом;
•если состояние не улучшается (или ухудшается), приступить к искусственному дыханию и при необходимости к наружному массажу сердца;
•вызвать «скорую помощь» или эвакуировать пострадавшего в лечебное учреждение другим способом.
 2015-07-02
2015-07-02 745
745








