НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ БОЛЕЗНЯХ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ
С.А. Сумин, И.И. Долгина, Н.Н. Авдеева
_______________________________________________________________
В результате освоения материала этой главы обучающийся должен:
Знать
- причины острой сердечно-сосудистой недостаточности;
- параметры центральной гемодинамики;
- клиническую картину острого коронарного синдрома и инфаркта миокарда;
Уметь
- дифференцировать право- и левожелудочковую сердечную недостаточность;
- диагностировать осложнения инфаркта миокарда;
- дифференцировать нарушения ритма сердца;
Владеть
- навыками терапии острого коронарного синдрома и инфаркта миокарда;
- навыками электрокардиостимулирующей терапии;
- основами применения инотропных и вазоактивных препаратов.
Нормативными документами, регламентирующими порядок и стандарты оказания медицинской помощи при неотложных состояниях, вызванных болезнями сердечно-сосудистой системы, являются:
- Порядок оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями, утвержден приказом Министерства здравоохранения и социального развития РФ № 918-н от 15 ноября 2012 г.
- Стандарт первичной медико-санитарной помощи при желудочковой тахикардии, утвержден приказом МЗ РФ № 787-н от 9 ноября 2012 г., зарегистрирован в Минюсте РФ 22 января 2013 г. № 26660.
- Стандарт специализированной медицинской помощи при желудочковой тахикардии, утвержден приказом МЗ РФ № 710-н от 9 ноября 2012 г., зарегистрирован в Минюсте РФ 5 февраля 2013 г. № 26826.
- Стандарт первичной медико-санитарной помощи при наджелудочковой тахикардии, утвержден приказом МЗ РФ № 711-н от 9 ноября 2012 г., зарегистрирован в Минюсте РФ 29 декабря 2012 г. № 26487.
- Стандарт скорой медицинской помощи при остром коронарном синдроме без подъема сегмента ST, утвержден приказом МЗ РФ № 1387-н от 24 декабря 2012 г., зарегистрирован в Минюсте РФ 7 февраля 2013 г. № 26915.
- Стандарт скорой медицинской помощи при остром коронарном синдроме с подъемом сегмента ST,утвержден приказом МЗ РФ № 1389-н от 24 декабря 2012 г., зарегистрирован в Минюсте РФ 21 января 2013 г. № 26639.
- Стандарт скорой медицинской помощи при болезнях, характеризующихся повышенным кровяным давлением, утвержден приказом МЗ РФ № 1513-н от 24 декабря 2012 г., зарегистрирован в Минюсте РФ 27 февраля 2013 г. № 27355.
- Стандарт скорой медицинской помощи при кардиогенном шоке, утвержден приказом МЗ РФ № 1432-н от 24 декабря 2012 г., зарегистрирован в Минюсте РФ 26 марта 2013 г. № 27897.
- Стандарт скорой медицинской помощи при расслоении аорты, утвержден приказом МЗ РФ № 1442-н от 24 декабря 2012 г., зарегистрирован в Минюсте РФ 12 марта 2013 г. № 27625.
- Стандарт скорой медицинской помощи при сердечной недостаточности, утвержден приказом МЗ РФ № 1283-н от 20 декабря 2012 г., зарегистрирован в Минюсте РФ 19 февраля 2013 г. № 27205.
- Стандарт специализированной медицинской помощи при сердечной недостаточности, утвержден приказом МЗ РФ № 1554-н от 24 декабря 2012 г., зарегистрирован в Минюсте РФ 20 марта 2013 г. № 27789.
- Стандарт специализированной медицинской помощи при фибрилляции и трепетании предсердий, утвержден приказом МЗ РФ № 1622-н от 28 декабря 2012 г., зарегистрирован в Минюсте РФ 22 марта 2013 г. № 27846.
ИБС определяется как поражение миокарда, возникающее в результате нарушения равновесия между коронарным кровотоком и метаболическими потребностями сердечной мышцы.Понятие ИБС охватывает острые (преходящие) и хронические патологические состояния, вызванные органическими поражениями коронарных артерий (стенозирующий атеросклероз, тромбоз) и/или нарушениями их функционального состояния (спазм, нарушения регуляции тонуса).
Классификация ИБС (ВНОК, 2008; ESC, 2007):
1. Стенокардия
· стабильная стенокардия напряжения (I–IV функциональный класс),
· нестабильная стенокардия,
· особые формы: вазоспастическая (вариантная), микроваскулярная (кардиальный синдром Х).
2. Безболевая (бессимптомная) ишемия миокарда.
3. Инфаркт миокарда.
4. Сердечная недостаточность (функциональный класс, стадия).
5. Нарушения сердечного ритма и проводимости.
6. Внезапная сердечная смерть.
В настоящее время впервые возникшая и прогрессирующая СК не выделяются, а состояния классифицируют как стабильная или нестабильная СК, что важно для определения тактики ведения пациента.
15.1. Клинические формы ИБС
15.1.1. Внезапная сердечная смерть
Под внезапной сердечной смертью (ВСС) понимают естественную смерть вследствие сердечной патологии, наступающую внезапно или в течение часа после возникновения острой симптоматики, когда может быть известно о предшествующем заболевании сердца, но наступление смерти является неожиданным.
Внезапная сердечная смерть — часто встречающееся трагическое событие в медицинской практике. Большинство наших сограждан погибает в результате внебольничной «внезапной смерти», в основе которой, большей частью, лежит ИБС. От острой коронарной недостаточности внезапно погибает значительно больше людей, чем от любой другой отдельно взятой причины (в США от нее погибает примерно 350 000 человек в год). Хорошо известны несколько факторов риска ВСС: наличие в анамнезе эпизода ВСС, желудочковой тахикардии (ЖТ), инфаркта миокарда (ИМ), заболевания коронарных сосудов, случаи ВСС или внезапной необъяснимой смерти в семье, снижение функции левого желудочка, гипертрофическая кардиомиопатия или гипертрофия желудочков, застойная кардиомиопатия, сердечная недостаточность, первичные электрические заболевания сердца (так называемые каналопатии: синдром удлиненного интервала QT, синдром Бругада, синдром укороченного интервала QT и др.).
Вопросы этиологии, патогенеза
В основе внезапной сердечной смерти лежит фибрилляция желудочков (до 70-85%) или электрическая активность без пульса и асистолия (гл. 13.).
В прогностическом плане наиболее пессимистична мгновенная асистолия. По статистическим данным, даже в тех случаях, когда пациент находился на мониторном наблюдении и реанимационные мероприятия были начаты своевременно, к жизни удается вернуть не более 15%. На этапе скорой помощи эта цифра редко превышает 3–4%.
Появление ФЖ однозначно указывает на развитие смертельного процесса, однако она довольно легко обратима, и чем раньше будут предприняты специальные меры, тем лучше результат. В прогностическом плане более благоприятно наличие крупноволновой формы ФЖ, чем мелковолновой.
Если на фоне возникшей ФЖ немедленно произвести электрическую дефибрилляцию сердца, и при этом прекратится ФЖ, сердце в течение нескольких секунд способно вернуться к нормальному функционированию. Клинически это проявляется появлением пульса и самопроизвольным восстановлением нормального АД. На ЭКГ регистрируется синусовый ритм и нормальные, нерасширенные комплексы QRS.
Если же дефибрилляция запоздала и была произведена после истощения запасов АТФ, проведение импульсов может оказаться замедленным, а сократимость миокарда сниженной. Клинически это проявляется отсутствием пульса на периферических артериях и АД. После проведенной дефибрилляции на ЭКГ появляются редкие и расширенные комплексы QRS.
Не следует забывать, что для получения адекватного эффекта реанимации необходимы мероприятия, обеспечивающие коронарную перфузию и ликвидирующие кислородную задолженность тканей. Это достигается проведением реанимационных мероприятий в сочетании с использованием катехоламинов (адреналин). В целом, быстрый отклик на начальные лечебные мероприятия — это один из наиболее надежных положительных прогностических признаков у больных с ФЖ.
Клиника. Внезапная потеря сознания на фоне прекращения деятельности сердца (отсутствует пульс на крупных артериях, тоны сердца не определяются) и остановки дыхания (возможно кратковременное появление агонального типа дыхания). Происходит расширение зрачков с отсутствием их реакции на свет, кожные покровы становятся бледно-серого цвета.
Неотложная помощь. Проведение реанимационных мероприятий (см. гл. 13.).
В настоящее время, помимо медикаментозных, есть методы лечения, способные предотвратить внезапную сердечную смерть при жизнеугрожающих аритмиях. Это имплантация кардиовертеров-дефибрилляторов, катетерные абляции аритмогенных участков, хирургические методы лечения основного заболевания.
15.1.2. Стенокардия
Стенокардия определяется как синдром, проявляющийся периодическими повторяющимися характерными болями в грудной клетке (связанными с ишемией миокарда). В основе развития болей лежит несоответствие между потребностью миокарда в кислороде и его доставкой с коронарным кровотоком. В результате развивается гипоксемическое нарушение обмена веществ в миокарде без развития его некроза, что клинически проявляется приступом стенокардии.
Типичный приступ стенокардии (ангинальные боли) характеризуется возникновением болей при физической нагрузке, после психоэмоционального напряжения, носящих давящий, сжимающий характер (может отмечаться чувство жжения за грудиной), локализующихся за средней третью грудины, иррадиирующих в левую руку (иногда и в правую), левое плечо, лопатку, нижнюю челюсть, сопровождающихся чувством страха смерти, купирующихся в состоянии покоя или через 3–5 мин после сублингвального приема нитроглицерина.
К атипичным проявлениям стенокардии относятся: а) приступы одышки; б) нарушения ритма сердца; в) появление изжоги; г) появление болей в зоне иррадиации типичных ангинальных болей; д) внезапные приступы слабости в левой руке и онемение 4–5 пальцев левой кисти, при условии возникновения данных проявлений при физической нагрузке и купирования в покое или через 3–5 мин после сублингвального приема нитроглицерина.
Выделяют стабильные и нестабильные формы стенокардии. Течение стабильных форм стенокардии соответствует низкому риску развития инфаркта миокарда и требует плановой терапии. Неотложной терапии у данных больных подлежат ангинальные боли, возникающие при чрезмерной для данного пациента нагрузке. Нестабильные формы стенокардии несут угрозу развития инфаркта миокарда и требуют неотложной терапии.
Классификация стенокардии Канадского общества кардиологов (1976) и Нью-Йоркского общества кардиологов (1995)
I функциональный класс. Обычная физическая нагрузка ( ходьба, подъем по лестнице) не вызывает приступов стенокардии. Приступы возникают при напряженной или активной длительной работе, при развлечениях, половых контактах.
II функциональный класс. Незначительное ограничение обычной физической нагрузки ( ходьба: после еды, в холодную, ветреную погоду, после эмоционального стресса, через несколько часов после пробуждения, более чем на два квартала по ровной местности или более чем на один пролет нормальным шагом, в нормальном состоянии).
III функциональный класс. Значительное ограничение обычной физической активности. Ходьба на один или два квартала по ровной местности, подъем на один пролет по лестнице в нормальном состоянии, обычным шагом. «Комфортно в покое».
IV функциональный класс. Неспособность перенести любую физическую активность без дискомфорта – приступы стенокардии могут быть и в покое.
Объективно при приступе стабильной стенокардии могут наблюдаться психоэмоциональное напряжение, бледность, потливость; ЭКГ, как правило, без изменений, однако возможно смещение сегмента ST выше или ниже изоэлектрической линии и снижение амплитуды зубца Т или его инверсия в период ангинальных болей. Лабораторные данные без изменений.
«Нестабильная стенокардия – период ИБС, угрожающий развитием инфаркта миокарда и связанных с ним осложнений, промежуточный между стабильным течением ИБС и осложнением.
Клинически этот период проявляется в виде:
· стенокардии покоя в течение 1 недели после появления;
· впервые возникшей стенокардии ΙΙΙ или ΙV функционального класса по Канадской классификации в течение 2-х месяцев после первого приступа;
· увеличения класса стенокардии до ΙΙΙ или ΙV функционального класса по Канадской классификации;
· вариантной стенокардии;
· постинфарктной стенокардии (>24 часов) (Д.А. Затейщиков, 2011).
Во время приступа на ЭКГ могут отмечаться депрессия или подъем сегмента ST (наиболее вероятна ишемия миокарда при смещении сегмента ST, превышающее 1 мм в двух или более смежных отведениях), зубец Т может быть отрицательным. При элевации сегмента ST более 2 мм в двух и более смежных отведениях резко возрастает риск развития ИМ, или это может быть начальными проявлениями ИМ, поэтому данная группа больных требует особой тактики ведения (см. раздел 8.2.8).
Лабораторные данные без изменений, или может незначительно повышаться тропонин до 0,1 нг/мл. Классификация нестабильной стенокардии представлена в табл. 15.1.
Таблица 15.1. Классификация нестабильной стенокардии
(C. W. Hamm, E. Braunwald Circulation 2000; 102:118.)
| А – Развивается в присутствии экстракардиальных факторов, которые усиливают ишемию миокарда. Вторичная НС | В – Развивается без экстракардиальных факторов. Первичная НС | С – Возникает в пределах 2-х недель после инфаркта миокарда. Постинфарктная НС | |
| I - Первое появление тяжелой стенокардии, прогрессирующая стенокардия; без стенокардии покоя | IA | IB | IC |
| II - Стенокардия покоя в предшествующий месяц, но не в ближайшие 48 час; (стенокардия покоя, подострая) | IIA | IIB | IIC |
| III - Стенокардия покоя в предшествующие 48 час; (стенокардия покоя, острая) | IIIA | IIIB IIIB – Тропонин - IIIB – Тропонин + | IIIC |
Вазоспастическая (вариантная) стенокардия. У части больных ИБС возникают эпизоды локального спазма коронарных артерий, характеризующегося следующими признаками:
· стенокардия возникает в покое, во время сна,
· стенокардия сопровождается подъемом сегмента SТ,
· хороший профилактический эффект антагонистов кальция,
· вазоспазм с ишемией миокарда может также развиваться у пациентов со стенокардией напряжения и инфарктом миокарда, в том числе и без подъема сегмента ST.
Микроваскулярная стенокардия (кардиальный синдром Х). В случае клиники типичной стенокардии напряжения, положительном стресс–тесте и отсутствии значимой обструкции крупных артерий при коронарографии диагностируют микроваскулярную стенокардию. Прогноз заболевания более благоприятный, чем при обычной стенокардии.
Безболевая (бессимптомная) ишемия миокарда. Часть эпизодов ишемии миокарда может проходить без стенокардии или ее эквивалентов, вплоть до развития бессимптомного инфаркта миокарда. Повреждающее действие ишемии на миокард определяется не наличием боли, а выраженностью и продолжительностью нарушения его перфузии. Эпизоды бессимптомной ишемии миокарда обычно диагностируют при стресс–тесте, холтеровском мониторировании, случайной регистрации ЭКГ.
Для неинвазивной диагностики хронической ишемической болезни сердца, являющейся основной причиной стенокардии и инфаркта миокарда, используют нагрузочные пробы в сочетании с различными методиками регистрации изменения кровенаполнения миокарда.
При неинформативности неинвазивной диагностики используют коронарографию - метод рентгенографической визуализации коронарных сосудов после введения рентгенконтрастного вещества - остается единственным объективным методом («золотым стандартом») оценки состояния коронарных артерий. Коронарография применяется для диагностики ИБС, если диагноз не может быть установлен результатами неинвазивных исследований; для определения показаний к реваскуляризации посредством чрескожного или хирургического вмешательства; а также для оценки результатов лечения, прогрессирования или регрессирования коронарного атеросклероза.
Коронарография, как правило, выполняется как часть процедуры катетеризации сердца, которая одновременно может включать ангиографию других сосудов или полостей сердца, а также гемодинамическую оценку, необходимую для всесторонней инвазивной диагностической оценки больных с сердечно-сосудистой патологией (риск осложнений не превышает 2%). В задачи коронарографии входит определение анатомического строения коронарных артерий и степени стенозирования их просвета. Информация, получаемая в ходе этой процедуры, позволяет идентифицировать локализацию, длину, диаметр и конфигурацию коронарных артерий; наличие и степень обструкции/й коронарного просвета; определить характер поражения (в том числе наличие атеромы, тромба, расслоения, спазма или миокардиального мостика) и оценить кровоток. Кроме того, таким образом можно установить наличие и количество коллатеральных сосудов (Л.А. Бокерия, 2002 г).
Компьютерная томографическая ангиография может быть альтернативой инвазивной ангиографии.
15.1.3. Инфаркт миокарда
Инфаркт миокарда определяется как патологическое состояние, обусловленное гибелью кардиомиоцитов (некроз) в результате их неадекватной перфузии.
Классификация:
1) По распространению: крупноочаговый и мелкоочаговый.
2) По глубине поражения: трансмуральный (некроз через всю толщину), интрамуральный, субэпикардиальный, субэндокардиальный.
В настоящее время для обозначения глубины инфаркта чаще используют понятие Q-инфаркт (когда на ЭКГ имеется характерный глубокий зубец Q или QS) и не-Q-инфаркт (когда изменения на ЭКГ представлены только изменениями сегмента ST и зубца T).
3) Периоды ИМ. Согласно рекомендациям экспертов ВНОК по Диагностике и лечению больных острым инфарктом миокарда с подъемом сегмента ST электрокардиограммы (2007), следует рассматривать следующую периодику ИМ: развивающийся ИМ – от 0 до 6 часов; острый ИМ – от 6 часов до 7 суток; заживающий (рубцующийся) ИМ – от 7 до 28 суток; заживший ИМ – начиная с 29 суток.
4) По локализации: передний, перегородочный, верхушечный, боковой, нижний, нижний с инфарктом правого желудочка.
5) По клиническому течению: болевой, абдоминальный, атипичный, астматический, аритмический и др.
6) По наличию осложнений: неосложненный, осложненный.
Диагноз инфаркта миокарда ставится на основании клинической картины, характерных изменений ЭКГ, наличия в крови биомаркеров некроза миокарда и токсико-резорбционного синдрома, характерных данных эхокардиографии.
А. Клиническая картина. В клинической картине ИМ выделяют следующие формы:
1. Типичная форма — характеризуется ангинальными болями, которые носят более интенсивный характер по сравнению с ранее имеющимися (если ранее не предшествовала стенокардия, то интенсивность болей обычно выраженная), волнообразное течение (боль уменьшается на непродолжительное время после приема нитроглицерина, но полностью не купируется, затем интенсивность болевого синдрома нарастает), длительностью от 20 мин до нескольких часов. Часто наблюдается расширение зоны иррадиации болей. У большинства больных наблюдается двигательное беспокойство, особенно если присоединяется чувство нехватки воздуха, общая слабость и бледность кожных покровов.
2. Астматическая форма — проявляется возникновением одышки, удушья на фоне неинтенсивного болевого синдрома или при отсутствии болей. При данной форме ИМ на первое место выступают явления острой левожелудочковой недостаточности, а изменения в миокарде выявляются при ЭКГ-исследовании
3. Аритмическая форма — ведущим является аритмический синдром, превалирующий над ангинальными болями, нередко сопровождается нарушениями гемодинамики, вплоть до развития признаков шока. Если нарушения ритма и/или проводимости возникают на фоне интенсивного болевого синдрома, то они считаются осложнением типичной формы ИМ.
4. Церебральная форма — проявляется нарушениями сознания, вплоть до коматозного состояния и преходящей очаговой неврологической симптоматикой.
5. Абдоминальная форма — боли локализуются в эпигастральной области или могут иметь разлитой характер, сопровождаются тошнотой, рвотой, икотой, вздутием живота. Объективно может отмечаться болезненность и напряжение брюшной стенки в верхних отделах.
6. Малосимптомная (безболевая) форма — изменения в миокарде выявляются случайно при ЭКГ или эхокардиографии.
Б. Характерные изменения ЭКГ. К патогномоничным изменениям ЭКГ относятся: формирование комплекса QS (при трансмуральном ИМ), появление патологического, стойко сохраняющегося зубца Q глубиной более 3 мм и/или его уширение более 0,03 сек., а также имеющие характерную динамику изменения сегмента ST или зубца Т, сохраняющиеся более 1 суток. В ряде случаев подтверждением ОИМ на ЭКГ может быть:
• стойкий подъем или снижение сегмента ST (токи повреждения) более чем на 2 мм в двух и более смежных отведениях;
• инвертированный симметричный зубец Т;
• патологический зубец Q, даже на единственной зарегистрированной ЭКГ;
• нарушение проводимости (внезапно возникающие блокады ножек пучка Гиса и/или атриовентрикулярные блокады различной степени).
 |
Основные ЭКГ-изменения при ОИМ представлены на рис. 15.1.и 15.2.
Рис. 15.1. а) ЭКГ при трансмуральном передне-перегородочном инфаркте миокарда левого желудочка с переходом на верхушечно-боковую область, острая стадия;
б) ЭКГ при трансмуральном передне-перегородочно-верхушечно-боковом инфаркте миокарда левого желудочка, подострая стадия.
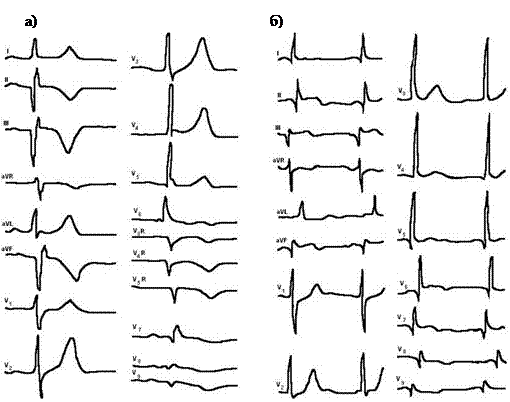 |
Рис. 15.2. а) ЭКГ при крупноочаговом инфаркте миокарда левого желудочка в области нижней стенки, подострая стадия;
б) ЭКГ при инфаркте миокарда левого желудочка в области нижней стенки, подострая стадия.
В. Патогномоничной для ИМ следует считать характерную динамику активности ферментов сыворотки крови или других специфических маркеров. Наиболее информативным кардиоспецифичным маркером некроза миокарда в настоящее время считается белок сердечный тропонин I и Т (СтI и СтТ). Диагностическая точка для ОИМ выше 99-го перцентиля нормальной референсной группы. Повышенная концентрация СтТ (норма до 0,1 нг/мл) у части больных определяется уже через 0-3 ч от начала развития ИМ, а через 9-12 ч - у всех пациентов и сохраняется на высоком уровне до 7-14 сут. Таким образом, определение концентрации СтТ, благодаря своей высокой чувствительности и специфичности, позволяет диагностировать некроз миокарда как в острый, так и подострый периоды ИМ. Первоначальное повышение активности маркеров должно быть не менее чем на 50% выше верхней границы нормы, с последующим снижением (табл. 15.2).
Таблица 15.2. Маркеры некроза миокарда, рекомендуемые для выявления наличия инфаркта миокарда согласно рекомендации ВНОК (2007)
| Маркер | Время определения | Повышенное значение, достаточное для выявления некроза в миокарде | Особенности |
| Общая КФК | Первые часы после острого события. | >2 раз выше ВГН1 | Повышена в пределах 24 ч после острого события. Недостаточно специфична для миокарда. |
| МВ фракция КФК (лучше масса, а не активность) | Первые часы после острого события. Если не повышена и прошло <6ч после боли - повтор через 6-12 ч после боли. | Выше 99-го перцентиля2 для контрольной группы в 2 анализах или однократное повышение >2 раз выше ВГН в первые часы после острого события. | Уровень должен повыситься и снизиться. Повышена в пределах 24 ч после острого события. Менее специфична для миокарда, чем сердечные тропонины. Менее чувствительна к некрозу миокарда, чем сердечные тропонины. |
| Сердечный тропонин (I или Т) | При поступлении. Если негативен и прошло <6ч после боли - повтор через 6-12 ч после боли. | Выше 99-го перцентиля для контрольной группы, по крайней мере, однократно в пределах 24 ч после острого события. | Повышены в пределах 6 ч и до 10-14 сут после острого события. Высоко чувствителен и специфичен к некрозу миокарда. |
Примечания. 1. Для выявления некроза в миокарде рекомендуется определять сердечные тропонины, а также определение массы МВ фракции КФК. Изолированное определение общей КФК не рекомендуется.
2. ВГН1 - верхняя граница нормы для метода, используемого в данной лаборатории; контрольные значения должны быть определены в каждой лаборатории для конкретных используемых методик и специфических условий количественного анализа с учетом требований по контролю качества.
3. Перцентиль2 – сотая доля измеренной совокупности, выраженная в процентах, которой соответствует определенное значение признака.
Г. Эхокардиография (ЭхоКГ) показана на ранних стадиях развития ИМ для диагностики нарушений локальной или глобальной сократимости, что свидетельствует об ишемии или некрозе миокарда. В срочном проведении ЭхоКГ с целью диагностики осложнений ОИМ нуждаются больные с впервые возникшим шумом в сердце (диагностика разрыва межжелудочковой перегородки, отрыва сосочковых мышц, клапанной недостаточности); пациенты с остро развившимися нарушениями гемодинамики (диагностика разрывов миокарда), с электромеханической диссоциацией (диагностика тампонады сердца), с внезапной потерей сознания (диагностика подвижных внутрисердечных тромбов). В последующем на 3 сутки оценивается функция левого желудочка, что имеет значение для прогноза пациента, определения тактики терапии и реабилитации. Через 5 суток неосложненного ОИМ возможно проведение стресс-эхокардиографии, если стоит вопрос о хирургическом лечении для определения жизнеспособности миокарда.
Д. Радионуклидные методы с 99mTc-пирофосфатом (технецием) основаны на свойстве пирофосфата накапливатьсяв некротизированной ткани. Является дополнительным методом диагностики, который показан для верификации некроза миокарда при затруднениях в интерпретации изменений ЭКГ, в связи с наличием блокады ножек пучка Гиса, пароксизмальных нарушений сердечного ритма или признаков перенесенного в прошлом ИМ.
15.1.4. Острый коронарный синдром
Под ОКС понимается сочетание клинических (длительный или рецидивирующий ангинальный синдром) и электрокардиографических признаков острой ишемии миокарда (подъем или депрессия сегмента ST, патологический зубец Q), подтвержденных лабораторными методами исследований. Термин ОКС включает в себя комплекс клинических признаков и симптомов, позволяющих подозревать ОИМ (включая инфаркт без подъема сегмента ST) или НС, и используется на догоспитальном и раннем госпитальном этапах для начала лечения до установки окончательного диагноза.
Экспертами ВНОК принято следующее определение ОКС (2001): «ОКС – любая группа клинических признаков или симптомов, позволяющих подозревать ОИМ или НС, включает в себя понятия ОИМ, ИМ с подъемом сегмента ST, ИМ без подъема сегмента ST, ИМ, диагностированный по изменениям ферментов, по биомаркерам, по поздним ЭКГ-признакам и НС».
Термин появился в связи с необходимостью выбирать лечебную тактику до окончательного диагноза перечисленных состояний. Таким образом, диагноз “ОКС” имеет право на существование в стационаре в течение нескольких суток.
В настоящее время доказано, что ОИМ и НС являются разными клиническими проявлениями единого патофизиологического процесса: " осложнённой тромботической атеросклеротической бляшки ".
Надрыв атеросклеротической бляшки в коронарной артерии с формированием на поверхности разрыва вначале тромбоцитарного, а затем и фибринного пристеночного тромба, усиление тенденции к коронароспазму определяют весь симптомокомплекс клинических проявлений ОКС.
Сформировавшийся тромб может полностью перекрыть просвет сосуда (окклюзионный тромб), что вызовет развитие ОИМ, а возможен и вариант неполной окклюзии коронарной артерии (пристеночный тромб), что вызовет развитие клиники НС.
Циркулирующие в сосудистом русле тромбоциты адгезируются над разрывом (дефектом) бляшки, в области поврежденного эндотелия. Наступающая следом реакция высвобождения содержимого тромбоцитов, их агрегация и активация плазменных прокоагулянтов и факторов фибринолиза приводит к освобождению вазоактивных и проагрегантных веществ. В конечном итоге формируется вазоконстрикция, что усиливает ишемию сердечной мышцы.
Сами по себе тромбоцитарные тромбы являются непрочными и поэтому могут быть причиной микроэмболий дистальных участков коронарных сосудов, с последующим формированием участков некрозов. При коронароангиографиях, проведенных у больных с НС, в 85% случаев выявляются неокклюзирующие тромбы.
Таким образом, единство патофизиологического процесса позволяет разработать стандартизированный алгоритм диагностики и, что очень важно, начать патогенетически обоснованное лечение, не дожидаясь установки клинического диагноза.
Принципы диагностики ОКС определяются тремя группами критериев: клиническими, электрокардиографическими и лабораторными.
1. Клиника. Ангинальная боль в покое продолжительностью более 10 минут либо рецидивирующая является типичным клиническим проявлением ОКС. Может быть изменение толерантности к нагрузкам, частоты, характера болей или впервые возникшие симптомы.
2. ЭКГ. Самым простым и доступным методом инструментальной диагностики является регистрация стандартной ЭКГ в покое. Согласно рекомендациям Комитета экспертов ВНОК, при первоначальном обследовании, по клиническим и ЭКГ-признакам, больной может быть отнесен к первой или второй основной формам ОКС.
Первая основная форма: ОКС с подъемом сегмента ST. Ангинальная боль сопровождается стойким подъемом сегмента ST на ЭКГ более чем на 1 мм в двух и более смежных отведениях, или полной блокадой ножки пучка Гиса. Стойкие подъемы сегмента ST отражают наличие острой полной окклюзии коронарной артерии. Этой форме соответствует развивающийся крупноочаговый (трансмуральный) ОИМ (Q – ОИМ).
Вторая основная форма: ОКС без подъема сегмента ST. Ангинальная боль сопровождается стойкой или преходящей депрессией сегмента ST не менее чем на 1 мм в 2 смежных отведениях или более, а также инверсией зубца Т более 1 мм в отведениях с преобладающим зубцом R. Эту форму ОКС диагностируют при соответствующих клинических признаках, как НС или мелкоочаговый (субэндокардиальный) ОИМ (не-Q-ОИМ).
3. Лабораторные методы исследования. При приступе НС лабораторные данные остаются без существенных изменений (см. раздел 8.1.2.), а патогномоничным признаком развивающегося ОИМ является характерная динамика активности ферментов сыворотки крови и других специфических маркеров (таблица 8.2.).
Принципы лечения ОКС состоят из двух направлений: медикаментозной терапии и определения показаний к реканализирующим вмешательствам. Медикаментозное, патогенетически обоснованное лечение следует начинать после определения формы ОКС, не дожидаясь установки клинического диагноза.
Тактика ведения больных с ОКС зависит от его формы: с подъемом (первая основная форма) или без подъема сегмента ST (вторая основная форма).
Больные с подъемом сегмента ST. Элевация сегмента ST свидетельствует о протекании завершающих стадий развития коронарного тромбоза - формировании фибринного тромба с крупноочаговым (трансмуральным) повреждением миокарда (Q – ОИМ) и служит показанием для экстренного и стойкого восстановления просвета сосуда - проведения тромболитической терапии и (или) хирургического лечения. Группа больных с элевацией сегмента ST подлежит дальнейшему обследованию и терапии по принципам лечения ОИМ.
Больные без подъема сегмента ST (не-Q-ОИМ, without ST-elevation) не нуждаются в проведении тромболизиса ввиду его малой эффективности. Данный вид ОКС купируется использованием антиишемических препаратов, антикоагулянтов и антитромбоцитарных препаратов.
15.2. Неотложная помощь при отдельных видах ИБС
15.2.1. Стенокардия
Условия оказания: первая помощь
После появления характерных болей принять одну дозу нитроглицерина в любой доступной форме (табл. по 0,5 мг, или капсула по 0,5 мг, или Нитроспрей♠, однократная доза 0,4 мг).
Сразу же после этого принять 1 таблетку ацетилсалициловой кислоты (Аспирин♠ и др.) без защитной оболочки (160-325 мг)– разжевать, проглотитьи запить небольшим количеством воды (50-60 мл). Клопидогрел (Лопирел♠; Плавикс♠ и др.) (75-300 мг) - альтернатива ацетилсалициловой кислоте у больных, которые не могут принимать ее, например, из-за аллергии.
По возможности, обеспечить покой и, при нахождении в помещении, поступление свежего воздуха (открыть форточки или окно).
Если через 5 мин после принятия ЛС боль полностью исчезла, и состояние улучшилось, необходимо в плановом порядке обратиться к врачу и в последующем действовать по его указанию.
При сохранении боли через 5 мин после приема ЛС, необходимо повторно принять нитроглицерин и срочно вызвать скорую помощь.
Для купирования болевого синдрома на фоне приступа стенокардии используются ЛР пяти фармакотерапевтических групп:
· нестероидные противовоспалительные средства;
· средства, влияющие на систему свертывания крови;
· гипотензивные средства (при наличии показаний);
· прочие средства (при наличии показаний).
Этап скорой помощи. При наличии у больного нестабильной стенокардии, неотложная помощь должна оказываться в соответствии со Стандартом скорой медицинской помощи при остром коронарном синдроме без подъема сегмента ST, утвержден приказом МЗ РФ № 1387-н от 24 декабря 2012 г., зарегистрирован в Минюсте РФ 7 февраля 2013 г. № 26915.
15.2.3. Инфаркт миокарда
Условия оказания: первая помощь
Первая помощь при инфаркте миокарда аналогична таковой при стенокардии (см. 15.2.1.).
15.2.4. Принципы оказания медицинской помощи на этапе скорой медицинской помощи
1. При необходимости, проведение реанимационного пособия (гл. 13.).
2. Купирование болевого сидрома: а) нитроглицерин (0,5 мг) по 1 табл. или произвести в/в инфузию препаратов нитроглицерина, можно использовать аэрозольно по 1 дозе спрея (0,4 мг) подъязычного дозированного (Нитроспрей♠) через каждые 5 мин, но не более 3 раз; если больной впервые получает данный препарат, его необходимо предупредить о появлении специфических головных болей; б) ацетилсалициловая кислота (Аспирин♠) не менее 300 мг (не покрытого оболочкой) разжевать, запить водой (50-60 мл); в) принять per os 300 мг (перед предполагаемым ЧКВ возможно 600 мг) клопидогрела (Лопирел♠; Плавикс♠ и др.) (75-300 мг, для больных старше 75 лет – 75 мг), за исключением случаев, когда необходима срочная операция коронарного шунтирования; г) внутривенное использование наркотических веществ. Главное требование - перед транспортировкой в стационар - болевой синдром должен быть купирован или значительно ослаблен.
3. Инфаркт миокарда с подъёмом сегмента ST в двух и более отведениях или с появившейся блокадой левой ножки пучка Гиса требует решения вопроса о догоспитальном применении тромболитиков.
Примечание. При отсутствии противопоказаний решение о проведении тромболизиса зависит от фактора времени: при транспортировке более 30 мин или при отсрочке внутрибольничного тромболизиса более чем на 60 мин необходимо введение тромболитических средств на догоспитальном этапе.
4. Ограничение размеров очага поражения, улучшение реологических свойств крови. Для снижения потребности миокарда в кислороде и улучшения коронарного кровотока всем больным, если нет противопоказаний, необходимо применение β-блокаторов. Первоначальная доза может быть введена в/в, особенно у больных с АГ, сохраняющейся ишемией, с последующим переходом на поддерживающую терапию per os. Начальная доза для пропранолола составляет 0,15 мг/кг и вводится в/в за 10 мин; метопролол водится в/в по 5 мг за 2 мин 2-3 раза с интервалом как минимум 5 мин; для приема per os чаще используется метопролол, начиная с 12,5-25 мг с последующим увеличением дозы. Во время введения препаратов следует контролировать АД, ЭКГ, симптомы СН (одышка, влажные хрипы в легких) и бронхоспазма.
5. Кислородотерапия — ингаляцию увлажненного кислорода проводят с помощью маски или через носовой катетер со скоростью 2-8 л/мин при сатурации ниже 90%, тяжелой сердечной недостаточности, отеке легких.
6. Симптоматическая терапия. После проведения вышеуказанных мероприятий и наступления стабилизации состояния больного — госпитализация в специализированное лечебное учреждение.
Примечание. При астматическом варианте заболевания больного транспортируют с приподнятым изголовьем, в полусидячем положении; при значительной гипотензии — с приподнятым ножным концом носилок.
Этап скорой помощи
- При наличии у больного острого коронарного синдрома без подъема сегмента ST, неотложная помощь должна оказываться в соответствии со Стандартом скорой медицинской помощи при остром коронарном синдроме без подъема сегмента ST, утвержден приказом МЗ РФ № 1387-н от 24 декабря 2012 г., зарегистрирован в Минюсте РФ 7 февраля 2013 г. № 26915.
· При наличии у больного острого коронарного синдрома с подъемом сегмента ST, скорая медицинская помощь должна оказываться в соответствии со Стандартом скорой медицинской помощи при остром коронарном синдроме с подъемом сегмента ST, утвержден приказом МЗ РФ № 1389-н от 24 декабря 2012 г., зарегистрирован в Минюсте РФ 21 января 2013 г. № 26639.
- При наличии у больного острого инфаркта миокарда, неотложная помощь должна оказываться в соответствии со Стандартом медицинской помощи больным с острым инфарктом миокарда (Утвержден Приказом Министерства здравоохранения и социального развития Российской Федерации от 2 августа 2006 г. № 582). (Примечание: текст документа по состоянию на январь 2011 года).
15.2.5. Принципы и тактика лечения больных с ОИМ на стационарном этапе лечения
Тактика терапии больного ОИМ на стационарном этапе лечения складывается из:
I. Проведения реанимационного пособия (при необходимости);
II. Оксигенотерапии;
III. Купирования ангинозного приступа;
IV. Восстановления коронарного кровотока;
V. Антиишемической терапии;
VI. Применения препаратов по показаниям.
I. Проведение реанимационного пособия
При наличии показаний - проведение реанимационного пособия (глава 13).
II. Оксигенотерапия
Оксигенотерапию рекомендуется проводить больным ОИМ при сатурации ниже 90%, при болевом синдроме, сердечной недостаточности, так как в этих ситуациях вероятность развития гипоксии увеличивается, что приводит к негативным гемодинамическим реакциям (тахикардия, гипертензия). Оптимальной является ингаляция увлажненного кислорода через носовые катетеры со скоростью 2-8 л/мин.
III. Купирование ангинозного приступа
1. Препараты нитроглицерина ( донаторы NO-группы). На стационарном этапе лечения показана внутривенная инфузия нитроглицерина (НГ) больным ИМ с ангинальными болями, сохраняющейся и/или рецидивирующей ишемией миокарда, сопровождающейся левожелудочковой дисфункцией и/или сердечной недостаточностью, обширным объемом поражения миокарда (особенно при передней локализации ИМ).
Примечание. Механизм действия нитратов: уменьшают преднагрузку на сердце, что обеспечивает более низкое давление наполнения и меньшее напряжение стенки, улучшая при этом кровообращение в субэндокардиальных и интрамуральных областях миокарда во время диастолы, усиливают кровоснабжение ишемизированных областей, расширяют коронарные коллатеральные сосуды и увеличивают коронарный кровоток, при этом отсутствует синдром коронарного обкрадывания. Нитраты способствуют восстановлению функции эндотелия (Elkayam, 1996), оказывают антитромбоцитарный эффект (Wlazlowski и соавт., 2000).
Проводить инфузию нитроглицерина рекомендуется до купирования болевого синдрома и еще последующие 2 ч, а в случае его использования при сердечной недостаточности - в течение 24-48 ч. Начальная скорость введения нитроглицерина составляет 10 мкг/мин, затем она может быть постепенно увеличена через каждые 5 мин на 5–10 мкг/мин под контролем среднего АД, которое должно снижаться на 15–20% от исходного, но не должно опускаться ниже 90 мм рт. ст. Целесообразно увеличить скорость введения нитроглицерина при появлении ангинальной боли и/или других признаков ишемии. Не рекомендуется превышать дозу (скорость введения) нитроглицерина более 200 мкг/мин. При систолическом АД ниже 90 мм рт. ст. и тахикардии более 110 в мин или выраженной брадикардии (ЧСС менее 50 в мин) введение НГ следует прекратить. Если ангинальные боли и/или признаки ишемии миокарда не рецидивировали в течение 6-12 часов, следует уменьшить дозу препарата, с последующей его отменой. Показаниями к продолжению терапии пролонгированными пероральными формами нитратов являются: ИМ с обширным объемом поражения миокарда (особенно при передней локализации ИМ); ИМ, сопровождающийся левожелудочковой дисфункцией и/или сердечной недостаточностью. При назначении пероральных препаратов нитроглицерина следует стремиться соблюдать безнитратные интервалы.
Примечание. Ограничение применения препаратов нитроглицерина обусловлено риском развития толерантности и отсутствием данных контролируемых исследований, обосновывающих оптимальные дозировки и длительность применения.
2. Наркотические аналгетики. Препаратом выбора из наркотических анальгетиков является морфин. Данное ЛС в дозе 10 мг разводят в 10 мл 0,9% раствора натрия хлорида и первоначально вводят внутривенно медленно 2-4 мг, далее при необходимости повторяют каждые 5-15 мин в той же дозе до купирования боли или появления побочных эффектов, пожилым и ослабленным пациентам - доза в два раза меньше. Кроме анальгетических свойств, морфин расширяет периферические вены и артерии, таким образом, уменьшая преднагрузку и постнагрузку сердца.
Не показано для купирования болевого синдрома при ОИМ применение нейролептаналгезии (НЛА) и нестероидных противовоспалительных препаратов, в связи с их протромботическим действием (Н.А. Мазур, 2012).
Применять ЛС для профилактики возможных осложнений наркотических анальгетиков (например, рвота) не следует, а при их появлении необходимо проводить терапию того осложнения, которое возникло.
Примечание. Введение препаратов в/м при ИМ делает невозможным впоследствии проведение фибринолиза и способствует ложным результатам исследования уровня креатинфосфокиназы.
 2017-10-25
2017-10-25 1293
1293