Нарушения функции внешнего дыхания при заболеваниях легких обусловлены следующими основными причинами.
— Нарушение механики дыхания вследствие:
■ ухудшения эластичности легочной ткани;
■ уменьшения подвижности грудной клетки;
■ снижения тонуса и растяжимости собственных и вспомогательных дыхательных мышц;
■ изменения ритмичности фаз дыхания.
— Снижение диффузионной способности легких в результате:
■ утолщения альвеолярно-капиллярных мембран;
■ атрофических и склеротических процессов в бронхах и паренхиме легкого;
■ нарушения газообмена между кровью и альвеолярным воздухом.
— Снижение бронхиальной проходимости вследствие:
■ бронхоспазма;
■ утолщения стенок бронхов;
■ повышенной секреции;
■ механической закупорки бронхов при большом количестве мокроты;
■ атрофии слизистой оболочки и смыкания мелких бронхов.
6.1. ПУЛЬМОНОЛОГИЧЕСКАЯ (РЕСПИРАТОРНАЯ) РЕАБИЛИТАЦИЯ
Пульмонологическая (респираторная) реабилитация - система координированных мероприятий медицинского, физического, психологического и социального характера, направленных на наиболее полное восстановление здоровья, психологического статуса и трудоспособности или способности к самообслуживанию лиц, утративших их в результате бронхолегочного или иного заболевания, связанного с поражением системы внешнего дыхания.
Методы, применяемые в пульмонологической реабилитации
— Медикаментозная терапия с разнообразием способов доставки ЛС к органам (энтеральный, иньекционный, ингаляционный, лекарственный фонофорез и др.).
— Сорбционные методы (гемосорбция, плазмаферез, иммуноферез и др.).
— Аппаратная физиотерапия (постоянные, импульсные и переменные токи, токи высокой частоты, магнитотерапия высокочастотная электромагнитотерапия, УВЧ и др.).
— Методы управляемой среды (галотерапия, галоингаляционная терапия, сильвинитовая искусственная спелеотерапия, дозированная аэроионизация и др.).
— Вспомогательная вентиляция легких (положительное давление в конце выдоха, вентиляция с непрерывным положительным давлением, флаттер-терапия, дыхательные тренажеры).
— Бальнеотерапия: души, аппликации теплоносителей (парафин, озокерит, глина, грязи, песок и др.), криотерапия, ванны (пресные, контрастные).
Задачи ЛФК в пульмонологии
— Достижение регресса обратимых и стабилизации необратимых изменений в легких, формирование компенсации и нормализация функции.
— Общетонизирующее воздействие:
■ стимуляция обменных процессов;
■ повышение нервно-психического тонуса;
■ восстановление и повышение толерантности к физической нагрузке;
■ стимуляция иммунных процессов.
— Профилактическое воздействие:
■ улучшение функции внешнего дыхания;
■ овладение методикой управления дыханием;
■ повышение защитной функции дыхательных путей;
■ уменьшение интоксикации.
— Патогенетическое (лечебное) воздействие:
■ коррекция «механики» дыхания;
■ ускорение рассасывания при воспалительных процессах;
■ улучшение бронхиальной проходимости;
■ снятие или уменьшение бронхоспазма;
■ регуляция функции внешнего дыхания и увеличение его резервов.
Реализацию задач ЛФК производят в зависимости от нозологической формы, особенностей и характера течения заболевания, формы и степени поражения дыхательной системы, индивидуальных особенностей пациента. Для каждого пациента подбирают строго индивидуально средства, формы и методы ЛФК, которые помогут решить задачи, поставленные для достижения лечебного эффекта. ЛФК назначают как можно раньше при отсутствии противопоказаний.
ЛФК - не только метод патогенетической терапии, но и средство профилактики синдрома гиподинамии, развивающегося в стационаре при соблюдении постельного режима.
6.2. ОСНОВЫ МЕТОДИКИ ЛЕЧЕБНОЙ ФИЗИЧЕСКОЙ КУЛЬТУРЫ ПРИ ЗАБОЛЕВАНИЯХ ЛЕГКИХ
В занятиях ЛФК при патологии органов дыхания применяют следующие упражнения.
— Общетонизирующие упражнения улучшают функцию всех органов и систем, активизируют дыхание:
■ для стимуляции функции внешнего дыхания используют упражнения умеренной и большой интенсивности;
■ упражнения малой интенсивности не оказывают тренирующего эффекта на сердечно-сосудистую и дыхательную системы.
— Специальные (дыхательные) упражнения:
■ укрепляют дыхательную мускулатуру, увеличивают подвижность грудной клетки и диафрагмы;
■ способствуют растягиванию плевральных спаек;
■ уменьшают застойные явления в респираторной системе;
■ облегчают выведение мокроты;
■ совершенствуют механизм дыхания, координацию дыхания и движения.
Физические упражнения подбирают в соответствии с патогенезом, клинической картиной, преобладанием определенных симптомов и синдромов заболевания, тяжестью состояния больного. Обязательное условие - учет эффективности однократной процедуры ЛГ и всего курса ЛФК.
6.2.1. ОСОБЕННОСТИ ПРИМЕНЕНИЯ ДЫХАТЕЛЬНЫХ УПРАЖНЕНИЙ
— Выдох обычно осуществляется при расслаблении мышц, производящих вдох, под воздействием силы тяжести грудной клетки; замедленный выдох происходит при динамической уступающей работе этих мышц. Выведение воздуха из легких обеспечивают эластические силы легочной ткани.
— Форсированный выдох происходит при сокращении мышц, производящих выдох, усиление выдоха достигается наклоном головы вперед, сведением плеч, опусканием рук, сгибанием туловища, поднятием ног вперед.
— Дыхательными упражнениями можно произвольно изменять частоту дыхания.
— Чаще применяют упражнения в произвольном замедлении частоты дыхания, в этом случае рекомендовано считать «про себя». Упражнение уменьшает скорость движения воздуха и снижает сопротивление его прохождению через дыхательные пути.
— Учащение дыхания увеличивает скорость движения воздуха, при этом увеличивается сопротивление и напряжение дыхательных мышц.
— При необходимости усиления вдоха или выдоха необходимо произвольно менять соотношение времени вдоха и выдоха.
— Обучение полному дыханию и его сознательному регулированию начинают со статических упражнений с ритмическим статическим дыханием, что приводит к урежению дыхательных движений за счет их углубления, при этом увеличивается сила дыхательных мышц и тонизируется межреберная мускулатура.
— Дыхание с добавочным сопротивлением (вдох через губы, сложенные трубочкой, через трубочку, надувание резиновых игрушек) уменьшает частоту и увеличивает глубину дыхания, активизирует работу дыхательных мышц.
— Дышать рекомендовано через нос, так как при этом происходят увлажнение и очищение вдыхаемого воздуха; раздражение рецепторов верхних дыхательных путей рефлекторно расширяет бронхиолы, углубляет дыхание и повышает насыщение крови кислородом.
— При необходимости щажения пораженного легкого применяют ИП, ограничивающие подвижность грудной клетки с больной стороны (лежа на больном боку).
— Отягощение в виде мешочков с песком при выполнении дыхательных упражнений способствует укреплению мышц брюшного пресса, межреберных мышц и увеличению подвижности диафрагмы.
— Для дозирования физической нагрузки используют изменение ИП, темпа, амплитуды, степени мышечного напряжения, числа и продолжительности выполняемых упражнений, пауз для отдыха, а также включают упражнения на расслабление.
Противопоказания к назначению средств ЛФК:
— отсутствие контакта с больным из-за его тяжелого состояния или нарушения психики;
— прогрессирующее течение заболевания;
— синусовая тахикардия (ЧСС выше 100 уд./мин);
— синусовая брадикардия (ЧСС менее 50 уд./мин);
— нарушения ритма и проводимости сложных градаций;
— отрицательная динамика ЭКГ, свидетельствующая об ухудшении коронарного кровообращения;
— дыхательная недостаточность 3-й степени;
— абсцесс легкого до прорыва в бронх или осумкования;
— кровохарканье, угроза развития кровотечения и тромбоэмболии;
— большое количество экссудата в плевральной полости;
— полный ателектаз легкого;
— выраженный воспалительный процесс.
Внимание! Наличие «ржавой» мокроты не является противопоказанием для назначения ЛФК, так как это признак нарушения проницаемости сосудистой стенки.
6.2.2. ДЫХАТЕЛЬНЫЕ УПРАЖНЕНИЯ
Статическое дыхание выполняют в различных ИП без движения ног, рук и туловища. Под влиянием этих упражнений происходит урежение дыхания, нормализуется его ритмичность.
Динамическое дыхание - дыхательные упражнения в сочетании с движениями. На вдохе - разведение или поднятие рук вверх, разгибание позвоночника, выпрямление ног; на выдохе - приведение и опускание рук, наклоны туловища, сгибание ног, приседания. Упражнения увеличивают объем вентилируемой поверхности легких.
Статическое диафрагмальное дыхание - «дыхание животом»: наиболее интенсивно работает диафрагма, помогают ей мышцы брюшного пресса. Для контроля за правильностью выполнения упражнения одну руку кладут на грудь, другую - на живот.
Произвольно управляемое, или локализованное, дыхание: на вдохе нужно стараться направить вдыхаемый воздух в определенные доли легких, в одну или обе верхние доли при верхнегрудном дыхании, при этом плечи и верхняя часть грудной клетки поднимаются, а на выдохе опускаются. При выполнении нижнегрудного дыхания руки кладут на нижние ребра, на вдохе следует направить вдыхаемый воздух в нижние доли легких, кисти рук при этом активно выталкиваются работающими межреберными мышцами.
Специальные дыхательные упражнения усиливают вентиляцию отдельных долей или всего легкого для нормализации функции внешнего дыхания. Это достигают посредством механического сдавления грудной клетки на стороне тренируемого легкого или в положении лежа - на противоположном тренируемому боку, с подложенным валиком. При локализации процесса в нижней доле тренируют дыхание в верхних средних отделах путем ограничения экскурсии (сдавления) нижней доли легкого. Вентиляции нижних отделовдостигают снижением экскурсии верхних и средних отделов легких, для этого выполняют статическое напряжение мышц плеча и руки.
Дыхательные упражнения с дозированным сопротивлением. Основное внимание уделяют стимуляции выдоха, что способствует более равномерной вентиляции при последующем вдохе. Для этого во время выдоха руками производят вибрирующие сдавления грудной клетки, с каждым вдохом степень воздействия на грудную клетку усиливается, достигая оптимальной величины. Место приложения рук рекомендовано менять каждые 2-3 дыхательных движения, располагая их на различных участках грудной клетки, области реберной дуги и живота, что способствует усилению рецепции дыхательного аппарата.
Различают:
— диафрагмальное дыхание с сопротивлением в области края реберной дуги, ближе к середине грудной клетки;
— диафрагмальное дыхание с укладкой на область верхнего квадранта живота мешочка с песком различной массы (0,5-1 кг);
— верхнегрудное двустороннее дыхание с преодолением сопротивления в подключичной области;
— нижнегрудное дыхание с участием диафрагмы с сопротивлением в области нижних ребер;
— верхнегрудное дыхание справа с сопротивлением в верхней части грудной клетки;
— использование надувных игрушек, мячей.
Дренажные упражнения направлены на отток экссудата из бронхов в трахею, откуда мокрота отходит при кашле. Характер этих упражнений определяют локализацией нагноительного процесса. При выполнении дренажных упражнений зона поражения должна располагаться выше бифуркации трахеи, что создает оптимальные условия для оттока отделяемого из пораженных бронхов и полостей.
Дренажные упражнения (статического и динамического характера), т.е. активный дренаж, направлены в основном на улучшение выведения мокроты; для этого выполняют упражнения для различных групп мышц, используя частую смену ИП и приемы постурального дренажа.
— При локализации процесса в верхней доле легкого наиболее полное опорожнение полости достигают при выполнении упражнений в ИП сидя и стоя.
— При локализации процесса в средней доле или язычковом сегменте - ИП лежа на «здоровом» боку или на спине с подложенным под грудь валиком, ноги согнуты в коленных суставах и руками прижаты к животу.
— При локализации процесса в нижних долях - ИП лежа на животе, на «здоровом» боку, с поднятым ножным концом, свесившись с кушетки, стоя в глубоком наклоне на выпрямленных ногах.
— Дренажу нижних отделов легких наиболее способствуют физические упражнения, связанные с напряжением мышц брюшного пресса: сгибание ног в коленях и тазобедренных суставах при одновременном надавливании на живот; разведение и скрестное сведение выпрямленных приподнятых ног в положении лежа на спине; движение обеими ногами «велосипед».
Внимание! Частая смена ИП, активные движения, связанные с поворотами туловища, - благоприятные факторы, улучшающие опорожнение гнойных полостей. После каждого упражнения следует откашлять мокроту!
Постуральный (позиционный) дренаж (рис. 6.1) заключается в приеме специально заданного ИП тела, направленного на отток экссудата по дыхательным путям по принципу «желоба»; зона поражения легких находится также выше места бифуркации трахеи. Мокрота при этом продвигается под воздействием силы тяжести к месту разветвления трахеи, где наиболее высокая чувствительность кашлевого рефлекса, и в результате возникновения непроизвольного рефлекторного кашля выводится из дыхательных путей, повышается продуктивность кашля. В начале лечения дренажное положение принимают на 5-10 мин, время пребывания в этом положении увеличивают постепенно. Если отделяемого много и больной привык к дренажному положению, дренирование можно продолжать до 30-40 мин. Чтобы избежать затекания отделяемого в здоровое легкое, процедуру дренирования заканчивают дренажом здорового легкого.
Внимание! Постуральный дренаж должен быть прерван, если во время процедуры возникает значительная одышка или удушье.
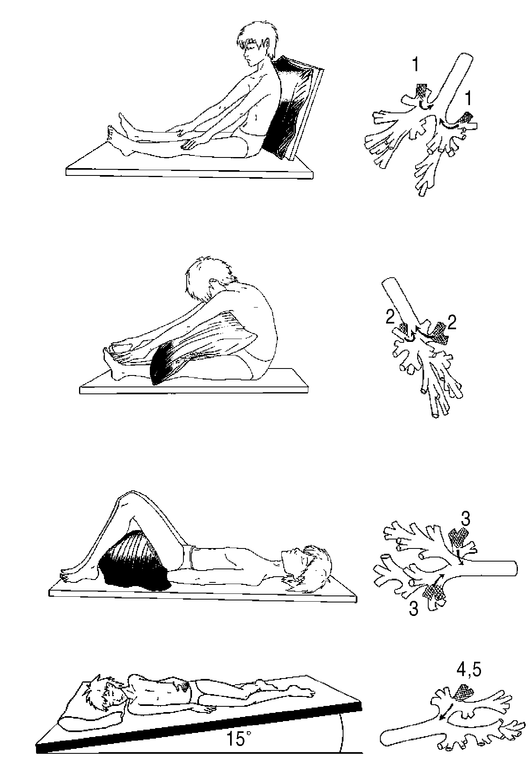
Рис. 6.1. Схема дренажных положений для всех сегментов легкого по Кендигу. Цифрами обозначены бронхи, для которых создаются лучшие дренажные условия в указанном положении (Епифанов В.А., 2002)
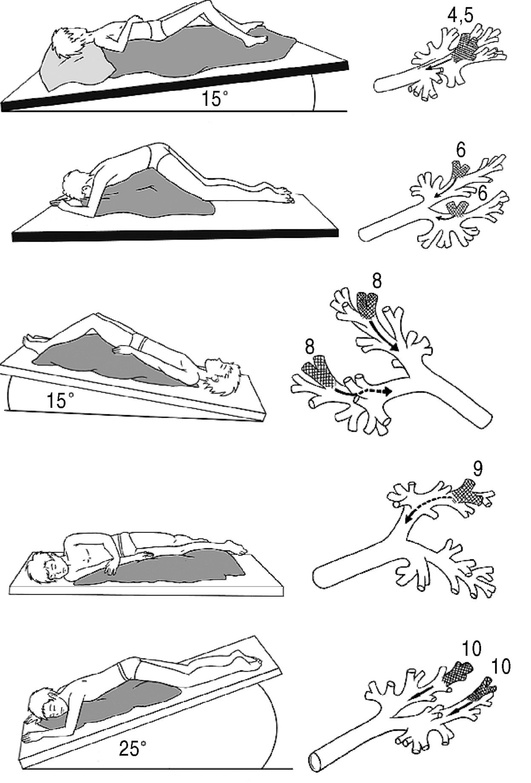
Рис. 6.1. Продолжение. Схема дренажных положений для всех сегментов легкого по Кендигу. Цифрами обозначены бронхи, для которых создаются лучшие дренажные условия в указанном положении (Епифанов В.А., 2002)
— Правое легкое.
■ Дренирование переднего сегмента верхней доли легкого - в положении сидя, отклонившись назад.
■ Дренирование заднего сегмента - в положении сидя, наклонившись вперед.
■ Дренирование верхушечного сегмента - в положении сидя, наклон влево.
■ Дренирование средней доли - в положении лежа на спине, подтянув ноги к груди и откинув голову назад, или в положении на левом боку при поднятом ножном конце кушетки и опущенном правом плече.
■ Дренирование правой нижней доли легкого - в положении на левом боку, с прижатой к груди левой рукой, ножной конец кушетки поднят на 40 см.
— Левое легкое.
■ Дренирование переднего сегмента верхней доли - в положении сидя с наклоном назад.
■ Дренирование заднего сегмента - в положении сидя с наклоном вперед.
■ Дренирование верхушечного сегмента - в положении сидя, наклон вправо.
■ Дренирование нижних сегментов верхней доли - в положении на правом боку с опущенным левым плечом, согнутая правая рука прижата к груди, левая нога согнута в коленном суставе.
■ Дренирование нижних сегментов левой нижней доли - в положении на правом боку, рука прижата к груди, ножной конец кушетки приподнят на 50 см, при повороте вперед отток осуществляется из заднего сегмента. Положение на боку способствует дренированию бокового сегмента.
Внимание! Обязательное условие для отделения мокроты во время процедуры постурального дренажа - удлиненный форсированный выдох для создания мощного воздушного потока, который увлекает за собой бронхиальный секрет. Вибрационный массаж или легкое поколачивание во время выдоха способствуют отхождению мокроты. Дренаж не проводят одновременно с процедурой ЛГ, так как задачи этих лечебных мероприятий различны.
Показания к постуральному дренажу и дренажной гимнастике - заболевания, при которых образуется мокрота (при сухом кашле эти процедуры не имеют смысла): хронический обструктивный бронхит; пневмония в стадии разрешения, бронхоэктазы.
Противопоказания к назначению постурального дренажа и дренажной гимнастики:
— легочное кровотечение (но не кровохарканье);
— острый ИМ;
— выраженная сердечно-сосудистая недостаточность;
— инфаркт легкого;
— тромбоэмболия легочной артерии;
— гипертоническая болезнь 2-3-й стадии;
— любые заболевания и состояния, при которых следует ограничить или исключить положение тела с опущенной головой и верхней частью туловища (глаукома, катаракта, головокружения, ожирение 3-4-й степени, цереброваскулярная болезнь и др.).
Методика откашливания. Очень важно обучить больного правильно откашливаться. Методика заключается в обучении глубокому диафрагмальному вдоху. Во время вдоха инструктор оказывает давление на грудную клетку больного, после чего через рот производят быстрый выдох при одновременном напряжении мышц брюшной стенки и экспираторном движении грудной клетки. На выдохе больной произносит звуки «хе, кхе». Кашлевые движения производят после нескольких глубоких выдохов.
6.3. МЕТОДИКИ ЛЕЧЕБНОЙ ГИМНАСТИКИ
Звуковая гимнастика - специальные упражнения, заключающиеся в произнесении определенных звуков и их сочетаний строго определенным способом. При этом вибрация голосовых связок передается на гладкую мускулатуру бронхов, легкие, грудную клетку, расслабляя спазмированные бронхи и бронхиолы. Сила вибрации зависит от силы воздушной струи, возникающей при произнесении тех или иных звуков, этот факт используют для тренировки дыхательных мышц и более всего - диафрагмы. Применяют специальные согласные звуки: жужжащие (ж, з), свистящие и шипящие (с, ф, ц, ч, ш), рычащие (р). Задача гимнастики - выработка соотношения вдоха и выдоха 1:2.
По силе воздушной струи и вибрации все согласные звуки подразделяют на три группы.
— Максимальная сила возникает при произнесении глухих согласных (п, т, к, ф, с); соответственно, требуется и наибольшее напряжение мышц грудной клетки и диафрагмы.
— Среднее по силе напряжение развивается при произнесении звонких согласных (б, д, г, в, з).
— Наименьшая сила воздушной струи возникает при произнесении так называемых сонант (м, н, л, р).
Показания к назначению - заболевания, сопровождающиеся бронхоспазмом: бронхиальная астма, хронический обструктивный бронхит.
6.3.1. МЕТОДИКА ПРОИЗВОЛЬНОГО СНИЖЕНИЯ МИНУТНОГО ОБЪЕМА ДЫХАНИЯ (ПО В.В. ГНЕВУШЕВУ)
Задачи методики:
— обучение навыку полного дыхания: на вдохе передняя брюшная стенка выпячивается с одновременным или последующим подниманием грудной клетки, на выдохе - грудная клетка опускается, живот втягивается;
— удлинение вдоха по отношению к выдоху;
— увеличение дыхательного объема в результате удлиненного вдоха;
— снижение минутного объема дыхания;
— при дыхании необходимо соблюдать соотношение длительности вдоха и выдоха («дыхательный интервал») 2:4. Тренировку проводят по схеме: дыхательный интервал 2:4-3:4-4:4-6:4-8:3 и т.д.
Показание: бронхиальная астма (тренировочный и подготовительный периоды).
6.3.2. МЕТОД ПО К.П. БУТЕЙКО
Задачи метода волевой ликвидации глубокого дыхания:
— нормализация содержания углекислоты в крови;
— уменьшение скорости и глубины вдоха;
— нормализация соотношения вдоха и выдоха;
— выработка компенсаторной паузы после долгого спокойного выдоха;
— снижение количества приступов удушья, предупреждение их возникновения.
Показание - синдром гипервентиляции: глубокое дыхание и дефицит углекислоты в тканях; бронхиальная астма; положительная проба с глубоким дыханием.
Противопоказания: психические заболевания и дефекты умственного развития, которые не позволяют пациенту понять суть метода и освоить способ лечения; инфекционные заболевания в остром периоде; частые кровотечения; обострение хронического тонзиллита.
6.3.3. ПАРАДОКСАЛЬНАЯ ДЫХАТЕЛЬНАЯ ГИМНАСТИКА ПО А.Н. СТРЕЛЬНИКОВОЙ
При этом методе ЛГ динамические дыхательные упражнения (движения рук, туловища и ног) всегда соответствуют определенным фазам дыхания. Смысл упражнений заключается в том, чтобы не дать возможности сделать глубокий вдох, именно для этого на вдохе выполняют движения, сжимающие грудную клетку и затрудняющие вдох.
— восстанавливление нарушенного носового дыхания;
— улучшение дренажной функции бронхов;
— устранение морфологических изменений в бронхолегочной системе;
— рассасывание воспалительных образований, восстановление нормального лимфо- и кровоснабжения, устранение местных застойных явлений;
— улучшение обменных процессов;
— восстановление регуляции дыхания со стороны ЦНС. Дыхательная гимнастика по методике А.Н. Стрельниковой не получила широкого распространения главным образом из-за технически сложного выполнения и отсутствия существенных преимуществ по сравнению с другими видами респираторной гимнастики.
6.4. СРЕДСТВА ЛЕЧЕБНОЙ ФИЗИЧЕСКОЙ КУЛЬТУРЫ НА СТАЦИОНАРНОМ ЭТАПЕ ВОССТАНОВИТЕЛЬНОГО ЛЕЧЕНИЯ
6.4.1. ОБЩИЕ ЗАДАЧИ ЛЕЧЕБНОЙ ФИЗИЧЕСКОЙ КУЛЬТУРЫ
— Общетонизирующее воздействие:
■ стимуляция обменных процессов;
■ улучшение нервно-психического тонуса;
■ восстановление и повышение толерантности к мышечной работе;
■ профилактическое воздействие: улучшение функции внешнего дыхания, овладение навыками управления дыханием, уменьшение интоксикации, стимуляция иммунной системы, повышение защитной функции дыхательных путей.
— Патогенетическое (лечебное) воздействие:
■ коррекция механики дыхания;
■ ускорение рассасывания при воспалительных процессах;
■ улучшение бронхиальной проходимости;
■ ликвидация или уменьшение бронхоспазма;
■ регуляция функции внешнего дыхания и увеличение его резервов.
Для каждого больного строго индивидуально подбирают средства, формы и методы ЛФК, которые помогут обеспечить лечебный эффект. Обычно бывает не более четырех лечебных задач в каждом случае; наряду с ними ставят общие и профилактические цели.
Противопоказания для занятий ЛФК. Наряду с общими противопоказаниями выделяют ряд частных: дыхательная недостаточность III степени, абсцесс легкого до прорыва в бронх или осумкования, кровохарканье или угроза его развития, астматический статус, большое количество экссудата в плевральной полости, полный ателектаз легкого.
6.4.2. ДВИГАТЕЛЬНЫЙ РЕЖИМ
Постельный режим
Задачи ЛФК:
— восстановление дыхательного акта с целью поддержания равномерной вентиляции и увеличения насыщения артериальной крови кислородом за счет:
■ снижения напряжения дыхательной мускулатуры;
■ выработки нормальных соотношений дыхательных фаз;
■ развития ритмичного дыхания с более продолжительным выдохом;
■ увеличения дыхательных экскурсий диафрагмы;
— развитие компенсаторных механизмов, обеспечивающих увеличение вентиляции легких и повышение газообмена путем укрепления дыхательной мускулатуры и увеличения подвижности грудной клетки;
— улучшение функции системы кровообращения;
— адаптация сердечно-сосудистой и бронхолегочной систем к возрастающей физической нагрузке.
ИП - лежа на спине, на боку, сидя на кровати, опустив ноги.
Средства ЛФК. Физические упражнения - преимущественно изотонические, охватывающие мелкие и средние мышечные группы; дыхательные упражнения - статические и динамические, произвольно управляемое (локализованное) дыхание. Используют нагрузки малой интенсивности.
Кроме того, используют УГГ, самостоятельные занятия, массаж (поглаживание и растирание). ЛГ и УГГ проводят индивидуальным и малогрупповым методами.
Полупостельный (палатный) режим
Задачи ЛФК:
— нормализация функции внешнего дыхания;
— улучшение функций сердечно-сосудистой и бронхолегочной систем;
— дальнейшая адаптация всех систем организма к возрастающей физической нагрузке.
ИП - сидя на стуле и стоя.
Средства ЛФК: физические упражнения (аналогично постельному режиму), постепенно включают упражнения для мышц и суставов плечевого пояса, конечностей и позвоночника. Используют гимнастические снаряды и предметы (палки, булавы, мячи, амортизаторы и др.). Соотношение дыхательных и общетонизирующих упражнений - 1:1; 1:2. Для стимуляции экстракардиальных факторов кровообращения, влияния на дыхательную мускулатуру, улучшения отхождения мокроты проводят массаж мышц спины, конечностей, передней и боковых стенок грудной клетки.
Свободный режим
Задачи ЛФК:
— восстановление функции внешнего дыхания;
— дальнейшая адаптация сердечно-сосудистой и бронхолегочной систем к возрастающей физической нагрузке;
— подготовка больного к бытовым и профессиональным нагрузкам.
ИП - сидя, стоя; свободное передвижение.
Средства ЛФК: физические упражнения для всех мышечных групп и суставов в сочетании с дыхательными упражнениями. Используют гимнастические снаряды и предметы. Соотношение дыхательных и общетонизирующих упражнений - 1:1; 1:2. Используют физические нагрузки средней интенсивности.
Целесообразно использовать элементы спортивных игр, дозированную ходьбу в темпе 60-90 шагов в минуту, велотренировки, тред-мил, ТТ.
Если при велоэргометрической пробе толерантность к мышечной работе ниже 50 Вт, тренировки противопоказаны.
Больных, имеющих толерантность к мышечной работе 75 Вт и выше, тренируют на велотренажере или тредмиле по следующей схеме: 5 мин - 25 Вт; 5 мин - 50 Вт; 5 мин - 25 Вт, скорость вращения педалей - 60 об./мин. После тренировки рекомендована ходьба со скоростью 60 шагов в минуту. Цикл велотренировок продолжается не менее 2 нед. При повышении толерантности к мышечной работе можно проводить повторный цикл тренировок (в поликлинических условиях) с увеличением каждой нагрузки на 15-25 Вт.
Критерий адекватности нагрузки при тренировках - отсутствие признаков ее непереносимости. Эта величина не должна превышать подпороговую или соответствовать формуле:
180 - возраст (в годах).
Например, у больного 40 лет физическая работоспособность составляет 10,0 Вт. Во время тренировки ЧСС не должна превышать 140 в минуту, что соответствует нагрузке средней интенсивности. Период восстановления после тренировки не должен продолжаться более 5-7 мин.
6.5. СРЕДСТВА ЛЕЧЕБНОЙ ФИЗИЧЕСКОЙ КУЛЬТУРЫ НА ПОЛИКЛИНИЧЕСКОМ (САНАТОРНОМ) ЭТАПЕ ВОССТАНОВИТЕЛЬНОГО ЛЕЧЕНИЯ
Включение в реабилитационный комплекс интенсифицированных циклических физических упражнений (60-75% аэробной способности) позволяет добиться существенного улучшения или восстановления нарушенных функций сердечно-сосудистой и бронхолегочной систем, повышения работоспособности больных и устойчивости организма к неблагоприятным воздействиям внешней среды.
Выделяют 4 степени двигательных возможностей и в соответствии с ними 4 двигательных режима. При отсутствии данных эргометрии для назначения двигательного режима используют клинико-функциональные показатели, полученные в состоянии покоя.
— I степень (резкое снижение двигательных возможностей). Одышка при ходьбе в среднем темпе по ровной местности, затрудненное дыхание. Легочный процесс обычно находится в фазе вялотекущего обострения, реже - в фазе неполной ремиссии. Резко нарушена функция внешнего дыхания (II-III степень). Часто отмечаются осложнения в виде эмфиземы легких, признаки легочной гипертензии и перегрузки правых отделов сердца, диффузные изменения миокарда и снижение его сократительной способности (данные ЭКГ). При эргометрии пороговая нагрузка составляет 50 Вт и ниже. Больные находятся на щадящем режиме.
— II степень (значительное снижение двигательных возможностей). Одышка при ходьбе в ускоренном темпе по ровной местности или в среднем темпе по лестнице. Легочный процесс находится в фазе неполной ремиссии или вялотекущего обострения. Значительное снижение функции внешнего дыхания (II степени). Нередко определяются эмфизема легких, перегрузка правых отделов сердца, диффузные изменения миокарда. При эргометрии пороговая нагрузка у мужчин составляет 50-100 Вт, у женщин - 50-85 Вт. Больные находятся на щадяще-тренирующем режиме.
— III степень (умеренное снижение двигательных возможностей). Одышка появляется при подъеме по лестнице в ускоренном темпе или при беге трусцой. Легочный процесс обычно находится в фазе неполной ремиссии или ремиссии. Вентиляционная недостаточность I степени. Осложнения бронхолегочного заболевания отсутствуют или выражены незначительно: эмфизема легких, перегрузка правых отделов сердца. При эргометрии пороговая нагрузка у мужчин составляет 101-150 Вт, у женщин - 86-125 Вт. Больные находятся на тренирующем режиме.
— IV степень (двигательные возможности сохранены). Одышка появляется только при быстром подъеме по лестнице или медленном беге, быстро исчезает после прекращения нагрузки. Легочный процесс находится в фазе ремиссии (возможно, неполной). Вентиляционной недостаточности нет или имеются незначительные изменения отдельных спирографических показателей. Как правило, к этой группе относят лиц молодого и среднего возраста, занимающихся оздоровительной ФК. При эргометрии пороговая нагрузка у мужчин выше 150 Вт, у женщин - 125 Вт. Больные находятся на интенсивно тренирующем режиме (Клапчук В.В., 1990).
Велотренировки выполняют в положении сидя. Во вводном разделе (3-5 мин) проводят разминку - вращение педалей в темпе 40-60 об./мин при мощности нагрузки в пределах 25-40% достигнутой при предварительно проведенной велоэргометрии. Затем скорость вращения педалей доводят до 60 об./мин и мощность нагрузки повышают до достижения расчетной тренирующей ЧСС (основной раздел). После этого мощность нагрузки снижают на 50-75%. Такое чередование повторяют до истечения времени основного раздела, рассчитываемого по формуле:
T = [2400 - (тренирующая ЧСС - 80)] - 20 (мин).
В заключительном разделе (5-6 мин) постепенно снижают мощность нагрузки и темп вращения педалей до 25-40% пороговой мощности.
При отсутствии данных субмаксимального теста величина тренирующих нагрузок во время занятий на велоэргометре зависит от двигательных возможностей больного:
— при II степени - 0,6-1,3 Вт/кг массы тела;
— при III степени - 1,1-1,9 Вт/кг массы тела;
— при IV спепени - 1,6-2,5 Вт/кг массы тела.
Наибольшая тренирующая ЧСС составляет соответственно 120, 140 и 160 в минуту. Построение каждого занятия и смена циклов тренировок такие же, как и в индивидуальных тренирующих программах.
Ходьба по лестнице - общедоступный способ тренировки в амбулаторных условиях:
— для больных со II степенью двигательных возможностей темп подъема составляет 16-20 ступеней в минуту, а спуска - 50-60 ступеней в минуту (при спуске энергозатраты составляют 1/3-1/2 энергозатрат при подъеме);
— с III степенью - темп подъема 30-35 ступеней в минуту, а спуска - 80-90 ступеней в минуту;
— с IV степенью - темп подъема 50-60 ступеней в минуту, а спуска - 110-120 ступеней в минуту.
Продолжительность каждой тренировки - до 30 мин. Больным с I степенью двигательных возможностей ходьбу по лестнице не назначают.
Плавание проводят стилем брасс. Каждая тренировка состоит из 3-5-минутного подготовительного периода (гимнастические упражнения в воде и «плавание» на месте), основного и заключительного (медленное плавание в течение 3 мин) периодов.
Бег. В первой половине тренирующего курса рекомендован бег на месте в темпе 150-160 шагов в минуту. Если тренирующая ЧСС не достигает заданной величины, темп увеличивают до 170-180 шагов в минуту. В последующем используют бег трусцой по ровной местности со скоростью 7-8 км/ч.
6.6. МАССАЖ ПРИ ЗАБОЛЕВАНИЯХ ЛЕГКИХ
Под влиянием массажа устраняется спазм дыхательной мускулатуры, восстанавливается подвижность грудной клетки и диафрагмы, повышается эластичность легочной ткани, активируется крово-и лимфоток, ускоряется рассасывание инфильтратов и экссудатов.
План массажа: воздействие на паравертебральные и рефлексогенные зоны грудной клетки, косвенный массаж диафрагмы, области легких и сердца в сочетании с физическими упражнениями. Положение больного - сидя или лежа.
Методика. Массаж паравертебральных зон LV-LI ThIX-ThIII, CIV-CIII: поглаживание плоскостное, поверхностное и глубокое, растирание (полукружное подушечками пальцев и локтевым краем ладони, штрихование, строгание, пиление, разминание), продольное сдвигание, надавливание, растяжение и сжатие, непрерывная вибрация, пунктирование.
Помимо лечебного применяют точечный массаж и самомассаж. В зависимости от особенностей патологического процесса в бронхо-легочной системе методику классического массажа видоизменяют, так как различные приемы лечебного массажа оказывают разное действие на функцию внешнего дыхания и состояние бронхиального дерева.
При преобладании продуктивного воспалительного процесса с рестриктивными нарушениями вентиляции должно преобладать растирание и растяжение, а у больных с нарушениями вентиляции преимущественно по обструктивному типу - поглаживание и разминание. При преобладании деструктивного воспалительного процесса при массаже следует увеличить число приемов типа вибраций (рубление, поколачивание, лабильная вибрация).
Лечебный (классический) массаж рекомендовано проводить за 1,5-2 ч до процедур ЛГ. Это позволяет наиболее полно реализовать лечебный и тренирующий эффект физических упражнений путем увеличения функциональных возможностей дыхательной мускулатуры, улучшения проходимости дыхательных путей (Малявин А.Г., 1998).
При вялом, затяжном воспалительном процессе в бронхолегочной системе с плохим отделением мокроты вследствие бронхоспазма и ее загустевания в ряде случаев показан интенсивный массаж (по О.Ф. Кузнецову).
Усиления кровообращения, нормализации основных и вспомогательных дыхательных мышц достигают массажными приемами в интенсивном режиме с преобладанием растирания, разминания и поколачивания. В конечном счете методика позволяет во многих случаях добиться быстрого и полного рассасывания воспалительного очага. Интенсивный массаж назначают 4-6 раз через день.
В последние годы все большее внимание уделяют хладомассажу, который проводят в основном поглаживающими приемами с использованием специальных пластиковых пакетов с наполнителем, замороженным до -18...-24 °С. При этом наблюдают фазную реакцию - первые ощущения холода сменяются ощущением тепла. Хладомассаж грудной клетки вызывает активную гиперемию кожи, усиление кровообращения в легких, дает бронхолитический и отхаркивающий эффект, обусловливает перестройку кровообращения, массивное рефлекторное воздействие и, вероятно, изменение проницаемости клеточных мембран. В конечном счете это приводит к нормализации местного и системного иммунитета, что немаловажно для более быстрой и полноценной ликвидации воспалительного процесса и восстановления адекватной вентиляции.
Точечный массаж применяют в основном при обратимой бронхиальной обструкции (астматический бронхит, бронхиальная астма, бронхоспастические синдромы). Наиболее эффективны приемы точечного массажа на ранних этапах развития бронхоспазма или как вспомогательное средство купирования приступа. В межприступном периоде массаж биологически активных точек проводят 1 раз в день с превентивной целью.
6.7. ОСОБЕННОСТИ ЛЕЧЕБНОЙ ФИЗИЧЕСКОЙ КУЛЬТУРЫ ПРИ НЕКОТОРЫХ ЗАБОЛЕВАНИЯХ ОРГАНОВ ДЫХАНИЯ
При острых заболеваниях органов дыхания (пневмония, бронхит) ЛФК назначают после установления нормальной или стойкой субфебрильной температуры, при обратном развитии воспалительного процесса без выраженных явлений сердечно-сосудистой недостаточности.
6.7.1. ПНЕВМОНИЯ
Задачи ЛФК:
— восстановление кровоснабжения и вентиляции затронутой болезнью доли или сегмента;
— облегчение затрудненного и недостаточного выведения мокроты, особенно у пожилых людей;
— предупреждение формирования плевральных спаек, так как при воспалении легких, как правило, бывает задета и плевра;
— ускорение выздоровления и восстановления трудоспособности.
При данной патологии экссудат, скапливающийся в легочных альвеолах, частично всасывается, а частично выкашливается. Всасывание экссудата становится повышенной нагрузкой для организма, поэтому следует стремиться к его максимальному удалению при откашливании. В первые дни заболевания кашель болезнен и затруднен, и пациенты либо стараются избежать кашля, либо у них просто нет сил откашляться. Уже с первых дней следует поддерживать отхаркивание с помощью легких вибрирующих массажных приемов, вибрации грудной клетки и соответствующей перкуссии. Боль при кашле уменьшает прикладывание ладоней методиста (массажиста) к поверхности грудной клетки в зоне болевых ощущений. При выдохе следует умеренно надавливать рукой на грудную клетку.
В начальной стадии воспаления не следует просить больного дышать глубоко и включать в занятия дыхательные упражнения, так как затронутая воспалением ткань инфильтрирована и неэластична. В результате глубокое, выполняемое через силу дыхание может механически повредить ткань и нарушить целостность альвеол. С первых дней следует применять массаж мышц конечностей (поглаживание и растирание), который улучшает периферическое кровообращение и обмен веществ, что усиливает и поддерживает всасывание экссудата в альвеолах. Затем в зависимости от состояния больного массаж дополняют активными движениями конечностей и туловища. К непосредственно дыхательным упражнениям целесообразно приступать тогда, когда уже миновала опасность механического повреждения легочной ткани (ориентировочно на 3-4-й день после кризиса). Включение дыхательных упражнений в занятия ЛГ зависит от общего состояния больного, регрессии воспалительного процесса (жизненная емкость легких, температура тела, субъективное состояние, рентгенологическая картина, результаты клинического обследования и др.), а также возраста пациента.
С первых дней болезни больному советуют чаще лежать на здоровой стороне, так как этим восстанавливается вентиляция и возобновляются дыхательные движения. Такое положение способствует и предупреждению образования плевральных спаек.
При переводе больного на палатный режим разрешают выполнять упражнения в ИП стоя и сидя. Увеличивают число упражнений для мышц пояса верхних конечностей и туловища, применяют дыхательные упражнения. Для предупреждения плевральных спаек вводят упражнения, увеличивающие подвижность грудной клетки и туловища. В занятиях используют упражнения с различными гимнастическими предметами: палками, легкими гантелями, резиновыми амортизаторами и др. Общая продолжительность нагрузки возрастает до 20-25 мин.
При свободном режиме в занятиях ЛГ предусматривают упражнения с гимнастическими предметами и на снарядах (гимнастическая стенка, скамейка, тренажеры и др.). Ходьбу в среднем темпе сочетают с ускоренной ходьбой. Физические упражнения большой интенсивности активизируют дыхание. На этом этапе используют дыхательные упражнения, нормализующие механизм дыхания. При возникновении спаек и фиброзных изменений дыхательные упражнения и упражнения для пораженной стороны грудной клетки проводят более интенсивно: добавляют ротационные движения, наклоны туловища вперед-назад и в стороны, дыхательные упражнения с преодолением дозированного сопротивления, а также различные формы локализованного дыхания.
Наряду с занятиями ЛГ больным назначают прогулки и некоторые спортивные упражнения и элементы игр, связанные с длительным пребыванием на свежем воздухе; рекомендуют закаливающие процедуры.
6.7.2. ПЛЕВРИТ
Длительное течение плеврита позволяет использовать общеукрепляющее воздействие занятий ЛФК, улучшающее функции организма и повышающее его реактивность. Физические упражнения, стимулируя лимфо- и кровообращение, способствуют ликвидации воспалительных изменений.
Всасывание экссудата при экссудативном плеврите ускоряют специальные дыхательные упражнения, расширяющие грудную клетку в нижних отделах, где имеется развитая сеть «щелей» и «люков» лимфатических сосудов, при растяжении которых улучшается всасывание плевральной жидкости. Улучшают всасывание движения туловища с большой амплитудой, так как это вызывает перемещение экссудата. Предупреждают образование спаек и шварт или растягивают их упражнения, увеличивающие подвижность грудной клетки, в сочетании с дыхательными упражнениями. По мере всасывания экссудата и увеличения подвижности грудной клетки занятия ЛФК помогают восстановить механизм дыхательного акта и адаптацию организма к физическим нагрузкам.
При постельном режиме в процессе занятий ЛГ необходимо щадить пораженное легкое: используют несложные упражнения для мелких и средних мышечных групп конечностей, упражнения с приподниманием таза при опоре руками о кровать. Все упражнения целесообразно выполнять в ИП лежа на спине и на пораженном боку. Дыхание в этот период не углубляется, специальные упражнения не показаны.
После проведения нескольких занятий при улучшении общего состояния и переносимости нагрузок включают ИП сидя и упражнения для туловища с небольшой амплитудой движений. Длительность занятий ЛГ - 8-10 мин.
При палатном режиме сначала осторожно, а затем более активно выполняют наклоны и повороты туловища в сочетании с углубленным вдохом (сначала без движений руками, позже с теми движениями руками, которые увеличивают амплитуду движений туловища). Статические дыхательные упражнения, усиливающие диафрагмальное дыхание, применяют в ИП лежа на спине и на здоровом боку. Физические упражнения не должны вызывать болевых ощущений. Продолжительность занятий ЛГ - 20-25 мин.
При свободном режиме широко используют специальные упражнения, увеличивающие подвижность грудной клетки и диафрагмы. Для растягивания спаек в нижних отделах грудной клетки упражнения (наклоны и повороты туловища) выполняют с глубоким вдохом. Для растягивания спаек в боковых отделах эти же упражнения сочетают с глубоким выдохом. При спайках в верхних отделах грудной клетки упражнения проводят в ИП сидя (для фиксации таза). Для усиления растягивающего действия используют различные гимнастические предметы (палки, гантели и др.) и снаряды (гимнастическая стенка). При отсутствии болей в области груди в процессе выполнения упражнений в занятия ЛГ включают рывковые движения для мышц туловища, пояса верхних конечностей, маховые движения руками. В этот период важно обучить больного полному дыханию, обеспечить коррекцию и восстановить правильную осанку. В занятиях целесообразно часто менять ИП. Продолжительность занятий ЛГ - 30-40 мин.
После выписки из стационара рекомендовано продолжение занятий ЛФК. Помимо физических упражнений включают прогулки, в последующем - ходьбу на лыжах, катание на коньках, греблю, спортивные игры.
При сухом плеврите ЛГ начинают применять после стихания болей. Сначала ее проводят по методике, соответствующей палатному режиму. Основная задача ЛФК - предупреждение развития или растяжения спаек. При переводе больного на свободный режим следует расширять общетонизирующее воздействие упражнений (в том числе на дыхательную систему).
6.7.3. БРОНХИАЛЬНАЯ АСТМА
В настоящее время под бронхиальной астмой понимают повышенную чувствительность слизистой оболочки трахеобронхиального дерева к различным внешним воздействиям, что выражается в сужении дыхательных путей. Степень сужения дыхательных путей изменяется как сама по себе, так и под влиянием лечения. Клинически бронхиальная астма проявляется приступами, кашлем и свистящими хрипами в легких и бронхах.
Задачи ЛФК: нормализация механизма дыхательного акта, увеличение силы дыхательной мускулатуры и подвижности грудной клетки, повышение устойчивости организма к воздействию внешней среды и психологической устойчивости больного.
Занятия ЛГ противопоказаны: при дыхательной и сердечной недостаточности с декомпенсацией функций этих систем.
ИП - лежа на спине с приподнятым головным концом кровати, сидя на стуле (подобрать удобную для больного позу с целью максимально возможного расслабления мышц); это способствует лучшей экскурсии грудной клетки, облегчает выдох.
В первые дни в занятия вводят упражнения для мелких и средних мышечных групп и суставов дистальных отделов конечностей в сочетании с дыхательными упражнениями. По мере улучшения состояния больного (уменьшение частоты приступов, их продолжительности, уменьшение наклонности бронхов к спазму) в занятия включают активные движения конечностями (средние и крупные мышечные группы и суставы), туловищем в сочетании с дыхательными упражнениями и паузами для пассивного отдыха и расслаблением мышц. Занятия дополняют ходьбой в пределах палаты, затем отделения. Во время ходьбы больной выполняет упражнения с предметами.
Внимание! Любое упражнение выполняют на выдохе (например, наклоны туловища, сгибание и разгибание рук и др.). После нескольких повторений движения следует предоставить паузу для отдыха или предложить упражнения, направленные на расслабление мышечных групп.
При появлении предвестников приступа астмы больному необходимо придать удобное положение (лучше сидя), расслабив мышцы спины, плечевого пояса и нижних конечностей.
Расслабление этих мышц улучшает состояние больного, облегчает выдох при приступе удушья благодаря увеличению подвижности ребер, уменьшению избыточной вентиляции легких и улучшению бронхиальной проходимости.
Больного следует предупредить о необходимости поверхностного дыхания, так как глубокий вдох, раздражая бронхиальные рецепторы, может приводить к усугублению и распространению спазма. В то же время на короткий срок (4-5 с) на умеренном выдохе необходимо задержать дыхание для уменьшения потока патологической импульсации в дыхательный центр. Вдох после задержки дыхания должен быть также поверхностным.
Целесообразно провести массаж грудной клетки, включая межреберные промежутки, массаж мышц живота и воротниковой зоны.
В межприступный период больной должен овладеть поверхностным дыханием, постепенно увеличивая время задержки дыхания на умеренном выдохе (контроль методистом по секундомеру). Большое внимание уделяют как статическим (диафрагмальным), так и динамическим дыхательным упражнениям:
— с медленным полноценным и удлиненным выдохом, обеспечивающим более полноценное выведение воздуха из эмфизематозно растянутых альвеол через суженные бронхиолы и тренируют диафрагму и мышцы брюшного пресса, участвующие в полном выдохе;
— «звуковой гимнастике», состоящей из специальных упражнений, связанных с произнесением звуков.
В начале «звуковой гимнастики» делают «закрытый стон» - «ммм» и очистительный выдох - «пфф». При «звуковой гимнастике» вибрация голосовых связок передается на трахею, бронхи, легкие, грудную клетку, что вызывает расслабление спазмированных бронхов и бронхиол. По силе воздушной струи согласные разделяют на 3 группы:
— наибольшая сила развивается при звуках п, т, к, ф, которые требуют значительного напряжения мышц грудной клетки и диафрагмы;
— средней интенсивностью обладают звуки б, г, д, в, з;
— наименьшую интенсивность имеют звуки м, к, л, р.
Цель «звуковой гимнастики» - выработка соотношения продолжительности фаз вдоха и выдоха 1:2. При медленном, спокойном вдохе с паузой после вдоха происходит наиболее полный газообмен в альвеолах и вдыхаемый воздух полностью перемешивается с альвеолярным. После небольшой паузы следует сделать медленный выдох через рот, после выдоха - более продолжительную паузу. Гласные звуки произносят в определенной последовательности: например, бух, бот, бак, бех, бих. Вибрирующий рычащий звук р-р-р-р-р очень эффективен при обструктивном синдроме.
Эффекты «звуковой гимнастики»:
— способствует формированию правильного чередования фаз вдоха, выдоха и дыхательной паузы;
— путем вибрации расслабляет спазмированные бронхи, способствует лучшей эвакуации мокроты;
— за счет создания небольшого положительного давления на выдохе увеличивает равномерность альвеолярной вентиляции и препятствует раннему экспираторному закрытию дыхательных путей.
При «звуковой гимнастике» делают вдох через нос (1-2 с), паузу (1 с), активный выдох через рот (2-4 с), паузу (4-6 с). К достоинствам этой методики относят возможность практически постоянного применения в поликлинических и санаторных условиях после обучения больных.
Помимо «звуковой гимнастики» для улучшения вентиляции применяют специальные приспособления - мундштуки для пассивного выдоха, а также дыхание в сосуд, наполненный водой, через тонкую трубочку и надувание резиновых игрушек.
По методике волевой ликвидации глубокого дыхания (метод К.П. Бутейко) больные производят медленный и очень поверхностный выдох в течение 3-4 с и фиксируют паузу 3-4 с. Частота дыхания должна соответствовать 6-8 в минуту. Тренировки проводят постоянно, не менее 3 ч в сутки, сначала в покое, а затем и при движении. Кроме того, рекомендованы 2-3 максимальные задержки дыхания, доводя их продолжительность до 60 с и более, не менее 3 раз в сутки.
Метод К.П. Бутейко может давать некоторый лечебный эффект у ряда больных бронхиальной астмой, так как создаваемая гиперкапния и снижение скорости движения воздуха в бронхах уменьшают раздражение ирритативных рецепторов. Вместе с тем приблизительно у 2/3 больных возникает так называемая реакция выздоровления с характерными для гиперкапнии симптомами (сонливость, головная боль, боли в мышцах, озноб, повышение температуры, бессонница) и появляется опасность глубокого расстройства кислотно-щелочного равновесия.
Дыхание по методике А.Н. Стрельниковой не получило широкого распространения главным образом из-за технической сложности и отсутствия существенных преимуществ перед другими видами респираторной гимнастики. Для тренировки мускулатуры, участвующей в акте дыхания, создают своего рода сопротивление путем выполнения движений, сжимающих грудную клетку на вдохе.
Элементы йоги включают «асаны» - физические упражнения, в которых используют различные статические положения, и «пранаяма» - специальные дыхательные упражнения в определенной последовательности.
Методика произвольного снижения минутного объема дыхания (по В.В. Гневушеву). В начале обучения делают акцент на навыке полного дыхания. На вдохе передняя стенка живота выпячивается с одновременным или последующим подниманием грудной клетки. На выдохе грудная клетка опускается, живот втягивается. Далее навыки смешанного дыхания сочетают с удлиненным вдохом по отношению к выдоху. Соотношение длительности вдоха и выдоха (в секундах) обозначают термином «дыхательный интервал». Этому режиму дыхания обучают для увеличения дыхательного объема в результате удлиненного вдоха, снижения минутного объема дыхания.
При обучении произвольному снижению минутного объема дыхания необходимо делать вдох через нос, ненапряженный, бесшумный, удлиненный, с обязательным сохранением возможности его небольшого продолжения, выдох через нос, полный, произвольный или непроизвольный. Исключают упражнения, вызывающие одышку или затрудненное дыхание.
При тренировке дыхательный интервал должен последовательно составлять 2:4-3:4-4:4-6:4-8:3 и т.д. В результате секундные объемы вдоха постепенно уменьшаются, а выдоха - повышаются. Каждый непроизвольно удлиненный вдох и выдох удобно сочетать с движением рук, ног, туловища, бегом, ходьбой.
При бронхиальной астме в процедуре ЛГ соотношение дыхательных и общетонизирующих упражнений составляет 1:1; ИП - сидя и стоя. В подготовительном периоде обязательно строгое распределение нагрузки по частям процедуры ЛГ. Дыхательные упражнения не должны занимать более 40-50% общего времени процедуры. Используют аутогенную тренировку, сегментарный и баночный массаж, самомассаж.
Внимание! Больным бронхиальной астмой противопоказаны упражнения, связанные с натуживанием и задержкой дыхания (более 5-7 с).
Подбор упражнений и длительность занятия индивидуальны, зависят от возраста пациента, его толерантности к физической нагрузке, общего состояния, сопутствующих заболеваний.
После восстановления основных показателей функции внешнего дыхания в занятия включают общеразвивающие упражнения, способствующие тренировке экстракардиальных факторов кровообращения, повышению силы мышц спины, ног и рук. После 1-2 общеразвивающих упражнений должны следовать упражнения на расслабление мышц.
Критерии переносимости нагрузки - частота и продолжительность приступов, число и частота применяемых ЛС, ЧСС, АД и частота дыхания.
В период ремиссии, помимо описанных выше упражнений, включают упражнения с небольшими отягощениями, дозированным сопротивлением, со снарядами и на снарядах в сочетании с дыхательными упражнениями (статические, динамические, «звуковая гимнастика»). Эти упражнения направлены на улучшение бронхиальной проходимости, удлинение вдоха, тренировку гладкой мускулатуры бронхов. Тренировку в ходьбе начинают с выработки у больного навыка управления дыханием. На первых занятиях больной должен отработать следующий ритм движения: на 1-2 шага - вдох, на 3-4 - выдох, постепенно увеличивая число шагов на выдохе. По мере адаптации организма к движению расстояние увеличивают с постепенным повышением темпа движения и уменьшением числа остановок.
6.7.4. ХРОНИЧЕСКИЕ НЕСПЕЦИФИЧЕСКИЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ
Морфологический субстрат заболевания состоит в гипертрофии слизистых оболочек. Устья желез расширены, слизистое содержимое преобладает над серозным. В трахеобронхиальном дереве скапливается слизь, которая закупоривает дыхательные пути. В числе прочих слизь закупоривает и инфицированные бронхиолы, что приводит к образованию абсцессов, сужению, закупорке бронхиол и бронхоэктазам. С таким патологическим процессом связывают возникновение эмфиземы легких и правожелудочковой сердечной недостаточности. Гиперсекреция, повышенная вязкость и задержка слизи - важные факторы возникновения острого синдрома, развития осложнений и прогрессирования болезни. Помимо борьбы с инфекцией, лечение хронических неспецифических заболеваний легких предусматривает контроль за нарушением секреции, а также эвакуацию бронхиальной слизи.
Задачи ЛФК:
— восстановление акта дыхания с целью поддержания более равномерной вентиляции и увеличения насыщения артериальной крови кислородом за счет:
■ снижения напряжения дыхательной мускулатуры;
■ установления нормального соотношения дыхательных фаз;
■ развития ритмичного дыхания с более глубоким выдохом;
■ увеличения дыхательных экскурсий диафрагмы;
— развитие компенсаторных механизмов, обеспечивающих увеличение вентиляции легких и повышение газообмена за счет:
■ укрепления дыхательной мускулатуры;
■ увеличения подвижности грудной клетки и позвоночника;
■ улучшения осанки;
■ улучшения функции системы кровообращения;
— функциональная адаптация всех систем организма к возрастающей физической нагрузке.
Занятия ЛГ назначают с учетом клинического течения болезни, возраста больного, сопутствующих заболеваний и переносимости физических нагрузок. В процедуре предусматривают упражнения, направленные на расслабление мышц (сначала обучают общему, а затем и локальному расслаблению мышц), статические и динамические дыхательные упражнения. Обучение больных полному дыханию и его сознательному регулированию начинают со статических упражнений. Используют упражнения в ритмичном статическом дыхании, при котором больные несколько урежают дыхательные движения с их углублением (сознательное управление дыханием). При выполнении этих упражнений необходимо фиксировать внимание на постоянном углублении и замедлении выдоха.
Статическое дыхательное упражнение с произношением согласных звуков («звуковая гимнастика»), усиливая вибрацию грудной клетки, стимулирует откашливание и таким образом способствует отделению мокроты. При мышечной деятельности средней интенсивности (например, ходьба) к дыхательному аппарату предъявляются повышенные требования и регуляция дыхания затрудняется. В связи с этим важную роль играет произвольное управление дыханием: воспитание навыков дыхания во время физической нагрузки. Широко используют упражнения для сохранения подвижности грудной клетки, упражнения в наклонах, поворотах и ротации туловища. Не рекомендованы упражнения, связанные с натуживанием и задержкой дыхания.
Плотность нагрузок невелика, включает паузы пассивного отдыха, что особенно важно для больных с изменениями сердечно-сосудистой системы. Темп выполнения упражнений должен быть средним, по мере адаптации организма к физической нагрузке увеличивают число повторений и самих упражнений. Показаны прогулки на свежем воздухе, лыжные прогулки, малоподвижные игры, закаливание.
У ряда больных с хроническими гнойными заболеваниями легких (абсцессы, бронхоэктазы, нагноившиеся кисты и др.) ЛФК служит одним из основных методов комплексного консервативного лечения.
Противопоказания к назначению ЛФК: легочное кровотечение, выраженная сердечно-сосудистая недостаточность, ИМ или легкого в остром периоде, высокая температура, обусловленная перифокальным воспалением в легочной ткани.
Средства ЛФК направлены на активизацию аппарата внешнего дыхания с целью увеличения его резервных возможностей.
В занятиях ЛГ используют дыхательные упражнения, общетонизирующие упражнения и массаж.
Постуральный дренаж и дренажная гимнастика. При гнойных заболеваниях легких ЛФК направлена прежде всего на уменьшение интоксикации организма путем стимуляции дренажной функции бронхов и их освобождение от скопления мокроты. Выведение из состояния интоксикации облегчают специальными упражнениями, улучшающими отток мокроты, а также приемами постурального дренажа (дренаж положением).
Методика занятий, помимо включения дренажных упражнений, улучшающих отделение мокроты от стенок бронхов и ее отток, использует положения тела, при которых зона поражения легких располагается выше бифуркации трахеи. Вследствие этого создаются благоприятные условия для оттока мокроты из полостей и пораженных бронхов. Достигая бифуркации трахеи, где кашлевой рефлекс выражен наиболее сильно, мокрота вызывает непроизвольный кашель, сопровождающийся ее отделением. Для отделения мокроты необходим удлиненно-форсированный выдох, создающий мощный воздушный поток, способный увлечь за собой секрет. Усиления оттока мокроты достигают также частой сменой ИП (например, переход из положения лежа в положение сидя или повороты туловища в ИП лежа справа налево и др.). Легкое поколачивание по спине больного и круговое растирание в области груди и спины, а также над предполагаемым местом поражения бронхов также усиливают отделение мокроты.
— При гнойном процессе в нижних долях легких мокрота выделяется посредством глубокого диафрагмального дыхания в ИП лежа на спине (животе) на наклонной плоскости (под углом 30-40°) вниз головой. Для удаления гнойного содержимого используют упражнения, связанные с напряжением мышц брюшного пресса (например, попеременное поднятие прямых ног, круговые движения прямой ногой, скрестные движения прямыми ногами - «ножницы» и др.).
— При процессе в средней доле правого легкого мокрота хорошо отходит в ИП лежа на спине с подтянутыми к груди ногами и откинутой назад головой, а также из ИП лежа на левом боку с опущенными вниз головой и рукой.
— При процессе в верхних долях легких мокрота лучше отделяется при выполнении упражнений из ИП лежа на больном боку с приподнятым головным концом кушетки, а также в ИП сидя и стоя.
Специальный постуральный дренаж, т.е. такое положение тела, в котором гнойный секрет течет сверху вниз под действием силы тяжести, также необходимо включать в занятия ЛГ. После выполнения упражнений, возбуждающих дыхание, больные должны периодически принимать положение для натурального дренажа.
Противопоказания для занятий дренажной гимнастикой и постурального дренажа: легочные кровотечения (но не кровохарканье!), выраженная легочно-сердечная недостаточность, острый ИМ или легкого.
 2020-05-25
2020-05-25 3394
3394