Электрокардиография
Электрокардиографическое исследование у больных митральной недостаточностью позволяет выявить признаки гипертрофии миокарда ЛП и ЛЖ, а также различные нарушения сердечного ритма и проводимости.
Гипертрофия ЛП:
– раздвоение и небольшое увеличение амплитуды зубца Р в отведениях I, II, aVL, V5,V6 (P-mitrale);
– увеличение амплитуды и продолжительности второй отрицательной (левопредсердной) фазы зубца Р в отведении V1 (реже V2);
– увеличение общей длительности зубца Р больше 0,10 с.
Гипертрофия ЛЖ (рис.9):
– увеличение амплитуды зубца R в левых грудных отведениях (V5, V6) и амплитуды зубца S в правых грудных отведениях (V1, V2).
– RV4 < RV5 или RV4 < RV6; RV5,6 > 25мм или RV5,6 + SV1,2 > 28 мм (на ЭКГ лиц старше 30 лет) и > 30 мм (на ЭКГ лиц моложе 30 лет) (индекс Соколова);
– RAVL + SV3 > 24 мм (у мужчин) и > 20 мм (у женщин) (Корнельский индекс);
– признаки поворота сердца вокруг продольной оси против часовой стрелки;
– смещение электрической оси сердца влево. При этом RI > 10 мм, RAVL > 7 мм или RI + SIII > 20 мм;
– смещение сегмента ST в отведениях V5, V6, I, aVL ниже изоэлектрической линии и формирование отрицательного или двухфазного (-+) зубца Т в отведениях I, aVL, V5 и V6;
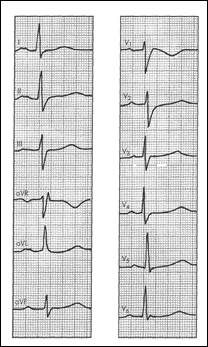
Рис. 9. ЭКГ больного с недостаточностью митрального клапана. Имеются признаки гипертрофии левого желудочка.
Эхокардиография
Одно- и двухмерная ЭхоКГ (М и В-режимы)
ЭхоКГ-диагностика направлена на решение двух задач – оценку аномалии МК и оценку степени МР. Прямых признаков НМК при применении одно- и двухмерной ЭхоКГ не существует. Несмыкание (сепарация) створок МК во время систолы ЛЖ выявляется редко. Гемодинамические сдвиги, характерные для данного порока приводят к появлению следующих косвенных признаков НМК:
– увеличение размеров ЛП;
– гиперкинезия стенок ЛП и ЛЖ вследствие объемной перегрузки камер сердца;
– увеличение общего ударного объема;
– дилатация полости и последующая гипертрофия миокарда ЛЖ.
При ревматическом поражении клапана выявляются утолщение и деформация его створок.
Допплер-ЭхоКГ
С помощью Д-режима можно обнаружить МР и оценить степень ее выраженности. Исследование проводится из верхушечного четырехкамерного доступа в импульсно-волновом и ЦДК режимах. Струя регургитации выявляется на допплер-эхокардиограммах в виде характерного спектра, направленного вниз от базовой нулевой линии.
Для оценки степени выраженности МР определяют распространение потока в предсердии, перемещая контрольный объем в направлении от клапана, в режиме ЦДК рассчитывают процентное соотношение площади струи МР к площади ЛП (табл.2).
Таблица 2
Определение степени МР при ЭхоКГ (Рыбакова М.К., Митьков В.В., 2008)
| Степень МР | Площадь струи МР по сравнению с площадью ЛП при ЦДК (%) | Регистрация МР в полости ЛП при импульсном Д-режиме |
| I | <20 | в области МК |
| II | 20-40 | в средней части ЛП |
| III | 40-80 | в отдаленных от МК отделах ЛП (до ¾ полости ЛП) |
| IV | >80 | в легочных венах (до задней стенки ЛП) |
СТЕНОЗ УСТЬЯ АОРТЫ
Стеноз устья аорты (АС) – это сужение выносящего тракта ЛЖ в области аортального клапана (АК), ведущее к затруднению оттока крови из ЛЖ и резкому возрастанию градиента давления между ЛЖ и аортой.
Различают три основные формы АС: клапанную, подклапанную и надклапанную. Наиболее частыми причинами клапанного АС являются: ревматический эндокардит, атеросклероз аорты, врожденные аномалии АК. Независимо от этиологии АС, на определенном этапе формирования порока происходит выраженное обызвествление АК, что нередко еще больше увеличивает клапанную обструкцию и затрудняет проведение дифференциальной диагностики.
 2020-08-05
2020-08-05 97
97








