А) плацентометрия
- измерение толщины плаценты
- определение ее локализации
Б) Допплерометрия
- определение нарушения маточно-плодово-плацентарного кровотока
Степени нарушения маточно-плодово-плацентарного кровотока:
1 степень А- нарушение маточно-плацентарного кровотока
Б – нарушение плодово- плацентарного кровотока
2 степень – субкомпенсированная:
- лучше проводить досрочное родоразрешение
3 степень – декомпенсированная:
- необходимо производить экстренное родоразрешение, потому что длительность внутриутробной жизни плода в таких условиях составляет 1-2 дня.
8) Определение биофизического профиля плода:
А) Оценка параметров плода:
- бипариетальный размер головки
- прямой размер головки плода
- длина бедра
- диаметр живота
- диаметр грудной клетки
- копчиково-теменной размер
Б) Определение количества околоплодных вод:
Многоводие развивается при:
- аномалиях развития плода
- внутриутробной инфекции
- сахарном диабете
Маловодие возникает при хронической плацентарной недостаточности.
В) Определение частоты дыхательных движений плода
- в норме до 50 в минуту
9) Определение маточно-плацентарного кровотока
- измерение кровотока в пуповине
10) Измерение объема живота (он должен увеличиваться).
Лечение и профилактика плацентарной недостаточности.
Эти задачи трудно решить, так как существует много причин их развития.
Состояние оценивается по УЗИ в динамике.
Основные мероприятия:
1) Наблюдение в женской консультации и составление прогноза, подсчет степени риска развития перинатальной патологии
2) Лечение необходимо начинать с устранения или хотя бы уменьшения отрицательного влияния вредных факторов
3) Устранение вредного воздействия необходимо производить с первых дней беременност
4) Лечение должно быть комплексным и включать:
- общегигиенические мероприятия
- немедикаментозные средства
- медикаментозную терапию.
Общегигиенические мероприятия.
1. госпитализация беременной, постелдьный режим в дневное время (в положении лежа улучшается кровоток)
2. устранение физических нагрузок и эмоционального напряжения
3. рациональное питание беременной с вкючением в рацион продуктов, содержащих большое количество белка животного и растительного происхождения, достаточное количество жидкости и витаминов
Немедикаментозные средства.
1) индуктотермия или УЗ-воздействие на область почек
2) электрорелаксация матки
3) акупунктура
4) электрофорез магния (магний вызывает расслабление мускулатуры матки, улчшает кровоток)
5) абдоминальная декомпрессия
- с помощью переносной барокамеры над животом беременной создается отрицательное давление
Все эти процедуры производятся в течение 2 недель через день.
Медикаментозная терапия.
Задачи:
- нормализация плацентарного кровообращения и микроциркуляции
- коррекция гемокоагуляционной системы.
1. спазмолитики:
· эуфиллин 2,4% - 10 мл + глюкоза 40% - 20 мл
· компламин (это комплексный препарат, содержащий эуфиллин и никотиновую кислоту)
2. бетта-симпатомиметики:
· партусистен 0,5 мг
- растворить в 300 мл физ. раствора, вводить в/в капельно со скоростью 10-30 капель в минуту
3. дезагреганты:
· курантил 2-3 мл на 100 мл физ. раствора в/в
· трентал 4-5 мл на 100 мл физ. раствора в/в
4. По показаниям:
· Гепарин 10 тыс. ЕД – п/к через 6 часов по 5 тыс. ЕД – в течение 3-4 суток под контролем коагулограммы
· + реополиглюкин 400 мл – в/в капельно по 100 мл, через 4 часа
5. Для нормализации газообмена и трофики:
- оксигенотерапия 50-60% воздушно-кислородными смесями
6. ГБО
7. Препараты железа
- драже в течение всей беременности и в период лактации
- обязательно - при многоплодии
8. Ко-карбоксилаза 100 мг – 10-12 дней
9. Глутаминовая кислота 0,5-1 грамм 3 раза в день – 1-2 месяца
10.Актовегин
11.Метионин – 0,5-1,5 грамм 3-4 раза в день – 10-12 дней
12.Комплекс витаминов:
- аскорбиновая кислота 0,3 3 раза/сут. или 5% - 1мл в/в – в течение 10-14 дней
- фолиевая кислота 1 мг 3-4 раза/сут – 10-14 дней
- витамин В6 5% - 1 мл
13. Эссенциале
14.Антиоксиданты:
- витамин Е 100-150 мг – в течение 5-7 дней (нельзя принимать в последние 3-4 недели беременности)
15.Нестероидные анаболики:
- оротат калия.
Лечение плацентарной недостаточности очень длительное – 1-2 месяца, затем делается перерыв на 1-2 недели, а затем курс повторяют.
Профилактические мероприятия производятся женшинам в группе риска в критические сроки формирования плаценты:
- до 12 недели
- 20-23 неделя
- 30-32 неделя беременности.
вставление –
минимальная степень разгибания. Ведущая точка – область большо- го родничка, конфигура- ция головки –
брахицефалическая (ба-
шенная).
Головка прорезывается средним косым размером.
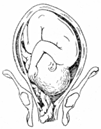
Лобное вставление.
Роды через естественные родовые пути возможны в случае небольших размеров плода, достаточно емком тазе матери.
Биомеханизм родов
Разгибание головки (а). Головка устанавливается большим косым размером – лобный шов в поперечном размере входа в малый таз.
Таким образом, головка опускается на тазовое дно (б). Точка фиксации (в) – верхняя челюсть в лонном углу – сги- бание, вторая т. фиксации (г) – затылочный бугор – упирается
1. крестцовокопчиковое сочленение? разгибание.
Далее – стандарт.
Головка прорезывается размером между прямым и большим косым размером.
В противной ситуации методом родоразрешения является операция кесарева сечения.
Лицевое вставление.
а? вставление головки во вход таза в состоянии резкого разгибания.
б? внутренний поворот головки, который заканчивается на тазовом дне.
в? передний вид лицевого вставления(подбородок кпереди)
подъязычная кость – точка фиксации в лонном углу).
г? задний вид лицевого вставления(подбородок кзади) –
роды через естественные родовые пути невозможны. При внутреннем повороте головки подбородком кзади показана операция кесарева сечения.
д? прорезывание головки.
Головка прорезывается вертикальным размером.
Осложнения в родах при разгибательных вставлениях,
требующие оперативного родоразрешения –
выпадение мелких частей плода и прогрессирующая гипоксия плода.
Различают хроническую гипоксию – это осложнения были уже при беременности:
чаще это ЭГП (пороки сердца, анемия, поздний гестоз) и т.д.
и о струю гипоксию, которая возникла в родах (интранатально), переносится плодом хуже
(ПОНРП, обвитие пуповины, выпадение пуповины).

 Причины гипоксии плода
Причины гипоксии плода
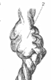
1. аномалия родовой деятельности, прижатие пуповины, обвитие пуповины, тонкая, малоизвитая пуповина, изменения в плаценте – инфаркты, петрификаты: ФПН.
Образование узлов пупови-
ны:
1. истинный узел пуповины.
2. ложный узел пуповины - варикозное расширение вены пупови- ны, это ведёт к замедлению тока крови и тром-
К нарушению кровотока
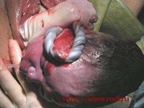
Головка плода рождается с ведёт тугое обвитие
петлёй пуповины.
бообразованию.
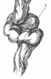
Выпадение пуповины, пережатия пуповины –
в результате возникает острая гипоксия плода.
пуповиной вокруг шеи, туловища, конечностей плода.
Плечики рождаются одновре-
менно с ручкой.
2. ЭГП (экстрагенитальная патология).
В зависимости от эффекта лечения, от акушерской ситуации, от степени выраженности
гипоксии определяется тактика ведения родов:
*если гипоксия при беременности – решить вопрос о методе родоразрешения,
*если в родах – выпадение пуповины, ПОНРП в 1периоде – к/с,
если в потугах – рассечение промежности или наложение акушерских щипцов,
при мёртвом плоде – плодоразрушающая операция.
 2014-02-02
2014-02-02 451
451







