Глава VI
Клиническая картина и диагностика перитонита
Клиническая картина перитонита многообразна и складывается в большинстве случаев из симптомов основного заболевания и наслоения на них симптомов воспаления брюшины. Симптомы перитонита во многом определяются причиной перитонита, локализацией его причины и сроками заболевания. Развитию перитонита предшествует воспалительное заболевание или травма брюшной полости с присущими им клиническими проявлениями. Описание последовательно развивающихся симптомов наиболее удачно соответствует стадийности перитонита, описанной в классификации К.С.Симоняна.
Боль в области живота – самый ранний и постоянный симптом перитонита. В начале заболевания боль локализуется в зоне источника перитонита. При перфорациях боль характеризуется внезапностью и интенсивностью (кинжальная боль). Нередко отмечается иррадиация боли в плечо или надключичную область, что связано с раздражением окончаний диафрагмальных нервов излившимся содержимым желудочно-кишечного тракта (симптом Элеккера).
При воспалительно-деструктивных процессах боль развивается постепенно. С течением времени боль распространяется по всему животу, становится постоянной и нелокализованной. По мере нарастания интоксикации наступает паралич нервных окончаний брюшины, приводящий к уменьшению интенсивности боли.
Напряжение мышц брюшной стенки возникает рефлекторно, вне зависимости от сознания и воли больного. По словам Г.Мондора (1937), во всей патологии трудно найти более верный, более точный и более спасительный симптом. Напряжение брюшных мышц - это «сверхпризнак всех абдоминальных катастроф».
Симптомы раздражения брюшины являются наиболее специфичными симптомами перитонита.
Ø Симптом Щеткина-Блюмберга. Если, пальпируя живот, резко отвести руку от передней брюшной стенки, то у больного возникает острая боль. При доскообразном напряжении мышц передней брюшной стенки он не всегда отчетливо выражен.
Ø Симптом Менделя – выявление при перкуссии болезненности передней брюшной стенки. Когда врач согнутыми пальцами последовательно поколачивает по брюшной стенке и по реакции больного отмечает не только факт, но и локализацию болезненности.
Ø Симптом Воскресенского. При быстром проведении ладонью по передней брюшной стенке (поверх рубашки) больной испытывает боль.
Ø Симптом Бернштейна. В результате сокращения мышцы, поднимающей яичко, оно подтягивается к наружному отверстию пахового канала.
Тошнота и рвота в начале заболевания носят рефлекторный характер. Рвота ограничивается содержимым желудка.
В дальнейшем на смену напряжению приходит расслабление мышц. Болезненные ощущения в животе притупляются, ослабевает и мышечное напряжение брюшной стенки, хотя при пальпации по-прежнему определяется болезненность, симптомы Менделя, Воскресенского, Щеткина-Блюмберга. Тошнота и рвота становятся следствием пареза кишечника; присоединяется примесь желчи, а далее – содержимого тонкой кишки. Паралитическая непроходимость кишечника возникает как следствие нарастающей интоксикации. При перкуссии живота у больного перитонитом могут быть выявлены важные длядиагностики признаки, прежде всего отсутствие печёночной тупости и появление высокого тимпанита над печенью (симптом Спижарного). Объясняется это тем, что газ, поступающий в брюшную полость через прободное отверстие, обычно распространяется в поддиафрагмальное пространство. В результате печёночная тупость исчезает, и над печенью определяется тимпанит. При аускультации - отсутствие кишечных шумов (симптом гробовой тишины), шум плеска, симптом падающей капли.
Температура тела обычно субфебрильная, реже она достигает высоких цифр, но не даёт типичной кривой. В этот момент характерен симптом токсических ножниц – несоответствие между температурой тела (субфебрилитет) и частотой сердечных сокращений (выраженная тахикардия). Для пневмококкового перитонита характерна лихорадка до 40°С. Положение больного обычно вынужденное – на спине или на боку, с приведёнными к животу ногами. Больной малоподвижен; окраска кожных покровов бледная; акроцианоз.
Иногда отмечается желтушное окрашивание кожи, появление петехий. В начале заболевания язык, как правило, обложен налётом, но может оставаться влажным. С течением времени сухость языка прогрессивно нарастает, язык становится шершавым.
Пульс в подавляющем большинстве случаев учащён, малого наполнения, мягкий. Артериальное давление на ранних стадиях развития перитонита остаётся обычно на нормальных цифрах. Снижение артериального давления до 100мм Hg и ниже - достоверный признак наступившей сердечно-сосудистой декомпенсации. Ректальное и влагалищное исследования позволяют выявить выраженную болезненность передней стенки прямой кишки или сводов влагалища (симптом Куленкампффа или крика Дугласа), что объясняется раздражением тазовой брюшины перитонеальным экссудатом. При значительном скоплении экссудата в дугласовом пространстве определяется также выбухание передней стенки прямой кишки.
В стадию полиорганных нарушений субъективные ощущения болей в животе, как правило, не выражены, сохраняется тошнота, нередко заканчивающаяся рвотой застойным содержимым. Больной адинамичен, безучастен, черты лица заострены, кожные покровы бледные. Нарастает тахикардия, артериальное давление резко снижено. Живот вздут, разлитая болезненность во всех отделах, перистальтика не выслушивается. В крови можно наблюдать так называемый феномен потребления: нормальное или даже сниженное количество лейкоцитов на фоне резко выраженного нейтрофильного сдвига.
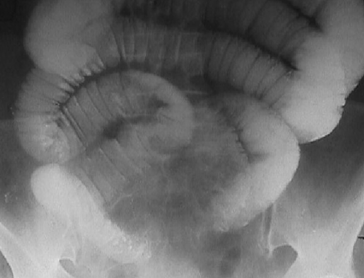
Рис. 6.1. Рентгенологический контроль за пассажем бария
при перитоните и паралитической кишечной непроходимости
Инструментальные методы исследования позволяют не только диагностировать перитонит и связанную с ним паралитическую кишечную непроходимости (ПКН), но и выявить признаки причин, его вызвавших. Рентгенологическое исследование позволяет обнаружить свободный газ под куполом диафрагмы (симптом серпа) при перфорациях или разрывах полых органов. Чаши Клойбера, кишечные аркады, значительно расширенные петли кишечника при непроходимости последнего. Косвенные признаки перитонита – затенение брюшной полости за счёт наличия экссудата, ограничение экскурсий и высокое стояние купола диафрагмы, выпот в плевральных синусах.
Паралитическую кишечную непроходимость обычно рассматривают как закономерное проявление распространённых форм перитонита и не учитывают как отдельную нозологическую единицу. Необходимо отметить, что причины ПКН разнообразны, что, несомненно, усложняет дифференциальную диагностику в наиболее сложных клинических случаях. Однако, специфичность и чувствительность констатируемой ПКН в отношении перитонита надо считать высокими. ПКН является симптомом, определяемым достоверно рентгенодиагностическими методами, в том числе в ходе динамического наблюдения и серии рентгеновских исследований (рис.6.1).
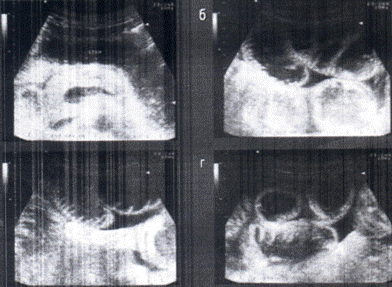
Рис. 6.2. Ультразвуковое исследование при перитоните и ПКН
Причинами ПКН являются заболевания органов брюшной полости и их осложнения: перитонит, гемоперитонеум, панкреатит, сосудистая недостаточность, тромбоз и эмболия сосудов брыжейки, длительно существующий послеоперационная парез кишечника (как симптом послеоперационного перитонита); заболевания органов забрюшинного пространства: флегмоны, гематомы, печеночная и почечная колики, повреждение позвоночника; заболевания органов груди: пневмония, инфаркт миокарда, хроническая сердечно-сосудистая недостаточность; заболевания и травмы головного мозга: травмы головного мозга, энцефалит, арахноидит, опухоль головного мозга; другие причины: уремия, метаболический ацидоз, нарушение водно-электролитного состояния (гипокалиемия, гипокальциемия), гипопротеинемия, авитаминоз (недостаточнось тиамина, пантатеновой кислоты), стресс.
Среди основных рентгенодиагностических симптомов можно выделить: распространение вздутия на тонкую и толстую кишку, большую часть содержимого кишечника составляют газы, меньшую – жидкость, рентгенологическая картина статична, неизменна в течение суток.
Кроме того, отсутствует перистальтическая активность, не отмечается смещения уровней и переливания жидкости, уровни жидкости в аркадах располагаются на одной высоте, количество чаш невелико и контуры их нечеткие, ширина петель тонкой кишки превосходит в 2–3 раза диаметр толстой кишки, свободная жидкость в брюшной полости отсутствует, высокое расположение диафрагмы с ограниченной подвижностью [Пчелина Е.А.,1960; Петров В.И., 1964].
Сонография брюшной полости позволяет оценить наличие расширения петель кишечника, характер перистальтической активности, толщину стенки кишки, наличие свободной жидкости, абсцессов (рис.6.2). Ценность исследования повышается при динамическом наблюдении. Компьютерная томография может использоваться как «метод резерва» при стертой клинической картине и неоднозначных данных различных методов обследования. Метод имеет преимущества при диагностике глубоких абсцессов брюшной полости, патологии забрюшинного пространства и при выявлении ранних послеоперационных осложнений (несостоятельность анастомозов, формирующиеся свищи).

Рис. 6.3. Продольное сканирование при перитоните и ПКН.
Наблюдается внутрипросветное депонирование жидкости,
расширение просвета тонкой кишки, утолщение складок
 Недостаточная информативность метода отмечается лишь в реактивную стадию перитонита (до 50%); достоверность сонографии возрастает при водно-электролитных расстройствах [Сологуб М.А., 2000; Двойников С.Ю., 2003].
Недостаточная информативность метода отмечается лишь в реактивную стадию перитонита (до 50%); достоверность сонографии возрастает при водно-электролитных расстройствах [Сологуб М.А., 2000; Двойников С.Ю., 2003].
Рис. 6.4. Поперечное сканирование при перитоните и ПКН
При развитии паралитической кишечной непроходимости визуализация петель кишечника становится возможной, что связано с расширением просвета кишки, обусловленном секвестрацией жидкости в ее просвете. Только наличие симптома внутрипросветного депонирования жидкости позволяет при ультразвуковом исследовании увидеть кишку и оценить ее состояние: измерить диаметр, толщину стенки, визуализировать складки слизистой, судить о характере перистальтических движений, подвижности кишечных петель.При продольном сканировании (рис.6.3) петля кишки имеет вид цилиндра с четкими контурами стенок и неоднородным жидким содержимым в просвете. Складки слизистой определяются в виде линейных эхопозитивных структур, расположенных перпендикулярно к стенке на расстоянии 3-4 мм друг от друга. При поперечном сканировании петли кишечника представляют собой округлые образования с четкими контурами стенок и жидким содержимым в пространстве, при этом складки слизистой обычно не определяются (рис.6.4).
Клинические проявления ПКН характеризуются постоянными, ноющими, тупыми болями, имеющими распирающий характер, локализующимися по всему животу и не имеющими четкой локализации. Острых схваткообразных болей не бывает. Наблюдается стойкая задержка стула и газов. Рвота присоединяется на более поздних этапах развития заболевания и является важнейшим симптомом нарастания ПКН. Вздутие живота равномерное, перистальтическая активность отсутствует. Передняя брюшная стенка мягкая, не напряжена и малоболезненна. В зависимости от локализации причины перитонита преимущественная болезненность при пальпации определяема. Удлинение догоспитального периода при наличии ПКН и перитонита приводит к наиболее существенной разбалансировке всех компенсаторных механизмов.
Пункция брюшной полости (лапароцентез) применяется в сложных для диагностики случаях (особенно у больных с сочетанной травмой, находящихся в бессознательном состоянии) или при наличии противопоказаний к лапароскопии (обширный спаечный процесс в брюшной полости из-за опасности повреждения внутренних органов). Прогрессирование эндотоксикоза на фоне напряжения и болезненности брюшной стенки, при положительных симптомах раздражения брюшины, обычно, не требует дополнительных методов исследования. Однако, при стертой клинической картине, для уточнения диагноза необходимо выполнить диагностическую лапароскопию, которая практически всегда позволяет визуализировать признаки перитонита (мутный экссудат в брюшной полости, наложения фибрина на висцеральной брюшине, истечение желчи, наличие кишечного содержимого) и другие патологические изменения. Лапароскопия даёт наиболее ценную информацию о состоянии органов брюшной полости и распространённости воспалительного процесса. По нашим наблюдениям, на основании результатов лапароскопии при сомнении в наличии перитонита в 67% случаев была подтверждена необходимость в экстренной лапаротомии, а в 33% удалось аргументированно избежать операции, уточнив причину болевого синдрома в животе. В условиях пареза и пневмаитизации кишечника, при наличии выраженного спаечного процесса в брюшной полости (оперативные вмешательства в анамнезе) и на поздних сроках беременности при введении троакара существует опасность повреждения внутренних органов, а сам осмотр брюшной полости существенно затруднён. Техника выполнения лапароскопии при перитоните имеет свои особенности. Безопасному проведению данной манипуляции препятствуют вздутие живота за счет расширения просвета кишечника, но, на сегодняшний день, такие ограничения не являются значимыми противопоказаниями для выполнения лапароскопии. Современный диагностический алгоритм при подозрении на перитонит неясного генеза может варьироваться и выглядит следующим образом:
1.Обзорная рентгенография брюшной полости на предмет свободного газа и чаш Клойбера.
2.Сонография брюшной полости (состояние желчных путей, поджелудочной железы, селезенки, жидкость в брюшной полости, состояние кишечных петель и перистальтики).
3.Фиброгастродуоденоскопия с последующей повторной обзорной рентгенографией брюшной полости (на предмет свободного газа).
4.Лапароскопия.
В ряде случаев при дифференциальной диагностике разлитого перитонита возникают трудности, особенно в реактивной фазе его развития. Сходная клиническая картина нередко наблюдается при остром панкреатите, кишечной непроходимости, остром холецистите, почечной колике, базальном плеврите, пневмонии, абдоминальной форме инфаркта миокарда. Однако следует иметь в виду, что при прогрессировании некоторых из этих заболеваний развивается перитонит.
Острый панкреатит начинается внезапно с резкой интенсивной боли в эпигастральной области, левом подреберье, иррадиирующей в поясницу, левый реберно-позвоночный угол (симптом Мейо-Робсона), в левую лопатку и руку, шею слева. Заболеванию предшествуют погрешности в диете. Боль при остром панкреатите в отличие от боли при остром перитоните не усиливается при кашле, перемене положения тела. Одновременно с болевым симптомом появляется неоднократная, иногда неукротимая рвота, не приносящая облегчения. При объективном осмотре находят положительный симптом Воскресенского для pancreas (отсутствие пульсации брюшной аорты выше пупка и наличие ее ниже пупка), Керте (зона поперечной болезненности и напряжение передней брюшной стенки в эпигастральной области), желтушность кожных покровов и склер. В моче повышена диастаза, в крови - амилаза. Отсутствует симптом Щеткина–Блюмберга.
Наиболее характерными симптомами быстро-развивающейся кишечной непроходимости являются боль в животе, задержка газов, отсутствие дефекации, вздутие живота, усиление перистальтики. Схваткообразная боль локализуется в брюшной полости в области препятствия. Усиленная перистальтика может быть слышна на расстоянии. При объективном осмотре отмечается асимметрия живота, видны на глаз перистальтические волны. Их начало совпадает с усилением схваткообразных болей, а конец с прекращением. Положительны симптомы Валя (местный метеоризм), Склярова (шум плеска жидкости, скопившейся в просвете перистальтирующей кишечной петли), Спасокукоцкого (звук падающей капли). На обзорной рентгенограмме брюшной полости видны чаши Клойбера, поперечная исчерченность раздутой тонкой кишки.
Острый холецистит сопровождается внезапным появлением болей в правом подреберье, иррадиирующих в правую лопатку и надлопаточную область, тошнотой, рвотой. Для заболевания типичны симптомы Грекова-Ортнера (болезненность при поколачивании по правой реберной дуге), Мерфи (усиление болезненности на высоте вдоха при пальпации желчного пузыря), Мюсси–Георгиевского (болезненность при пальпации места прикрепления кивательной мышцы к грудине). В правом подреберье может пальпироваться увеличенный желчный пузырь. При сонографии находят признаки воспалительных изменений в желчном пузыре, конкременты в его полости.
У больных с приступом почечной колики (дифференциальная диагностика) боль локализуется преимущественно в поясничной области, носит приступообразный характер, иррадиирует в бедро, половые органы, не связана с изменением положения тела. Больные ведут себя беспокойно. В моче определяются гематурия, лейкоцитурия. Диагноз почечнокаменной болезни подтверждается во время сонографии, внутривенной урографии.
Гемоперитонеум различного происхождения (травма, нарушенная внематочная беременность) характеризуется не только симптомами раздражения брюшины, но и клиникой острой анемии (снижение артериального давления, показателей количества эритроцитов, гемоглобина, коллапс). Брюшная стенка при этом довольно долго может оставаться мягкой. В сомнительных случаях поставить диагноз помогает сонография, трансвагинальная пункция и лапароскопия.
Базальный плеврит, помимо боли и напряжения мышц в верхнем отделе живота, сопровождается болью в грудной клетке, пояснице, усиливающейся при дыхании, сухим кашлем. Объективно находят типичные болевые точки: между ножками грудино-ключично-сосцевидной мышцы, в первых межреберных промежутках у грудины, в области прикрепления диафрагмы к ребрам, на остистых отростках первых шейных позвонков. Рентгенологический контроль органов грудной клетки в динамике позволяет уточнить диагноз.
Боли в эпигастральной области, тошнота, рвота, метеоризм, болезненность во время пальпации подложечной области отмечаются и при абдоминальной форме инфаркта миокарда. В отличие от разлитого гнойного перитонита заболевание сопровождается кратковременным увеличением, а затем падением артериального давления, тахикардией, ослаблением тонов сердца, соответствующими изменениями на ЭКГ в динамике, повышением активности КФК, ЛДГ, ЛДГ1.
В редких случаях приходится дифференцировать перитонит от проявлений отравления экзогенными токсинами, медикаментами, солями тяжелых металлов, заболеваниями аорты. При дифференциальной диагностике перитонита следует помнить и о таком заболевании, как геморрагический вазкулит (болезнь Шенлейна-Геноха), возникающем преимущественно у лиц молодого возраста, проявляющемся множественными мелкими подкожными кровоизлияниями, кровоизлияниями в слизистые и серозные оболочки, в том числе брюшину. Вследствие этого возникает синдром, напоминающий картину перитонита, а в редких случаях действительно возникает флегмона кишки. Дифференцировать эту патологию можно при подробном изучении анамнеза, дополнительном осмотре кожных покровов и доступных слизистых оболочек. В картине крови, как правило, наблюдается тромбоцитопения без выраженного воспалительного компонента.
Ещё одним редким заболеванием является туберкулёз брюшины, клинические проявления которого маскируются стёртой клиникой кишечной непроходимости, реже аппендицита или холецистита (клиническая картина псевдовоспаления).
Для оценки интоксикации можно применять клинико-лабораторные индексы (на основе относительных показателей лейкоцитарной формулы и других параметров):
Ø ЛИИ [Кальф-Калиф Я.Я., 1941]; норма 0,3-1,5 ед.
ЛИИ=((СЯН+2×ПЯН+3×Юн+4×МИЦ)´(ПЛК+1)) / ((ЛФЦ+МНЦ)´(ЭФ+1));
Ø ЛИИМОД Кальф-Калифа модифицированный [Савельев В.С., 2006]; норма 1,08±0,45 ед.
ЛИИМОД=(32×ПЛК+СЯН+2×ПЯН+4×Юн+8×МИЦ)/(16×ЭФ+2×БФ+ЛФЦ+МНЦ).
Ø ЛФИ (лимфоцитарный индекс) [Гостищев В.К., 2002]; норма 2,5 ед.
ЛФИ=(СЯН)+ПЯН)/ЛФЦ.
Ø ММИ (микро-макрофагальный индекс) [Мустафина Ж.Г., 1999]: норма 17 ед.
ММИ=(СЯН+ПЯН)/МНЦ.
Ø ТИ – температурный индекс; составляет 1 при tC°=37°С; при увеличении tC° на 0,1C° нужно прибавить 0,01. ПК – пульсовой коэффициент; составляет 1 при 70 /мин; при увеличении пульса на 1 удар нужно прибавить 0,1.
Ø ПЛТИ пульсо-лейкоцитарно-температурный индекс [Химичев С.Д., 1992]: ПЛТИ=ЛИИ+ТИ+ПК; где ТИ - температурный индекс; ПК - пульсовой коэффициент.
Прогрессирование и раневые осложнения перитонита
Ухудшение результатов хирургического лечения перитонита связано с возникновением гнойных осложнений, прогрессированием гнойного перитонита, которым уделено основное внимание в ургентной патологии брюшной полости [Симонян К.С., 1971; Савчук Б.Д., 1979; Маломак Е.Е., 1985; Струков А.И., 1987; Гостищев В.К., 1992; Кузин М.И., 1994; Евтихов Р.М., 2000; Светухин А.М., 2002; Ерюхин И.А., 2003; Кригер А.Г., 2003; Шуркалин Б.К., 2003; Кемеров С.В., 2004; Савельев С.В., 2004, 2006]. Результатами лечения перитонита являются показатели летальности, частоты осложнённого послеоперационного течения, частота релапаротомий и связанного с этим продления стационарного лечения, а также частота исходов с признаками инвалидности. Данные о летальности при перитоните характеризуются различием подходов и некоторым субъективизмом. За критерии, обусловливающие разницу показателей, как правило, брались: время развития заболевания, характер экссудата, распространённость перитонита. Данные о летальности представлены в таблице 7.1 [Савчук Б.Д., 1979].
Нельзя не согласиться с мнением И.И.Грекова, который отмечал, что «исправить» угнетающую статистику исходов перитонита довольно просто: стоит лишь «разбавить» наблюдения истинного перитонита теми его формами, для излечения которых достаточно одной адекватной и своевременно выполненной операции без каких-либо дополнительных усилий». В настоящее время реальными показателями летальности в совокупных группах пациентов с распространённым перитонитом следует считать 25-30%, а при наиболее тяжёлых формах, таких как послеоперационный перитонит – 40-50% [Wittmann D.H., 1991; Ерюхин И.А., 2003].
Осложнения послеоперационного периода можно разделить на экстраабдоминальные (ЭАО), интраабдоминальные (ИАО) и осложнения, связанные непосредственно с дисфункцией органов. Частота развития ИАО, по данным различных авторов составляет 10-23%, по данным В.К.Гостищева (1992) ИАО после экстренных операций возникают в 1-10,6% случаев, а при наличии на первой операции распространённого перитонита - в 30-50% [Гостищев В.К., 1992; Кригер А.Г., 2003; Шуркалин Б.К., 2003].
Интраабдоминальные осложнения:
Ø Прогрессирование (возникновение) перитонита связанное с несоответствием мощности защитных механизмов организма и лечебного эффекта хирургических вмешательств активности абдоминальной инфекции;
Ø Прогрессирование (возникновение) перитонита, связанное с теми же причинами, но индуцируемое деструкцией и перфорацией органа желудочно-кишечного тракта, в том числе анастомозированного;
Ø Гнойное воспаление тканей передней брюшной стенки и эвентерация;
Ø Тромбоэмболические осложнения;
Ø Спаечная кишечная непроходимость.
Среди экстраабдоминальных инфекций необходимо выделить: осложнения, связанные с транслокацией микрофлоры кишечника и нарушением микроциркуляции. В разной степени к этим осложнениям относятся пневмония, катетерный флебит (а также его осложнения со стороны глубоких вен), пролежни и другая инфекция мягких тканей. Осложнения, связанные с дисфункцией, носят синдромный характер и являются степенью декомпенсации систем органов, представленной чёткими количественными показателями. Большая разница в опубликованных показателях частоты развития интраабдоминальных послеоперационных осложнений обусловлена различием возможностей активного влияния на очаг воспаления.
Одной из причин прогрессирования перитонита является деструкция полого органа желудочно-кишечного тракта, которая часто возникает вследствие перерастяжения и нарушения микроциркуляции в стенке кишки, вследствие иатрогенного повреждения стенки кишки, вследствие несостоятельности анастомоза. Попадание кишечного содержимого в свободную брюшную полость или в отграниченный спаечным процессом регион приводит к быстрому развитию прогрессирующего перитонита, требующего немедленной операции. Несколько реже встречается вариант попадания кишечного содержимого в хорошо дренируемый регион, что не приводит к прогрессированию распространённого перитонита. Важнейшим условием нормального раневого процесса и заживления в зоне анастомоза или другой зоне риска является удовлетворительное кровоснабжение, основанное на механизмах его компенсации путём развития коллатерального кровотока. Ещё одной причиной перфорации полого органа брюшной полости является острая язва, развивающаяся, как правило, в гастродуоденальной зоне. Как вариант, может возникнуть обострение уже имеющейся хронической язвы [Шуркалин Б.К., 2003]. Основными факторами, оказывающими влияния на развитие синдрома острого повреждения желудка являются: централизация кровообращения; интенсификация симпатических влияний, ухудшающих перистальтическую функцию желудка и duodenum и нарушающих эндокринную функцию эпителия этих органов; парез кишечника, приводящий к нарушению водно-электролитным нарушениям; продукция клетками пищеварительной системы биологически активных аминов и цитокинов. Частота развития эрозивно-язвенных процессов в желудке и duodenum у больных в критическом состоянии составляет 40-100% (средний показатель 75%) [Гельфанд Б.Р., 2003].
Частота послеоперационных раневых гнойно-септических осложнений составляет, по данным различных исследователей, от 0,29% до 30%, однако, в большинстве публикаций указываются цифры 1% – 10%. Отмечается значительная противоречивость данных, указывающих на эти цифры [Брискин Б.С., 2001]. Причинами инфекционного процесса в области раны считаются эндогенное инфицирование микрофлорой перитонеального экссудата; интраоперационное инфицирование при вскрытии просвета полых органов и удалении перитонеального экссудата; дренирование и тампонирование брюшной полости.
Б.К.Шуркалин (2003) отмечает, что среди всех случаев раневой инфекции в 15,5% развивалась флегмона передней брюшной стенки. Клинические особенности раневой инфекции зависят от характера микрофлоры – этиологического фактора осложнения [Каримов Ш.И., 1994; Шуркалин Б.К., 2003].
Распространённость нагноения зависит от вида экссудата. При местном перитоните нагноение встречалось в 1,5 раза реже, чем при распространённом перитоните. На частоту развития нагноения раны влияет скорость проведения операции, которая коррелирует с её травматичностью (таблица 6.1). Установлено, что при увеличении продолжительности операции по поводу РП более 3 часов нагноение раны встречается в 40% случаев, а, если продолжительность менее 1 часа, нагноение раны наблюдается у 6,9% пациентов [В.К.Гостищев, 1992]. В патогенезе развития нагноений операционной раны имеет значение мало изученный феномен транслокации микрофлоры кишечника [Berg R.D., 1985; Fukushima R., 1999; Никитенко В.И., 2001; Ерюхин И.А., 2003], наблюдаемый при гнойном перитоните и являющийся механизмом «самоинфицирования», как самой брюшной полости, так и других раневых зон.
Таблица 6.1
Факторы риска раневых осложнений при РП [Гостищев В.К., 1992]
| Фактор риска | Коэффициент увеличения частоты |
| Продолжительность операции | Более 2 часов – 2,5 |
| Интраоперационная иатрогенная травма | 3,8 |
| Онкопатология | |
| Гнойный экссудат брюшной полости | 3,4 |
| Дренирование и тампонирование БП | |
| Интраоперационное вскрытие полого органа | 1,75 |
| Избыточная подкожная жировая клетчатка | 1,6 |
| Возраст пациента | Старше 60 лет - 2 |
Раневые осложнения являются основной причиной эвентерации (72%). Другими причинами эвентерации являются, по данным Б.К.Шуркалина (2003), гипопротеинемия и анемия (54%), сопутствующая патология (60,8%), увеличение внутрибрюшного давления (50%). В структуре осложнений РП эвентерации составляют 5,3% [Гостищев В.К., 1992]. Факторы риска развития эвентераций многообразны и делятся на местные и общие (таблица 6.3).
Таблица 6.2. Классификация эвентераций [Тоскин К.Д., 1981].
| Вид эвентерации | Критерии вида эвентерации |
| Подкожная | Выход органов брюшной полости через слои передней брюшной стенки под кожу без расхождения кожного слоя. |
| Частичная | Расхождение всех слоёв передней брюшной стенки. Дном раны являются органы брюшной полости. |
| Полная | Расхождение всех слоёв передней брюшной стенки. Рана заполнена органами брюшной полости. Инфицирование брюшной полости. Перитонит. |
| Эвисцерация | Расхождение всех слоёв передней брюшной стенки. Органы брюшной полости выходят за пределы брюшной стенки. Инфицирование брюшной полости. Перитонит. |
Как видно из представленных критериев эвентераций [Тоскин К.Д., 1981] (таблица 6.2), лишь подкожная эвентерация, как наиболее благоприятный вид этой патологии не требует экстренных хирургических мероприятий, а в остальных случаях эвентерация является показанием для экстренного её устранения. Представленные критерии отчасти решают проблему прогнозирования эвентерации [Юхтин В.И., 1989]. В наиболее тяжёлых случаях, когда имеется флегмона передней брюшной стенки, кишечные свищи проводится обработка гнойного очага и в дальнейшем ведение перитонита осуществляется при помощи лапаростомии.
Таблица 6.3. Факторы риска развития эвентераций [Гостищев В.К., 1992].
| Фактор риска | Наличие фактора у пациентов с эвентерацией (%) |
| Местные | |
| Нагноение раны | 72,8 |
| Технические дефекты и неадекватное дренирование | 23,9 |
| Изменение и расширение доступа | 8,7 |
| Дренирование брюшной полости через рану | 35,8 |
| Дренирование брюшной полости через дополнительный разрез | 19,5 |
| Гнойный экссудат | 40,2 |
| Серозный экссудат | 9,8 |
| Желчный экссудат | 9,87 |
| Геморрагический экссудат | 10,9 |
| Срединный операционный доступ | 53,3 |
| Косой доступ в подреберье | 15,2 |
| Пара- и трансректальный операционный доступ | 16,3 |
| Избыточная подкожная жировая клетчатка | 28,2 |
| Общие | |
| Анемия | 54,4 |
| Гипопротеинемия | 54,4 |
| Продолжительность операции до 1 часа | 18,5 |
| Продолжительность операции 1 - 2 часа | 60,9 |
| Продолжительность операции 2 - 3 часа | 28,3 |
| Продолжительность операции более 3 часов | 8,7 |
| Сопутствующая патология | 60,8 |
| Увеличение внутрибрюшного давления (парез кишечника) | Нет данных |
| Бронхо-лёгочная обструкция (кашель) | |
| Психозы (психомоторное возбуждение) | |
Наиболее удобной классификацией эвентерации можно считать классификацию К.Д.Тоскина (1981), в которой эвентерация делится на врождённую и приобретённую. Приобретённые эвентерации автор разделяет на травматические и послеоперационные (могут быть асептическими или в гнойную рану). Тромбоэмболические ИАО в виде мезентериальный тромбоза возникают у пациентов старческого возраста после операций на кишечнике. Это осложнение достаточно редко и имеет много причин и факторов, способствующих его возникновению: атеросклероз брыжеечных сосудов и абдоминальной ишемии в анамнезе, коагулопатия, иатрогения. Возможности коллатералей в ряде случаев способствуют компенсации кровообращения в зоне ишемии, и некротический процесс может не развиться. При возникновении тромбоза мезентериальных вен клиническая картина скудная, а скорость возникновения некроза более вариабельна, чем при инфаркте кишечника. В этих случаях также возможна компенсация кровотока, но только в случаях, когда нарушение венозного оттока затрагивает небольшие венозные бассейны. Ранняя спаечная кишечная непроходимость (РСКН) является результатом воспалительного процесса в брюшной полости. Выраженность спаечного процесса, а значит и частота развития РСКН коррелирует с распространённостью воспаления и объёмом перитонеального экссудата. Верификация РСКН проводится при помощи рентгеновского обследования с пассажем бария (проба Шварца). Хирургическая коррекция может проводиться как традиционным методом – релапаротомией с устранением причины РСКН и с применением эндовидео-лапароскопической методики. Возможность устранения причины РСКН при помощи малоинвазивной техники оценивается в 42% [Кригер А.Г., 2003].
 2021-12-25
2021-12-25 284
284








