Травматический шок развивается вследствие механической травмы, вызвавшей повреждение той или иной степени тяжести. Ведущими причинами развития травматического шока являются: крово- и плазмопотеря, острые расстройства газообмена, нарушение специфических функций поврежденного жизненно-важного органа (печень, сердце, легкие, головной или спинной мозг), интоксикация организма, жировая эмболия. Играют большую роль в развитии травматического шока также физическое и психическое перенапряжение, голодание, переохлаждение или перегревание, плохая иммобилизация, транспортировка в неудобном положении и др. Нередко отмечается одновременное действие 2 и более факторов.
При травматическом шоке (перелом костей, ожоги, травмы внутренних органов) как и шоках другого происхождения возникает остро синдром малого выброса. В течении травматического шока различают две фазы эректильную и торпидную.
Для эректильной фазы, продолжающейся от нескольких минут до получаса, характерна выраженная реакция со стороны центральной нервной и симпатико-адреналиновой систем. При этом имеет место повышение чувствительности к различным раздражителям, двигательное и речевое возбуждение, учащение и нередко аритмия пульса, дыхания, возможно повышение артериального давления, бледность кожных покровов. Сознание при этом сохранено. Отмечается, что чем резче и дольше выражено возбуждение пострадавшего, тем тяжелее протекает вторая фаза шока и тем хуже прогноз.
Вторая фаза (торпидная) – продолжается от нескольких минут до многих часов. Это фаза истощения защитных свойств организма в результате продолжающегося влияния вредных факторов. Происходит угнетение всех органов и систем. В крови накапливаются токсические вещества, вызывающие паралич сосудов и капилляров, падает артериальное давление, приток крови к органам уменьшается, развивается кислородное голодание. Клинически эта фаза проявляется резкой заторможенностью и безразличием к окружающему, бледностью кожных покровов, холодных на ощупь, цианозом губ, неподвижным взглядом, частым слабым пульсом и едва заметным дыханием; болевые реакции резко снижены.
По тяжести клинических проявлений различают 4 степени травматического шока. Некоторые авторы различают 3 степени, относя 4-ю степень как предагональное состояние.
Клинические проявления травматического шока в зависимости от степени тяжести:
| Клинические | Степени тяжести шока | |||
| показатели | I cтепень (легкая) | I I cтепень (средняя) | III cтепень (тяжелая) | IV cтепень (предагональное состояние) |
| Психоневрологический статус | Сознание сохранено, легкая заторможенность | Сознание сохранено, умеренная заторможенность | Сознание затемнено, резкая заторможенность, сопор, ступор | Кома, могут быть судороги |
| Кожные покровы | Бледные, нередко с синюшным оттенком | Бледные с синюшным оттенком | Бледно-серые с синюшным оттенком, холодные | Бледные или мраморные, цианоз, холодный пот |
| Ногтевые ложа | Нормальной окраски или с синюшным оттенком, после нажатия на ноготь, кровоток восстанавливается | С синюшным оттенком, после нажатия на ноготь кровоток восстанавливается медленно | Синюшные, после нажатия на ноготь кровоток восстанавливается медленно | Синюшные, после нажатия на ноготь кровоток восстанавливается медленно |
| Зрачки | Обычные | Обычные | Узкие, вялая реакция на свет | Широкие, на свет не реагируют |
| ЧСС | До 100 в минуту | 120 в минуту | 140-160 в минуту | 140-160 в минуту |
| АД систолическое | До 90-100 мм рт ст | 75-85 мм рт ст | Ниже 70 мм рт ст | Не определяется |
| Дыхание | Учащено | Выраженная одышка | Поверхностное, неритмичное | Поверхностное, неритмичное типа Чейн - Стокса |
| Рефлексы | Ослаблены | Ослаблены | Резко ослаблены | Резко ослаблены |
| Диурез | Не изменен | Снижен | Анурия | Анурия |
| Индекс Альговера | 0,7-0,9 | 0,9-1,2 | 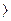 1,2 1,2 |
Лечение шока:
На догоспитальном этапе
 Обезболивание (обычно наркотики). Можно новокаиновая блокада.
Обезболивание (обычно наркотики). Можно новокаиновая блокада.
 Транспортная иммобилизация при переломах костей.
Транспортная иммобилизация при переломах костей.
 Оксигенотерапия и ИВЛ (при наличии показаний).
Оксигенотерапия и ИВЛ (при наличии показаний).
 В холодное время пострадавшего согреть, дать горячее питье, алкоголь.
В холодное время пострадавшего согреть, дать горячее питье, алкоголь.
По возможности следует наладить переливание противошоковых кровезаменителей (полиглюкин, желатиноль).
В стационаре:
 Оксигенотерапия через маску или катетер.
Оксигенотерапия через маску или катетер.
 Аппаратная ИВЛ при выраженной одышке, нарастании гипоксии.
Аппаратная ИВЛ при выраженной одышке, нарастании гипоксии.
 Полноценное обезболивание (анальгетики, новокаиновые блокады).
Полноценное обезболивание (анальгетики, новокаиновые блокады).
 Введение постоянного катетера для почасового контроля диуреза.
Введение постоянного катетера для почасового контроля диуреза.
 Стабилизация АД:
Стабилизация АД:
А) инфузионно-трансфузионная терапия
Б) после восстановления ОЦК – коррекция тонуса сосудов –
вазопрессоры (допамин, добутрекс).
 Тщательный уход за больным.
Тщательный уход за больным.
 2014-02-12
2014-02-12 1961
1961
