| ПРИЗНАК | 1ТИП | 2 ТИП |
| 1. Роль наследственности | Умеренная | Высокая |
| 2. Возраст | Дети и юноши (<25 лет) | Пожилые(> 40 лет) |
| 3. Зависимость от инсулина | Есть | Нет. Инсулинорезистентность (снижение рецепторов и СТС) |
| 4. Антитела к β-клеткам | Есть | Нет |
| 5. Локализация процесса | В поджелудочной железе | В других тканях |
| 6. Масса тела | Исхудание | Ожирение |
| 7. Патология жирового обмена | Выражена | Слабая |
| 8. Кетоацидоз, диабетическая кома | Нередко | Редко |
| 9. Лечение | Инсулин | Диета, производные сульфонилмочевины, метформин |
Табл.1. Два типа СД
При сахарном диабете нарушены все главные обменные процессы. Нарушение окислительных процессов связано с торможением ЦК и ДЦ, в результате возникает дефицит энергии – снижение работоспособности, у детей снижается игровая активность, они малоподвижны. Так как ткани имеют дефицит АТФ стимулируется центр голода, развивается гиперфагия (повышенный аппетит) и в то же время больные диабетом I типа худеют. Дефицит АТФ приводит к снижению синтезов, в том числе белков и пролиферации клеток, отвечающих за иммунитет.
Нарушения углеводного обмена при СД связаны с тем, что снижается поступление глюкозы в клетки из крови и все пути её использования (рис.18). Снижается гликолиз, окисление глюкозы, синтез гликогена, пентозофосфатный путь, синтез жиров из глюкозы. Наоборот, увеличивается мобилизация гликогена, глюконеогенез. Это вызывает гипергликемию –глюкозы много в крови и мало в тканях (“голод среди изобилия”). Из-за нарушения ПФП возникает дефицит НАДФН. Это способствует помутнению хрусталика (катаракта). Вместе с дефицитом АТФ недостаток НАДФН приводит к нарушению синтеза нуклеиновых кислот, белков и в результате снижению процессов репарации, снижению иммунитета. Если уровень глюкозы превысит почечный порог (³ 9 ммоль/л), возникает глюкозурия. Последствия глюкозурии: за глюкозой в мочу поступает вода, возникает полиурия. При потерях воды возникает дегидратация (обезвоживание), больные испытывают сильную жажду, и пьют много воды. Такой симптом называется полидипсия.
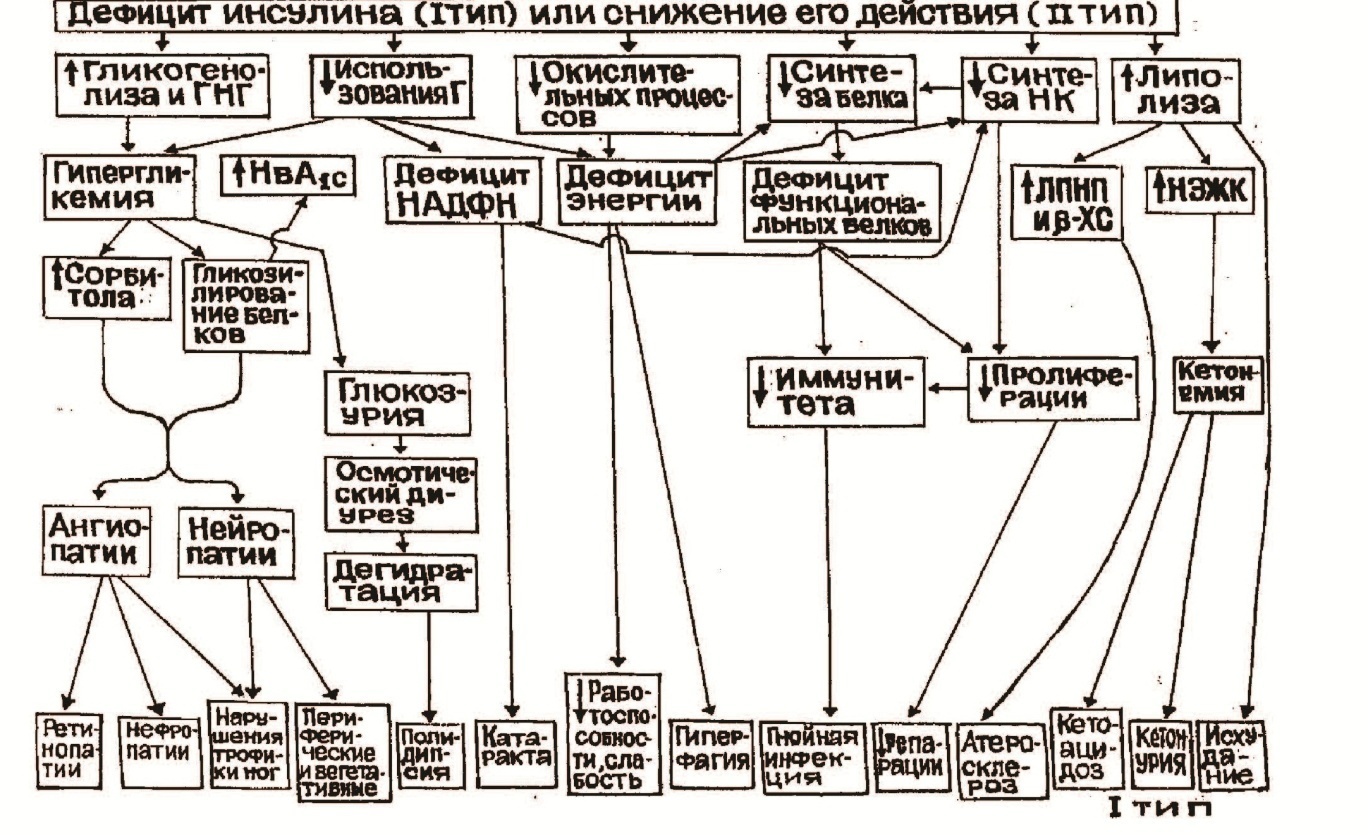
Рис.18.Патогенез основных симптомов СД
Нарушения белкового обмена связаны не только с дефицитом АТФ, но и с тем, что инсулин – это анаболический гормон – увеличивает синтез и замедляет распад белка, увеличивает пролиферацию. В результате снижения иммунитета больные СД чаще погибают от инфекций, у них плохо заживают раны, плохо срастаются переломы.
Нарушения липидного обмена по-разному проявляются в отношении обмена жиров. Больные диабетом I типа худеют. У них происходит усиленный распад жиров и b-окисление жирных кислот. В результате образуется очень много ацетил-КоА. Он не используется в достаточном количестве в ЦТК, на синтез жирных кислот. Поэтому в избытке образуется ГМГ-КоА, а из него холестерин и кетоновые тела. Холестерин и атерогенные ЛПНП повышены в крови у больных при обоих типах СД. У всех больных СД более ранний и более тяжёлый атеросклероз и сердечно-сосудистая патология. Накопление кетоновых тел в крови может приводить кдиабетической (кетоацидотической) коме. Такая кома чаще встречается при диабете I типа.
Острое осложнение СД – диабетическая кома, возникает при накоплении кетоновых тел (ацетона, b-кетобутирата, b-гидроксибутирата) до 35 ммоль/л. Возникает метаболический ацидоз: мышечная слабость, тошнота, рвота. Спасает введение инсулина и коррекция кислотно-щелочного равновесия. Гипогликемическая кома – чаще всего возникает при передозировке инсулина, или пропуске приёма пищи. Причиной может быть лечение у больных СД инфекций сульфаниламидами или другими препаратами, снижающими уровень глюкозы. Необходимо внутривенное введение 40% раствора глюкозы. Гиперосмолярная кома (встречается очень редко) характеризуется очень высокой гипергликемией до 55 ммоль/л. Встречается у больных старшего возраста, способствуют ей инфекции, панкреатит, инсульт, инфаркт. У больных крайняя степень обезвоживания. Лечение – введение инсулина и инфузионная терапия. Гликемию следует снижать медленно (примерно на 5 ммоль/час).
Отдаленные последствия при СД связаны с гликозилированием белков. Гликозилированный гемоглобин (HbA1c) плохо переносит кислород, возникает анемия. Гликозилируются белки липопротеинов, рецепторов, сосудов. Возникают микро- и макроангиопатии. Микроангиопатии – повреждение капилляров в сетчатке (ретинопатия) является самой частой причиной необратимой слепоты. Повреждение почечной капиллярной сети – нефропатия, приводит к почечной недостаточности. При тяжелой почечной недостаточности глюкоза исчезает из мочи – это очень плохой признак утяжеления состояния больного. Гликозилирование вегетативных, двигательных и чувствительных нервов вызывает нейропатии. Нейропатии вместе с макроангиопатиями приводят к нарушению питания (трофики), снижению чувствительности. Больные не чувствуют боли и чаще травмируются. У них развиваются трофические язвы, в тяжелых случаях – гангрена.
Ангиопатии и нейропатии возникают не только из-за гликозилирования белков, но и как последствия накопления в клетках сорбитола. У здоровых людей сорбитоловый путь метаболизма глюкозы с участием альдегидоредуктаз очень незначителен. При СД из-за невозможности окисления глюкозы этот путь активируется, накапливается сорбитол, возникают осмотические нарушения.
Диагностика СД. Массовый и наиболее простой метод – определение глюкозы в моче тест-полосками (по окрашиванию). Если глюкоза обнаружена в моче, следует назначить обязательно определение глюкозы крови. Более точно можно диагностировать СД, определяя гликозилированные белки. Например, определение гликозилированного гемоглобина позволяет судить о длительной гипергликемии – за 2–3 месяца и об эффективности терапии. У здоровых людей концентрация гликозилированного гемоглобина не превышает 6,5%. В трудных случаях диагностики СД определяют толерантность к глюкозе методом сахарной нагрузки и построения сахарных кривых. Практически у всех больных с СД повышены холестерин, ЛПНП, сиаловые кислоты, кетоновые тела, остаточный азот, свободные жирные кислоты.
 2015-04-08
2015-04-08 813
813








