ГЛАВА 2.
ЛАПАРОСКОПИЧЕСКАЯ ХОЛЕЦИСТЭКТОМИЯ
Органические изменения и грубые нарушения функции желчного пузыря требующие его удаления, встречаются очень часто. Они связаны в основном с желчнокаменной болезнью. Распространенность патологии придает особую социальную значимость вопросам ее лечения.
К настоящему времени в мировой клинической практике накоплен огромный опыт холецистэктомий лапароскопическим способом. Эта чаще всего выполняемая в хирургии лапароскопическая операция детально разработана и стала «золотым стандартом» в лечении хронического холецистита.
Показания и противопоказания к лапароскопической холецистэктомий
Лапароскопическая холецистэктомия выполняется при тех же заболеваниях, что и холецистэктомия лапаротомным доступом. К ним относятся:
1. Хронический калькулезный холецистит.
2. Хронический бескаменный холецистит, не поддающийся консервативному лечению.
3. Бессимптомный холецистолитиаз.
4. Холестероз желчного пузыря.
5. Папилломы и другие доброкачественные опухоли желчного пузыря.
6. Острый холецистит.
Необходимость предлагаемой операции не вызывает удивления и, как правило, сомнений у больных хроническим и острым холециститом, холестерозом желчного пузыря, испытывающих болезненные ощущения.
При бессимптомном холецистолитиазе и опухолях желчного пузыря, случайно выявляемых при ультразвуковом исследовании, больные морально не подготовлены к мысли о необходимости оперативного лечения. Taким пациентам следует настойчиво разъяснять, что своевременно предпринятая операция предупредит развитие острого и хронического калькулезного холецистита, миграцию конкрементов в холедох, образование или озлокаче вление опухоли желчного пузыря и другие осложнения. К тому же технически операция легче выполнима, чем при хроническом холецистите, поскольку отсутствуют явления перихолецистита.
Папилломы желчного пузыря — наиболее часто встречающиеся доброкачественные опухоли этой локализации. Нередко они развиваются на фоне хронического холецистита. При ультразвуковом исследовании или холецистографиипапилломы представляются округлыми или продолговатыми образованиями в просвете пузыря, в отличие от камней не смещающимися при перемене положения туловища. Доброкачественные опухоли иного морфологического строения (фибромы, миомы, липомы и др.) встречаются очень редко, растут, как правило, в толще стенки пузыря и трудноотличимы от злокачественных без гистологического исследования. При любой предполагаемой на основании комплексного обследования доброкачественной опухоли желчного пузыря лапароскопическая операция начинается с тщательной ревизии на предмет выявления возможных метастазов в регионарных лимфоузлах, печени, прорастания опухоли в близлежащие органы и ткани, отсевов ее на брюшине. Затем удаляют шеечнопузырный лимфатический узел Масканьи для срочного гистологического исследования. При доступной осмотру локализации опухоли может быть произведена инцизионная биопсия ее. Малейшие сомнения в доброкачественном характере опухоли требуют перехода к лапаротомии и расширения объема вмешательства.
Нередко у больных диагностируется водянка желчного пузыря. В большинстве случаев она возникает вследствие закупорки камнем шеечного отдела пузыря или пузырного протока. При этом мелкие одиночные конкременты не всегда лоцируются при ультразвуковом исследовании. Если анамнестические указания и результаты, предоперационного обследования убеждают в наличии камней, то предпринимают лапароскопическую холе-цистэктомию. Однако, водянка может развиться и при раке желчного пузыря, прорастающем пузырный проток. В такой ситуации лапароскопическая методика не обеспечивает должного объема вмешательства и применять ее нельзя. При неизвестной причине водянки предпочтение должно быть отдано лапаротомии. Тем не менее операцию целесообразно начать с лапароскопической ревизии, позволяющей выявить камень или опухолевое образование в области шейки, метастазы в печени и регионарных лимфатических узлах, произвести удаление шеечно-пузырного лимфоузла для срочного гистологического исследования. Неразрешенное при лапароскопии сомнение, а также установление опухолевой природы заболевания требуют перехода к лапаротомии.
Лапароскопическая холецистэктомия, выполняемая как неотложная операция при остром холецистите, является технически более сложной для хирурга и, как любое неотложное вмешательство, представляет больший риск для здоровья больного, хотя при благоприятном завершении переносится пациентами значительно легче, чем традиционная операция. Первая сложность, с которой сталкивается хирург, это выделение желчного пузыря из подпаянных тканей, вовлеченных в воспалительный очаг. Рыхлые сращения разъединяются обычно без затруднений, «тупым» способом. Плотный инфильтрат препятствует проведению лапароскопической операции. Непростой задачей является отведение напряженного желчного пузыря с инфильтрированной стенкой для визуализации его шейки. При этом нередко происходит вскрытие просвета пузыря и истечение инфицированного содержимого в брюшную полость. Наибольшие затруднения возникают при поиске пузырных протока и артерий в воспалительно-измененных тканях. Наличие плотного инфильтрата в области шейки пузыря, распространяющегося обычно и на печеночно-двенадцатиперстную связку, препятствует четкой визуализации пузырных протока, артерии и холедоха и многократно увеличивает риск их повреждения. В такой ситуации возможности эндовидеохирургической методики весьма ограничены и в большинстве случаев ее применение противопоказано.
Учитывая тот факт, что плотный перивезикальный инфильтрат возникает обычно на 3 - 4 сутки от начала заболевания, острый холецистит может рассматриваться как показание к лапароскопической холецистэктомии лишь в первые 48 часов (максимум 72 часа) от начала заболевания.
Однако, это правило не лишено исключений. В ряде случаев нам удавалось выполнить экстренную лапароскопическую холецистэктомию без особых технических сложностей и в более поздние сроки. В то же время при плановом вмешательстве, предпринятом спустя 4-6 недель после купирования острого воспалительного процесса, приходилось сталкиваться с сохранявшимся плотным инфильтратом в окружности шейки пузыря.
Таким образом, решение вопроса о возможности выполнения неотложной эндовидеохирургической операции целесообразно принимать после лапароскопической оценки состояния желчного пузыря и окружающих его тканей.
Выполнение лапароскопической холецистэктомии ограничивается рядом противопоказаний, которые можно разделить не абсолютные и относительные.
Сначала рассмотрим обстоятельства, которые мы относим к абсолютным противопоказаниям.
1. Деструктивный холецистит с плотным перивезикалъным воспалительным инфильтратом или разлитым перитонитом.
Определить принадлежность тканей, вовлеченных в плотный инфильтрат, чрезвычайно сложно. Расслоение их сопровождается выраженной кровоточивостью. Электродиссекция и коагуляция не верифицируемых тканей приводит к повреждениям стенок ободочной и двенадцатиперстной кишок, элементов печеночно-двенадцатиперстной связки, вскрытию просвета желчного пузыря и инфицированию брюшной полости. Лапароскопический доступ не всегда позволяет произвести адекватную санацию брюшной полости при разлитом перитоните.
2.Острый холецистопанкреатит на фоне холедохолитиаза, особенно, с признаками деструкции в поджелудочной железе.
В таких случаях необходима холедохолитотомия с мануальной или инструментальной ревизией холедоха. Фиброхолангиоскопия и даже холан-гиография могут усугубить явления панкреатита.
3. Злокачественные опухоли гепатопанкреатобилиарной зоны.
Лапароскопическая холецистэктомия у пациентов с этими заболеваниями может предполагаться лишь при недостаточном предоперационном обследовании или бессимптомном развитии опухоли в ранних стадиях на фоне другой патологии желчного пузыря. Лалароскопия способствует уточнению диагноза, но не дает полной оценки распространенности процесса и операбельности. Объем любой радикальной операции недоступен лапароскопической методике.
4. Билиодигестивные и билиобияиарные свищи.
Являются следствием пролежня камнем подпаянных к желчному пузырю стенок двенадцатиперстной или ободочной кишок, гепатикохоледоха.
Холецистодуоденальные и холецистогастральные свищи выявляются при фиборогастродуоденоскопии, контрастном рентгеновском исследовании с сульфатом бария. Нередки анамнестические указания на эпизод разрешившейся кишечной непроходимости, отхождение желчных конкрементов при реакции. При обзорной рентгенографии может обнаруживаться газ в желчных протоках и пузыре.
Билиобилиарные соустья отчетливо выявляются при эндоскопической ретроградной холангиографии и чрескожной чреспеченочной холангиографии. Для анамнеза характерны перенесенный острый холецистит, нередко — холангит, механическая желтуха.
Наличие интимного, плотного сращения желчного пузыря с кишкой или гепатикохоледохом требует интраоперационной холангиографии и перехода к лапаротомии.
Появившиеся в печати сообщения о случаях успешного завершения операции лапароскопическим способом при билиодигестивных и билиобилиарных свищах следует рассматривать как исключения, возможные из любого правила, которые не могут быть частыми.
Врожденные аномалии развития желчного пузыря и внепеченочных желчных протоков, при которых желчный пузырь или шейка его недоступны осмотру или включены в протоковую часть внепеченочного желчного русла.

Рис. 13. Внутрипеченочное расположение тела желчного пузыря
К первым из названных относятся внутрипеченочное расположение желчного пузыря или большей его части (рис.13) и локализация шейки пузыря позади элементов печеночно-двенадцатиперстной связки (рис.14). Такие наблюдения редки. При этом безопасное вмешательство в полном или вынужденно ограниченном объеме может быть выявлено после холецистохолангиографии на вскрытом пузыре под контролем выведенного в него пальца или инструмента.
 |
Весьма сложно бывает распознать отклонение в анатомическом строении внепеченочной желчной протоковой системы. В этом плане наибольшую опасность представляет вариант впадения правого печеночного протока в шеечную часть желчного пузыря (рис.15). К сожалению, иногда это выявляют при мобилизации уже отсеченной шейки. Для такого варианта анатомии характерно отсутствие отчетливо сформированного пузырного протока или значительное расширение его, что должно насторожить хирурга. Производить выделение пузыря без холецистохолангиографии в этих случаях недопустимо. Малейшие неразрешенные сомнения в идентификации протоковых элементов требуют лапаротомии и тщательной ревизии со стороны просвета желчного пузыря.
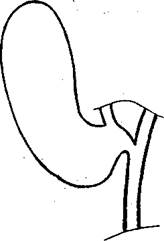 |
Рис. 14. Аномалия расположения Рис. 15. Аномальное впадение
шейки желчногопузыря правого долевого желчного протока
 2015-05-12
2015-05-12 5734
5734







