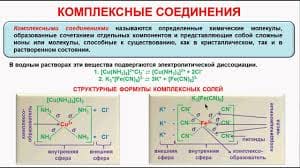
Лекция 4. Аллергические заболевания. Отек Квинке. Многоформная экссудативная эритема. Хронический рецидивирующий афтозный стоматит. Клиника, диагностика. Дифференциальная диагностика, лечение.
Медикаментозная интоксикация (ртутная, висмутовая, бензольная и др). Клиника, диагностика. Дифференциальная диагностика, лечение, профилактика.
Поражения слизистой оболочки полости рта при некоторых системных заболеваниях (гипо- и авитаминозы, заболевания пищеварительной, нервной, сердечно-сосудистой, эндокринной систем, расстройства кроветворения, коллагенозы, стомалгия, глоссалгия).
(Слайд 2)
Аллергические заболевания. Отек Квинке. Многоформная экссудативная эритема. Хронический рецидивирующий афтозный стоматит. Клиника, диагностика. Дифференциальная диагностика, лечение.
(Слайд 3) Под аллергией понимают иммунную реакцию, сопровождающуюся повреждением собственных тканей. Нормальная иммунная реакция на вещества антигенной и гаптенной природы носит защитный характер и заключается в удалении чужеродных материалов из организма без его повреждения. Аллергическими называют группу заболеваний, в основе которых лежит повреждение, вызванное иммунной реакцией на экзогенные аллергены.
В основе аутоаллергических заболеваний лежит повреждение, вызываемое иммунной реакцией на антигены собственных тканей (аутоантигены).
Значительная распространенность аллергических заболеваний обусловлена рядом причин. Среди них следует указать, в первую очередь, на вакцинацию, изменяющую реактивность организма. Несомненно влияние ряда химических веществ в быту (стиральные порошки и др.) и на производстве (полимерные материалы, смолы, пропитки и т. д.).
Слизистая оболочка рта, красная кайма губ часто поражаются при аллергических заболеваниях местного и системного характера. Легкая доступность для осмотра полости рта позволяет выявить патологические изменения и способствует ранней диагностике аллергических состояний.
(Слайд 4) В развитии аллергической реакции выделяются три стадии:
1) иммунологическая стадия, включающая изменения, происходящие в иммунной системе после попадания аллер гена. При этом образуются антитела, соединяющиеся с повторно поступившим аллергеном;
2) патохимическая стадия, в процессе которой в результате соединения аллергина с антителом (или сенсибилизи рованным лимфоцитом) выделяются биологически активные вещества (гистамин, серотонин, медленно реагирующая субстанция, простагландины, лимфокины и др.);
3) патофизиологическая стадия, включающая клинические проявления повреждения органов и тканей организма под воздействием медиаторов.
(Слайд 5)
Различают 4 типа аллергических механизмов повреждения тканей:
I тип - реагиновый;
II тип - цитотоксический;
III тип - повреждение иммунными комплексами;
IV тип - аллергическую реакцию замедленного типа.
При первом попадании в организм антигена образуются реагины, относящиеся к классу IgE и, в меньшей степени, к IgG, которые фиксируются на тучных клетках и базофилах. Это состояние сенсибилизации. Повторное введение того же аллергена сопровождается образованием медиаторов, вследствие соединения реагинов с антителом. В одних случаях освободившиеся медиаторы выполняют защитную функцию, в других — развивается аллергическая реакция (при недостаточной способности организма нейтрализовать эффект медиаторов и других факторов).
Реагиновый тип аллергии сопровождается повышением проницаемости сосудов микроциркуляторного русла, экссудацией и развитием отека, серозного воспаления. Патофизиологическая стадия этого типа реакции проявляется симптомами конъюнктивита, ринита, крапивницы, отеком, приступами бронхиальной астмы и т. д.
Аллергические реакции II типа характеризуются цитолитическим действием на клетки тканей. При этом клетки тканей организма приобретают аутоаллергенные свойства (в результате действия химических веществ, лекарственных препаратов). Образовавшиеся антитела соединяются с антигенами клеток и вызывают их повреждение. Оно может быть обусловлено активацией комплемента (активные фрагменты комплемента повреждают клетки), фагоцитозом клеток, покрытых антителами. При втором типе реакции выделяются медиаторы, отличные от тех, которые образуются при реакциях первого типа. Это, прежде всего, активные фрагменты комплемента, лизосомальные ферменты, выделяемые фагоцитами при поглощении опсонированных клеток. Цитотоксический тип реакций лежит в основе лекарственной тромбоцитопении и лейкоцитопении.
Аллергические реакции III типа характеризуются повреждением тканей иммунным комплексом, т. е. комплексом антиген— антитело. В ответ на попадание антигенов различной природы, экзогенных (пищевые, бытовые и др.) и эндогенных, образуются антитела — преимущественно иммуноглобулины G и М. Образование иммунного комплекса наблюдается либо в тканях, либо в кровотоке. Происходит активация комплемента, лизосомальных ферментов (результат фагоцитоза иммунных комплексов). Кинины, увеличивающие проницаемость капилляров, вызывают хемотаксис лейкоцитов, спазм гладких мышц бронхов. Считают, что такие медиаторы, как гистамин и серотонин, имеют небольшое значение в реакциях III типа. Для реализации реакции Ш типа необходимы следующие условия: иммунный комплекс должен быть в растворенном виде и с избыточным содержанием антигена; должны поддерживаться условия длительной циркуляции комплекса; включающиеся в комплекс антитела должны обладать способностью активизировать комплемент. Третий тип реакций лежит в основе развития сывороточной болезни, некоторых случаев пищевой и лекарственной аллергии, аутоаллергических заболеваний (красная волчанка, ревматоидный артрит и др.). Возможна реакция типа анафилактического шока в случае выраженной активации комплемента.
К аллергическим реакциям IV типа ( реакция замедленного типа) относятся все реакции, при которых ведущее значение в патогенезе принадлежит сенсибилизированным лимфоцитам, относящимся к Т-популяции. Они выступают в качестве антител и вырабатываются в ответ на действие аллергена. Реакция развивается обычно через 24—48 ч после контакта с аллергеном. Аллергическую реакцию замедленного типа обозначают так же, как гиперчувствительность замедленного типа, клеточно опосредованную аллергию. При повторном введении аллергена при этой реакции происходит соединение с сенсибилизированными лимфоцитами. В результате наступают изменения лимфоцитов: бластная трансформация и пролиферация, секреция медиаторов — лимфокинов. Под воздействием лимфокинов происходят хемотаксис макрофагов и полиморфноядерных лейкоцитов, активация их фагоцитарной активности.
Аллергические реакции замедленного типа составляют основу инфекционно-аллергических заболеваний, отторжения трансплантата и др. Основными факторами, определяющими тип развития аллергической реакции, являются свойства антигена и состояние реактивности организма.
(Слайд 6) Отек Квинке, впервые описанный в 1862 г., относят также к реакциям немедленного типа. Отек Квинке часто сочетается с крапивницей. Оба заболевания имеют общий патогенез: высвобождение гистамина и других биологически активных веществ ведет к расширению капилляров, повышению проницаемости сосудов, образованию волдыря. (Слайд 7)
Отек Квинке развивается в ответ на действие пищевых, холодовых и других аллергенов. Из лекарственных препаратов, наиболее часто вызывающих отек, выделяют амидопирин, ацетилсалициловую кислоту, бромиды, антигистаминные препараты и др. Среди других аллергенов, вызывающих отек Квинке, отмечают косметические средства, средства дезинфекции.
Клиническая картина. Заболевание начинается внезапно. Больной отмечает чувство неловкости, увеличение в объеме губ, языка, других частей лица, тела. Появлению отека может предшествовать зуд. При значительном увеличении языка вследствие отека он с трудом помещается во рту. Одновременно могут отекать мягкое небо, миндалины.
Отек развивается в течение нескольких минут, реже часов, и может самостоятельно исчезнуть, но может сохраниться в течение нескольких дней.
(Слайд 8) Отек Квинке с локализацией на губах следует дифференцировать от синдрома Мелькерссона—Розенталя, лимфостаза, коллатерального отека при периостите и абсцессе губы.
(Слайд 9) Лечение. При лечении важно прекратить контакт с аллергеном. Затем при отеке губ, век, другой локализации (кроме отека гортани) внутрь применяют антигистаминные препараты (димедрол, пипольфен, тавегил, фенкарол) 2—3 раза в день. Назначают также аскорутин, снижающий проницаемость сосудов. Местное лечение не требуется.
При отеке гортани все вмешательства должны быть неотложны и соответствовать по содержанию тем, что описаны при лечении анафилактического шока. Кроме того, в тяжелых случаях, при нарастании асфиксии, производят трахеостомию.
(Слайд 10) Аллергический стоматит
Этиология. Причиной возникновения стоматита наиболее часто служит лекарственная аллергия, особенно на антибиотики и сульфаниламиды, пищевые и контактные аллергены. Обычно развивается аллергическая реакция замедленного типа (IV тип), при которой клинические симптомы проявляются через 24—48 ч и даже через 15—20 сут. Помимо лекарственной аллергии в стоматологической практике часто наблюдается контактная аллергия, возникающая в ответ на воздействие на слизистую оболочку рта различных материалов, из которых изготавливаются зубные протезы, пломбы. К ним относятся акриловые пластмассы, выделяющие метакрилат, амальгамы, золото, кобальт-хром и другие сплавы.
Из методов исследования диагностическое значение имеет постановка кожных проб с различными аллергенами, а также определение уровня гистамина в крови. Кожно-аллергические пробы проводятся в стадии ремиссии заболевания.
(Слайд 11) Клиническая картина. По степени выраженности воспалительной реакции различают катаральный, катарально-геморрагический, буллезный, эрозивный и язвенно-некротический стоматит.
(Слайд 12) Катаральный стоматит — наиболее легкая форма аллергического стоматита. Больные жалуются на зуд, жжение, сухость во рту, незначительную боль при приеме пищи. Слизистая оболочка гиперемирована, несколько отечна.
(Слайд 13) При катарально-геморрагическом стоматите на фоне гиперемии отмечаются геморрагии.
Характерная картина наблюдается при поражении полости рта, обусловленном приемом пенициллина: спинка языка становится ярко-красной, гладкой и блестящей в результате атрофии сосочков (так называемый «пенициллиновый язык»).
(Слайд 14) При более выраженном течении аллергического стоматита появляются пузырьки и пузыри (буллезный стоматит). После того как они вскрываются, формируются поверхностные эрозии (эрозивный стоматит), которые могут сливаться с образованием обширных эрозивных поверхностей. Эта форма аллергического стоматита сопровождается значительной болью, усиливающейся при еде, а также ухудшением общего состояния (повышение температуры тела, слабость и др.).
(Слайд 15) Язвенно-некротический стоматит — проявление тяжелой аллергической реакции. Он протекает с высокой температурой тела и другими признаками интоксикации. Слизистая оболочка гиперемирована, эрозирована, с очагами некроза. Отмечаются повышенное слюноотделение, резкая болезненность при приеме пищи, увеличение поднижнечелюстных лимфатических узлов. Диагноз устанавливают на основании анамнеза и клинической картины.
(Слайд 16) Дифференциальная диагностика проводится со сходными изменениями слизистой оболочки при недостатке витаминов группы В и С, расстройствами функций органов желудочно-кишечного тракта, а также с грибковыми поражениями, острым герпетическим стоматитом, многоформной экссудативной эритемой, истинной и ложной пузырчаткой, болезнью Лайелла. Язвенно-некротическую форму следует отличать от язвенно-некротического стоматита Венсана, поражений при СПИДе, лейкозе, агранулоцитозе (нелекарственного происхождения). Основное значение при постановке диагноза приобретает связь заболевания с приемом лекарственных препаратов, а также быстрое регрессирование процесса при их отмене. Важное значение имеет определение формулы крови.
(Слайд 17) Лечение. Необходимо, прежде всего, устранить причины аллергической реакции. При легких формах достаточно назначить антигистаминные препараты (тавегил, фенкарол, гистаглобулин и др.). В тяжелых случаях прибегают к внутривенному вливанию кортикостероидов, 30 % раствора натрия тиосульфата, полиглюкина, гемодеза. При положительных кожных пробах проводят специфическую десенсибилизацию. В зависимости от тяжести поражения местно назначают ротовые ванночки с 0,5—1 % раствором димедрола, 5 % раствором аминокапроновой кислоты, анестезирующие средства, мази, содержащие кортикостероиды, средства, ускоряющие эпителизацию (масло шиповника, витамин А), протеолитические ферменты, кератопластические средства (5 % метилурациловую мазь и др.).
Немаловажную роль при лечении аллергического стоматита отводят диете. Исключают из рациона продукты, которые обладают сенсибилизирующими свойствами (икру, яйца, шоколад, кофе и др.), а также оказывают раздражающее действие на слизистую оболочку полости рта (пряности, острую, горячую пищу). Прогноз при своевременном лечении, как правило, благоприятный.
(Слайд 18) Болезнь Лайелла
Эта болезнь представляет собой токсико-аллергический эпидермальный некролиз, характеризующийся значительным поражением кожи, слизистой оболочки рта, тяжелым общим состоянием. У 30 % больных заболевание заканчивается летально.
Клиническая картина. Начало заболевания острое, отмечается подъем температуры тела. Затем на коже появляются эритемы размером с ладонь. Эритематозные элементы наблюдаются и на слизистой оболочке рта. Через 2—3 дня в центре эритемы образуются пузыри. Поражение напоминает ожог I—II степени. Слизистая оболочка рта эрозирована на всем протяжении. Симптом Никольского положителен, акантолитических клеток при цитологическом исследовании обычно не обнаруживается. Болезнь Лайелла возникает часто после приема лекарственных средств, поэтому эпидермальный некролиз рассматривают как синдром токсико-аллергического характера, который является выражением гиперергической реакции при предшествующей сенсибилизации.
Лечение. Представляет значительные трудности и проводится в соответствии с принципами лечения синдрома Стивенса— Джонсона, так как некоторые авторы считают болезнь Лайелла вариантом этого синдрома. Назначают кортикостероиды, 30 % раствор тиосульфата натрия внутривенно, дезинтоксикаци-онную терапию (гемодез и др.). Помимо распространенных токсико-аллергических поражений слизистой оболочки рта, описаны фиксированные эритемы, возникающие при приеме сульфаниламидных препаратов. Характерным для этого вида патологии является периодическое появление одной или нескольких эритем на одних и тех же участках слизистой оболочки рта. Иногда наблюдается появление пузырей без эритематозных элементов.
Дифференциальная диагностика. Проводится с многоформной экссудативной эритемой, при наличии пузырей — с пузырчаткой.
(Слайд 19) Многоформная экссудативная эритема
Это хроническое рецидивирующее заболевание, характеризующееся полиморфными высыпаниями на коже и слизистых оболочках. Отмечается склонность к рецидивам преимущественно в осенне-весенний период. Факторами, провоцирующими начало заболевания и его рецидивы, обычно служат переохлаждение, прием медикаментов (в первую очередь сульфаниламидных препаратов), употребление алкоголя. Различают инфекционно-аллергическую и токсико-аллергическую формы многоформной экссудативной эритемы.
Этиология и патогенез до конца не выяснены При инфекционно-аллергическом генезе заболевания определенную роль играют аутоиммунные процессы, а также проявление токсикодермии в случае непереносимости ряда медикаментозных средств.
(Слайд 20) Клиническая картина. Инфекционно-аллергическая форма экссудативной эритемы обычно начинается остро после переохлаждения. Температура тела может повыситься до 38°С, отмечаются головная боль, боли в глотке, мышцах, суставах. На коже может наблюдаться полиморфная сыпь с преимущественной локализацией на тыле кистей, предплечьях, голенях. Появляются эритематозно-отечные пятна различных размеров, округлых очертаний, центр которых постепенно приобретает синюшный оттенок и западает. По периферии участков поражения нередко образуются буллезные элементы. Высыпания могут отмечаться и на коже, и во рту, но могут локализоваться только в полости рта. Элементы чаще располагаются на губах, дне полости рта, преддверии рта, щеках и небе. Внезапно возникает разлитая гиперемия, в центре которой появляются пузыри. Они вскрываются через 1—2 дня с образованием резко болезненных эрозий. Эрозии могут быть покрыты желтовато-серым налетом, при снятии которого легко возникает кровоточивость. По периферии эрозий иногда можно наблюдать серовато-белые обрывки пузырей. Симптом Никольского отрицательный. На красной кайме губ эрозированные участки покрыты кровянистыми корками, затрудняющими открывание рта.
При распространенном поражении рта речь затруднена, прием пищи, даже жидкой, ограничен, что истощает и ослабляет больного. В редких случаях заболевание принимает торпидное течение. Процесс на слизистой оболочке рта разрешается в течение 3—4 нед.
При токсико-аллергической форме характер высыпаний почти аналогичен таковому при инфекционно-аллергической форме заболевания с той лишь разницей, что пузыри возникают на внешне неизмененной слизистой оболочке.
Токсико-аллергической форме не свойственна сезонность рецидивов. Заболевание начинается в результате контакта больного с этиологическими факторами (например, прием сульфаниламидов).
(Слайд 21) Тяжелой формой многоформной экссудативной эритемы является синдром Стивенса—Джонсона. Клиническая картина характеризуется тяжестью общих симптомов: высокой температурой тела, слабостью, головной болью. Поражаются обширные участки кожных покровов, слизистой оболочки рта, глаз, носовые ходы и половые органы. Пузыри носят геморрагический характер.
(Слайд 22) Дифференциальная диагностика. Проводится с рецидивирующим герпетическим стоматитом, истинной пузырчаткой, пемфигоидом и лекарственной аллергией. Для диагностики применяют иммунологические методы исследования (тест дегрануляции базицинов Шелли, тест бласттрансформации лимфоцитов, цитолитический), ставят кожные пробы для определения чувствительности к бактериальным аллергенам.
(Слайд 23) Лечение. Назначают антибиотики широкого спектра действия, десенсибилизирующие средства, витаминотерапию, антигистаминные препараты. Для ослабления бактериальной аллергии рекомендуют специфическую десенсибилизацию стафилококкового анатоксина, курс гистаглобулина (1 мл подкожно через день в течение 20 дней).
При тяжелой форме заболевания ослабленным больным назначают внутривенно капельно гемодез или полиглюкин вместе с витамином С и преднизолоном (20—40 мг) в течение 2—3 дней. Хороший эффект дает применение иммуномодуля-тора левамизола (декарис) по 150 мг 2 дня подряд в неделю (курс лечения 2 нед). В тяжелых случаях проводят плазмаферез.
Местное лечение слизистой оболочки рта заключается в обработке полости рта антисептическими и обезболивающими растворами, комбинированными мазями (5 % метилу-рациловой + противовирусной + кортикостероидной мазью), а также ферментами. Проводят физиотерапевтические процедуры (КУФ, лазеротерапию, ингаляции лейкинферона). Эффективно местное применение дентальной адгезивной пасты с солкосерилом.
 2015-06-14
2015-06-14 1258
1258