Триада симптомов:
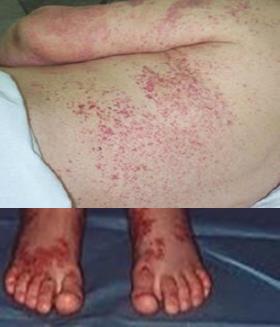
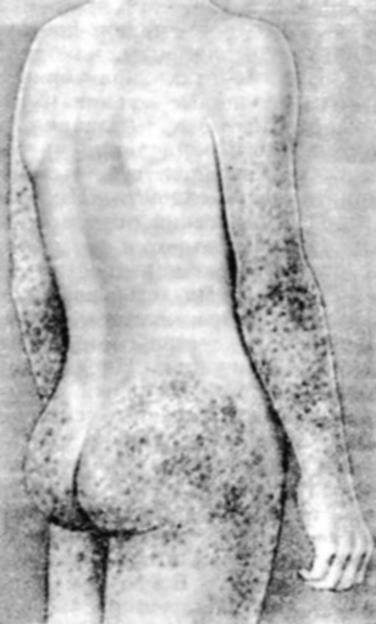
1) Пурпура– папулезно-гемморрагические, симметричные, пальпируемые высыпания, чаще на ногах и ягодицах, постепенно стихает с 4-5 дня;
2) Артралгия/артрит крупных суставов;
3) Абдоминальный синдром (у 70% детей и 20% взрослых) - схваткообразная боль в животе, обычно на фоне тошноты, рвоты, поноса (часто с кровью и слизью) или запора; изредка наблюдается инвагинация кишечника. Проходит через 2-3 дня.
Формы ГВ
(по клиническому течению)
• Кожная или простая форма – purpura simplex
• Суставная форма – purpura reumatica
• Абдоминальная форма – purpura abdominalis
• Почечная форма – purpura renalis
• Быстротекущая форма – purpura fulminans
› Кожная или простая форма – только пурпура;
› Суставная форма – часто возникает вместе с кожной, либо через несколько дней. Характерно волнообразное течение;
› Абдоминальная форма – геморрагические высыпания в слизистой ЖКТ, брыжейке, брюшине, нередко с развитием изъязвлений и перфораций, приводящих к перитониту;
› Почечная форма – как правило лёгкая тяжесть гломерулонефрита (микрогематурия, протеинурия, цилиндры (гиалиновые, зернистые), часто в сочетании с абдоминальной формой;
› Быстротекущая форма – генерализованные высыпания→кровоизлияния в головной мозг и его оболочки→летальный исход.
 |
Диагностические критерии ГВ у детей (Консенсус EULAR/PreS, 2006): главный критерий – пальпируемая пурпура при наличии или отсутствии следующих признаков:
• диффузная боль в животе;
• наличие депозитов IgA при любой биопсии;
• артрит (острый, любой сустав) или артралгия;
• вовлечение почек (любая гематурия и/или протеинурия
Прогноз
› Прогноз благоприятен. Как правило, наступает полное выздоровление. Летальность низка, смерть обычно наступает в результате почечной недостаточности.
Гиперсенситивный васкулит (изолированный кожный лейкоцитокластический васкулит)
› В широком понимании – изолированное воспаление сосудов дермы.
› В 70% всех случаев – является составным компонентом основных васкулитов (чаще вторичных). В остальных 30% - идеопатическое возникновение.
Характерные особенности
› Отсутствие системного васкулита;
› Отсутствие гломерулонефрита;
› Возраст чаще до 16 лет;
› Пальпируемая пурпура (без тромбоцитопении);
› Макулопапулёзная сыпь (хотя возможны и другие элементы);
› Приемущественная локализация – нижние конечности (у лежачих – крестцовая область в силу воздействия гидро-статических сил);
› Отсутствие специфической диагностики (клиникоанамнестический диагноз).
› Патогенез:
› Наблюдаются инфильтрация сосудистой стенки и окружающих тканей нейтрофилами и лейкоклазия – распад нейтрофилов с образованием ядерной пыли. На поздних стадиях аллергического васкулита кожи – в инфильтрате преобладают лимфоциты, при некоторых формах заболевания есть и эозинофилы. Характерен диапедез эритроцитов, благодаря чему появляется пальпируемая пурпура.
Лечение СВ
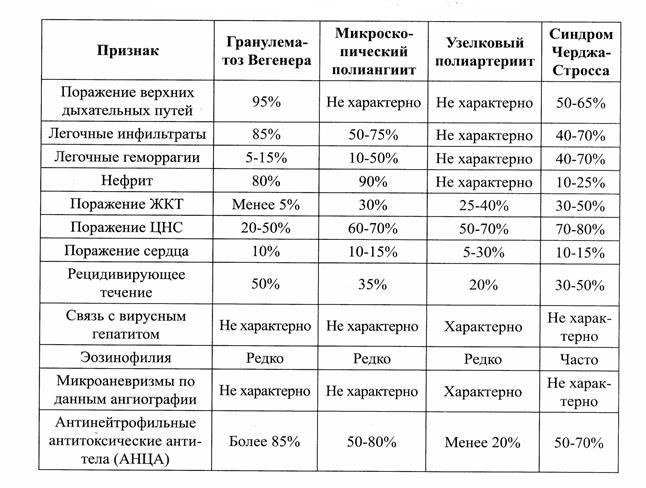
› Глюкокортикоиды – основной метод лечения болезни Хортона и Такаясу (а также некротизирующих СВ при отсутствии признаков прогрессирования (синдр. Чарджа-Стросса, криоглобулинемического васкулита)). Применяют при тяжелом течении ГВ с поражением ЖКТ и почек;
› Циклофосфамид – препарат выбора при системных некротизирующих васкулитах (синдр. Чарджа-Стросса, криоглобулинемический васкулит, гранулематоз Вегенера, микроскрпический полиартериит), узелковом периартериите (если нет маркеров репликации ВГВ), тяжелых формах ГВ (быстропрогрессирующее поражение сосудов и почек);
› Азатиоприн – для поддержания ремиссии при некротизирующих васкулитах, меньше побочных эффектов. Дозировка: 1-3 мг/кг/сут; поддерживающая – 50 мг/день;
› Метотрексат + ГКС – для лечения гранулематоза Вегенера без тяжелых последствий. Применяют – если непереносимость к циклофосфамиду. При болезни Такаясу 17,5 мг/день вместе с ГКС, помогает быстрее снизить дозу последних, и поддержать длительную ремиссию;
› Внутривенный Ig – доказана его эффективность при болезни Чарга-Стросса: 2мг/кг ежемесячно на 6 месяцев + плазмаферез;
› Плазмаферез – основное показание – при остром быстропрогрессирующем гломерулонефрите (креатининг более 500 мкмоль/л) и тяжелом васкулите. Если сочетать с ГКС – то лечат криоглобулинемический васкулит и узелковый полиартериит ассоциированный с ВГВ;
Комбинированная терапия системных некротизирующих васкулитов:
› Индукционная терапия (4-6 мес): циклофосфамид 2мг/кг/сут в теч. 1 мес. (макс. 150 мг/сут); снизить дозу на 25мг если больному более 60 лет (кол-во лейкоцитов должно быть более 4,0*109/л) + преднизолон 1мг/кг/сут (макс. 80мг/сут); снижать каждую неделю до 10 мг/сут в течении 6 мес.;
› Поддерживающая терапия: азатиоприн 2 мг/кг/сут или циклофосфван 1 мг/кг/сут + преднизолон 5-10мг/сут;
› Эскалационная терапия (при тяжелом течении (креатинин более 500ммоль/л или с легочными геморрагиями): 7-10 сеансов плазмофереза в течении 14 дней или пульс терапия метилпреднизолоном (15мг/кг/сут), дексаметазоном (2 мг/сут)в теч. 3 дней.Если возраст больных менее 60 лет, циклофосфамид можно назначит в дозе 2,5 мг/кг/сут.
Вспомогательные препараты
› Мофетила микофенолат – 2г/сут – поддержание ремиссии при гранулематозе Вегенера;
› Колхицин – 0,5-1,5мг/сут – уменьшает частоту и тяжесть обострений и прогрессирования при болезни Бехчета;
› Циклоспорин А – 5 мг/кг/сут с дальнейшим снижением до 2 мг/кг/сут – эффективнее колхицина при Болезни Бехчета, для подавления увеита;
› Сульфаметоксазол/триметоприм (160/800 мг 2 раза в день) – для поддержания ремиссии у больных гранулематозом Вегенера но в ограниченных формах (поражение ЛОР-органов). 160/800 мг 3 раза в день – профилактика осложнений, вызываемых P.carinii на фоне иммуносупрессии метотриксатом
› Пентоксифиллин – лечение СВ, особенно при вазоспастическом и ишемическом синдромах, поражениях кожи и почек
 2015-09-06
2015-09-06 1171
1171







