· 1.Определение силы мышечного сокращения (динамометрия) у человека
Цель исследования: изучить метод определения силы мышечного сокращения.
Объект исследования: человек.
Метод исследования: динамометрия.
Оснащение: динамометр (кистевой, пальцевой), весы.
Ход работы. Определяют массу тела испытуемого. Динамометр подготавливают к измерению, устанавливая с помощью кнопки стрелку в нулевое положение. Держа динамометр в вытянутой руке испытуемый по команде экспериментатора с максимальной силой сжимает его (другая рука при этом опущена и расслаблена). Оценивают показания по шкале динамометра. Измерение повторяют 3 раза (с интервалами не менее 2 минут). Фиксируют лучший результат. Затем определяют показатель силы по формуле:
Показатель силы = сила мышц / масса тела • 100
Рекомендации к работе: можно провести исследование в сравнительном аспекте (правая-левая руки; юноши-девушки)
· 2.Определение порога чувствительности обонятельного анализатора (ольфактометрия) у человека.
Работа №1. Определение порога чувствительности обонятельного анализатора (ольфактометрия) (Руководство к практическим занятиям по физиологии под ред. Косицкого Г.И. - М.: Медицина, 1988. - С. 245, раб. № 106). 

· 3.Определение порога вкусовой чувствительности у человека.
Работа № 2. Определение порога вкусовой чувствительности (Руководство к практическим занятиям по физиологии под ред. Косицкого Г.И. - М.: Медицина, 1988. - С. 240, раб. № 102). 
· 4.Исследование вестибулярного анализатора у человека с помощью функциональных проб.
Работа №1. Изучение состояния вестибулярного анализатора с помощью
функциональных проб (Руководство к практическим занятиям по физиологии под
ред. Косицкого Г.И. - М.: Медицина, 1988. - С. 246, раб. № 107). 

· 5.Исследования костной и воздушной проводимости (проба Ринне) у человека.
Работа №3. Исследование костной и воздушной проводимости у человека (Руководство к практическим занятиям по физиологии под ред. Косицкого Г.И. - М.: Медицина, 1988. - С. 236, раб. № 99). 
· 6.Исследования слуховой чувствительности по аудиограмме.
Работа №2. Оценка состояния слуховой чувствительности по аудиограмме. (Руководство к практическим занятиям по физиологии под ред. Косицкого Г.И.-М.: Медицина, 1988. - С. 234, раб. № 98). 

· 7.Исследования остроты зрения у человека. Работа № 1. Исследование остроты зрения. (Руководство к практическим занятиям по физиологии под ред. Косицкого Г.И. - М.: Медицина, 1988. - С. 228, раб. № 93). 
· 8.Исследования границ поля зрения у человека.
Работа № 2. Определение границ поля зрения. (Руководство к практическим
занятиям по физиологии под ред. Косицкого Г.И.-М.: Медицина, 1988. - С. 229,
раб. № 95). 

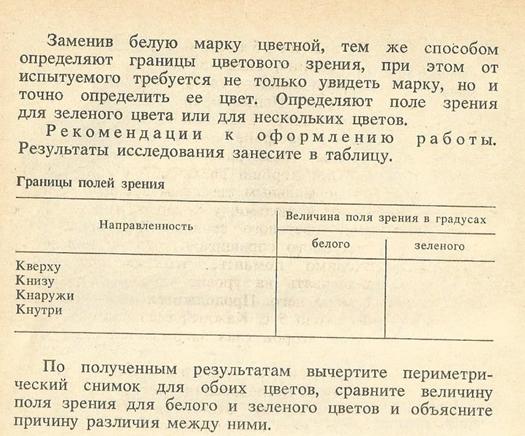
· 9.Исследования цветового зрения у человека.
Работа № 3. Исследование цветового зрения (Руководство к практическим занятиям по физиологии под ред. Косицкого Г.И.-М.: Медицина, 1988. - С. 232, раб. № 96). 
· 10.Исследование коленного рефлекса у человека.
Работа № 1. Коленный рефлекс как пример исследования соматических функций человека. (Руководство к практическим занятиям по физиологии под ред. Косицкого Г. И.- М.: Медицина, 1988.-С. 106, раб. № 22). 

· 11.Исследование ахиллового рефлекса у человека.
Работа № 1. Исследование коленного, ахиллового, подошвенного, локтевых рефлексов у человека (Руководство к практическим занятиям по физиологии под ред. Косицкого Г.И.-М.: Медицина, 1988.-С. 106, раб. № 22).
· 12.Исследование локтевого сгибательного рефлекса у человека.
· 13.Исследование локтевого разгибательного рефлекса у человека.
· 14.Исследование подошвенного рефлекса у человека.
NB!!!С 10 ПО 14 ВСЕ ВМЕСТЕ В ОТВЕТЕ НА 10
· 15.Исследование мозжечковых рефлексов у человека.
Работа № 2. Исследование мозжечковых рефлексов у человека.
Проба Ромберга – выявление статической атаксии.
Испытуемому предлагают стать неподвижно, сомкнув пятки и носки до легкого их соприкосновения. При нарушении равновесия наблюдается покачивание туловища или даже падение, чаще в одну из сторон или кзади, реже вперед. Нарушение координации становится наиболее выраженным, если больной одновременно вытягивает руки вперед, закрывает глаза, поворачивает голову в сторону или кверху. При недостаточности этого теста больному предлагают поставить ноги на одной линии (одну впереди другой) так, чтобы носок одной ноги упирался в пятку другой (сенсибилизированная проба Ромберга).
Пальценосовая проба – выявление динамической атаксии.
Испытуемому предлагают дотронуться указательным пальцем попеременно правой и левой руки до кончика носа, сначала с открытыми, а потом с закрытыми глазами, предварительно отведя руку в сторону. При нарушении динамической координации может наблюдаться мимопопадание и интенционное дрожание. При этом может возникнуть задержка или замедление движения во время поднесения пальца к носу.
Пяточно-коленная проба – выявление динамической атаксии.
Испытуемому предлагают в положении лежа на спине или стоя, вначале с открытыми, а затем с закрытыми глазами, пятку одной ноги поставить на колено другой и провести ее до голеностопного сустава с небольшим нажимом. Наличие атаксии проявляется невозможностью попасть пяткой в колено, соскальзыванием пятки с голени.
Проба на диадохокинез – выявление динамической атаксии.
Испытуемому предлагают в положении с вытянутыми вперед руками или слегка согнутыми в локтевых суставах быстро произвести движения кистями типа супинации-пронации. При наличии атаксии кисть совершает неловкие, некоординированные движения типа гипер- или гипометрии (избыточность или недостаточность движений).
· 16.Электроэнцефалография, ритмы ЭЭГ.
Работа №2. Техника регистрации и принципы анализа ЭЭГ.
Цель: изучить принципы анализа ЭЭГ для последующего использования этих знаний и умений при оценке функционального состояния ЦНС.
Техника регистрации ЭЭГ. Для регистрации ЭЭГ испытуемого укладывают в специальное кресло с подголовником. Кожу в области наложения электродов обрабатывают спиртом и наносят слой электропроводной пасты. Электроды накладывают по международной системе 10-20%. По этой системе исходными точками является переносица и затылочный бугор. Условная соединяющая их линия образует продольную ось. Поперечная ось образуется условной линией, соединяющей наружные слуховые проходы и точку на темени, делящую продольную ось пополам. Продольная ось делится на участки, измеряемые в процентах от общей длины линии от переносицы до затылочного бугра. Первый и последний участки составляют 10 % длины этой линии. Остальные электроды располагаются на расстояниях, равных 20 % длины этой линии до исходных точек. Всего на продольной линии размещают 5 электродов. Остальные электроды располагают рядами в соответствии с делением основных осевых линий. Аналогично рассчитывают положение электродов и по поперечной оси. На мочке ушей располагают референтые электроды. Все электроды имеют буквенные символы и индексы: O – occipitalis, P – parietalis, С – centralis, F – frontalis, A – auricularis. Четные цифровые индексы соответствуют правому полушарию, а нечетные левому. Устанавливают скорость лентопротяжного механизма, производят запись калибровочного сигнала и ЭЭГ.
Оснащение: линейка, циркуль, фрагменты ЭЭГ
Ход работы: Проводят анализ ЭЭГ согласно следующим принципам:
а) визуальный анализ (оценка качества записи, дифференциация артефактов от собственного ЭЭГ феноменов).
б) частотная характеристика ЭЭГ. Обычно берут 4-5 отрезков ЭЭГ длительностью в 1 секунду и подсчитывают количество волн на каждом из них. Средняя из полученных данных характеризует частоту соответствующей активности на ЭЭГ.
в) амплитудная характеристика ЭЭГ. Амплитуда – это размах колебаний электрического потенциала на ЭЭГ, ее измеряют от пика предшествующей волны до пика последующей волны в противоположной фазе и оценивают с использованием калибровочного сигнала.
Рекомендации к оформлению работы: полученные результаты вносят в протокол и выявляют доминирующий ритм в фрагментах ЭЭГ.
· 17.Определение вегетативного тонуса у человека по индексу Кердо
Цель исследования: определить соотношение между симпатическими и парасимпатическими регуляторными влияниями автономной (вегетативной) нервной системы.
Объект исследования: человек
Оснащение: тонометр, фонендоскоп.
Ход работы: в состоянии покоя измеряют у испытуемого величину артериального давления и частоту артериального пульса. Измерение должно производиться в положении сидя, 3-х кратно с интервалом 2-3 минуты после 10-ти минутного пребывания испытуемого в покое. Расчет вегетативного индекса (ВИ) проводят по формуле: ВИ=(1 – диастолическое АД/частоту пульса)•100. Если ВИ=0, то имеет место равновесие симпатического и парасимпатического влияний, Положительные величины ВИ свидетельствуют о преобладании симпатических влияний, отрицательные – парасимпатических.
Рекомендации к оформлению работы: результаты заносят в протокол и делают заключение о преобладании влияний отдела автономной нервной системы.
· 18.Исследование местного дермографизма у человека.
Работа №2. Исследование местного дермографизма у человека.
Цель: выявить тип активности автономной (вегетативной) нервной системы по изменению окраски кожи при механическом раздражении.
Объект исследования: человек
Оснащение: стеклянная палочка.
Ход работы: на кожу ладонной поверхности предплечья наносят быстрое штриховое раздражение концом стеклянной палочки с небольшим нажимом. Спустя 5-20 секунд на месте раздражения появляется белая (белый дермографизм) или красная (красный дермографизм) полоска. Белый дермографизм свидетельствует о повышенной активации симпатического отдела автономной нервной системы. Выраженный и длительно сохраняющийся красный дермографизм свидетельствует о повышенной активации парасимпатического отдела автономной нервной системы. Более убедительным признаком повышенной активации парасимпатического отдела является возвышающийся дермографизм (белый отечный валик, окруженный красной полоской).
Рекомендации к оформлению работы: результаты заносят в протокол и делают вывод о типе активности автономной нервной системы.
· 19.Методика взятия крови для общего клинического анализа.
· 20.Определение количества гемоглобина и эритроцитов.
Цель: изучить фотоэлектрокалориметрический метод определения количества гемоглобина и эритроцитов в крови.
Оборудование: эритроцитарная масса, стеклянная палочка, эритрогемометр.
Ход работы:
Определение количества гемоглобина: приготавливают раствор крови человека для определения гемоглобина. С этой целью в кювету наливают 5 мл 0,1% раствора углекислой соды и добавляют 0,04 мл исследуемой крови. Содержимое кюветы перемешивают стеклянной палочкой. Кювету помещают в гнездо стандартного гемоглобинового фильтра эритрогемометра. Отмечают отклонение стрелки микроамперметра прибора от «0» стандартной шкалы. Возвращают стрелку микроамперметра на «0» стандартной шкалы и со шкалы гемоглобина считывают его цифровое количество, выраженное в г/%. Полученное значение гемоглобина пересчитывают в единицы СИ (г/л) путем умножения на 10.
Определение количества эритроцитов: приготавливают раствор крови человека для определения количества эритроцитов. С этой целью в кювету наливают 14 мл физиологического раствора и добавляют 0,02 мл исследуемой крови. Содержимое кюветы перемешивают стеклянной палочкой. Кювету помещают в гнездо стандартного фильтра эритрогемометра. Отмечают отклонение стрелки микроамперметра прибора от «0» стандартной шкалы. Возвращают стрелку микроамперметра на «0» стандартной шкалы и со шкалы эритроцитов считывают его цифровое количество. Полученное значение количества эритроцитов в мм3 переводят в единицы СИ (путем умножения на 1012).
Рекомендации к оформлению работы: наблюдаемые результаты исследования записывают в протокол исследования. Делают вывод о соответствии полученных результатов с нормативными показателями гемоглобина и эритроцитов.
· 21.Определение цветового показателя (farb-index) крови
· 22.Оценка общего клинического анализа крови у человека.
| ПОКАЗАТЕЛИ | УТРОМ НАТОЩАК | ПОСЛЕ ФИЗИЧЕСКОЙ НАГРУЗКИ |
| ЭРИТРОЦИТЫ | 4,8´1012 л | 5,5´1012/ л |
| ГЕМОГЛОБИН | 130 г/л (13,0 дг/л) | 150 г/л (15,0 дг/л) |
| ЦВЕТОВОЙ ПОКАЗАТЕЛЬ | 0,81 | 0,82 |
| ЛЕЙКОЦИТЫ: | 5,2´109 л | 10,7´109/ л |
| ЭОЗИНОФИЛЫ | 2% | 0% |
| БАЗОФИЛЫ | 0% | 0% |
| НЕЙТРОФИЛЫ: | ||
| -ЮНЫЕ | 0% | 1% |
| -ПАЛОЧКОЯДЕРНЫЕ | 3% | 4% |
| -СЕГМЕНТОЯДЕРНЫЕ | 64% | 62% |
| МОНОЦИТЫ | 6% | 8% |
| ЛИМФОЦИТЫ | 25% | 25% |
| ТРОМБОЦИТЫ | 200´109 л | 320´109/ л |
| СОЭ | 4 мм/ч | 7 мм/ч |
·
· 23.Определение скорости оседания эритроцитов (СОЭ).
· 24.Определение групп крови по системе АВО с помощью цоликлонов
Цель: изучить методику определения группы крови человека по системе АВО.
Оборудование: цельная кровь или эритроцитарная масса, цоликлоны анти-А и анти-В, лабораторная тарелка (планшет), стеклянные палочки, пипетки, физиологический раствор.
Ход работы: для определения групп крови по системе АВО в настоящее время используются цоликлоны: анти-А и анти-B. Определение группы крови производится в помещении с хорошим освещением при температуре 15-25°С. В разные лунки планшета с соответствующими надписями чистыми пипетками вносятся по одной капле цоликлоны анти-А и анти-В. Рядом с каждой из них чистой пипеткой наносят по капле исследуемой крови. Далее капли смешивают чистыми концами стекляных палочек и наблюдают в течение 3 минут за ходом реакции, покачивая при этом планшет.
Результаты реакции в каждой капле могут быть положительными или отрицательными. Положительный результат выражается в агглютинации (склеивании) эритроцитов с образованием агглютинатов, которые видны невооруженным глазом. Выглядят они в виде мелких красных скоплений, быстро сливающихся в крупные хлопья. Для исключения ложной агглютинации добавляют каплю физиологического раствора. При отрицательной реакции раствор остается равномерно окрашенным в красный цвет, агглютинаты в нем не обнаруживаются. Интерпретация реакции агглютинации крови с цоликлонами представлена в таблице:
| Реакция аглютинации эритроцитов в растворе с цоликлонами | Исследуемая кровь принадлежит к группе | |
| анти-А | анти-В | |
| – | – | 0(I) |
| + | – | A(II) |
| – | + | B(III) |
| + | + | AB(IV) |
Примечание: "+" положительный результат - агглютинация эритроцитов;
"- " отрицательный результат - нет агглютинации.
Рекомендации к оформлению работы: результаты исследования вписывают в протокол работы, зарисовывают картину реакции агглютинации. Делают вывод о группе крови.
· 25.Определение резус-принадлежности крови с помощью моноклонального реагента (цоликлон анти-D)
Цель: изучить методику определения резус-принадлежности крови.
Оборудование: цельная кровь или эритроцитарная масса, цоликлон анти- D, лабораторная тарелка (планшет), стеклянная палочка, пипетка, физиологический раствор.
Ход работы: на планшет наносят каплю цоликлона анти- D (около 0,1 мл). Рядом с помощью пипетки помещают каплю (0,01-0,03 мл) исследуемой крови. Далее капли смешивают стеклянной палочкой, наблюдают в течение 3 минут за реакцией, покачивая при этом планшет. Результат реакции может быть положительным или отрицательным. Положительный результат выражается в агглютинации (склеивании) эритроцитов и свидетельствует о наличии антигена D в мембране эритроцитов. Для исключения ложной реакции добавляют физиологический раствор. Отрицательная реакция свидетельствует об отсутствии антигена D в мембране эритроцитов.
Рекомендации к оформлению работы: результаты исследования вписывают в протокол работы, зарисовывают картину увиденной реакции. Делают вывод о Rh-принадлежности крови.
· 26.Правила проведения гемотрансфузии.
Гемотрансфузия – лечебный метод, заключающийся во введении в кровеносное русло
больного человека (реципиента) цельной крови или ее компонентов, заготовленных
от донора или самого реципиента (аутогемотрансфузия). В настоящее время
гемотрансфузию следует расценивать как операцию по трансплантации ткани со
всеми вытекающими из этого последствиями (возможность отторжения клеточных,
плазменных компонентов крови, развития аллосенсибилизации к антигенам крови и
белкам плазмы).
Цель: изучить правила переливания крови.
Оборудование: рекомендации, соблюдаемые при проведении гемотрансфузии:
1. Иметь гарантию того, что донорская кровь и ее компоненты получены у человека, не болевшего СПИД, ВИЧ-инфекцией, сифилисом, гепатитом.
2. Соблюдать правила асептики и антисептики.
3. Определить группу крови реципиента по системе АВО и сверить полученный
результат с данными об этом в истории болезни.
4. Определить группу крови донора, а если донорская кровь консервированная,
сверить полученный результат с данными об этом на этикетке флакона или
контейнера.
5. Определить резус-принадлежность крови реципиента и сверить полученный
результат с данными об этом в истории болезни.
6. Определить резус-принадлежность донорской крови, а если она консервированная,
сверить полученный результат с данными об этом на этикетке флакона или
контейнера.
7. Если имеются расхождения между полученными врачом результатами о групповой
и/или Rh-принадлежности крови реципиента и/или донора, исследование следует
повторить.
8. Провести пробу на индивидуальную совместимость крови донора и реципиента по
системе АВО и резус-фактору. Эта проба в клинических условиях выполняется с
сывороткой крови реципиента, получаемой путем центрифугирования, и кровью
донора. На предметное стекло, под которое подкладывают белую бумагу, наносят 5
капель сыворотки крови реципиента, к которой добавляют 1 каплю крови донора и
перемешивают их. Затем в течение 5 мин стекло покачивают и наблюдают за
реакцией. Отсутствие агглютинации свидетельствует о совместимости крови
донора и реципиента. Появление агглютинации указывает на индивидуальную
несовместимость и недопустимость переливания данной донорской крови.
9. Провести биологическую пробу. Эту пробу проводят следующим образом:
реципиенту внутривенно струйно (40-60 кап/мин) переливают 10-15 мл донорской
крови или эритроцитарной массы, ее взвеси, плазмы. Затем в течение 3 мин
наблюдают за состоянием реципиента. Такую процедуру проводят 3 раза, после чего
принимают решение о возможности переливания данной крови или ее компонентов.
При отсутствии клинических проявлений осложнений (снижение артериального
давления, учащение пульса, дыхания, гиперемия лица и т.п.) принимают решение о
возможности осуществления гемотрансфузии.
· 27.Метод спирометрии.
Цель: изучить спирометрический метод измерения жизненной емкости легких (ЖЕЛ).
Оборудование: водяной спирометр, вата, 70% раствор спирта, носовой зажим.
Ход работы: в положении сидя, используя носовый зажим, испытуемый делает максимально глубокий вдох, для чего разгибает спину, сближает лопатки и, поместив мундштук в рот, предварительно обработав его ватой, смоченной 70% раствором спирта, производит максимально глубокий выдох. По шкале спирометра определяют ЖЕЛ. Для повышения точности результата измерение повторяют 3 раза и вычисляют среднюю величину. После каждого измерения необходимо каждый раз устанавливать исходное положение шкалы спирометра.
Рекомендации к оформлению работы: полученные результаты записывают в протокол и делают вывод о соответствии полученных результатов в сравнении с нормой.
· 28.Метод спирографии.
Цель: изучить спирографический метод исследования функции внешнего дыхания
у человека.
Оборудование: спирограф, вата, 70% раствор спирта, носовой зажим.
Ход работы: в положении сидя, используя носовый зажим, испытуемый, поместив загубник спирографа в рот, предварительно обработав его ватой, смоченной 70% раствором спирта, спокойно дышит в прибор в течение 2-3 минут.
1) Регистрация ЖЕЛ. Испытуемый делает максимально глубокий вдох и после этого спокойно без ограничения во времени делает максимально возможный выдох.
2) Измерение дыхательного объема. После нескольких спокойных вдохов и выдохов в атмосферу испытуемый выдыхает воздух в спирограф. По шкале спирографа определяют дыхательный объем воздуха.
3) Измерение резервного объема выдоха. После спокойного выдоха просят испытуемого сделать максимальный выдох в спирограф. По шкале спирографа определяют резервный объем выдоха.
4) Измерение резервного объема вдоха. Испытуемый после спокойного вдоха делает максимальный вдох из спирографа.
5) Определение МВЛ. Испытуемый в течение 15 секунд дышит произвольно с максимальной частотой и глубиной, скорость лентопротяжного механизма прибора при этом устанавливают на максимальную.
Рекомендации к оформлению работы: полученные результаты исследования записывают в протокол и делают вывод о соответствии полученных результатов в сравнении с нормой.
· 29.Аускультация тонов сердца.
Цель: изучить метод аускультации сердца, который основан на выслушивании звуковых явлений, связанных с деятельностью сердца.
Оборудование: фонендоскоп.
Объект исследования: человек.
Ход работы: в помещении должно быть тихо. Для свободного и правильного приложения фонендоскопа к местам выслушивания сердца врач располагается с правой стороны от исследуемого. Выслушивание тонов сердца необходимо проводить как в горизонтальном, так и в вертикальном положении исследуемого. Во время выслушивания фонендоскоп должен плотно прилегать к поверхности грудной клетки исследуемого. С целью устранения дыхательных шумов, которые могут исказить результаты обследования, исследуемый во время аускультации должен задержать дыхание на выдохе. При аускультации сердца необходимо знать точки выслушивания сердца:
1-ая точка: место выслушивания митрального клапана – область верхушечного толчка (в 5-м межреберье на 1-1,5 см кнутри от среднеключичной линии);
2-ая точка: место выслушивания клапанов аорты – второе межреберье непосредственно у правого края грудины;
3-ая точка: место выслушивания клапанов легочной артерии – второе межреберье непосредственно у левого края грудины;
4-ая точка: место выслушивания трикуспидального клапана – прикрепление основания мечевидного отростка к грудине, ближе к её правому краю;
5-ая точка (точка Боткина-Эрба): место выслушивания клапанов аорты – прикрепление 3-4 ребер к левому краю грудины (третье межреберье у левого края грудины).
У практически здоровых людей при аускультации обычно выслушиваются два тона сердца – первый и второй. Первый тон возникает во время систолы желудочков, продолжительный, низкочастотный, лучше слышен в 1 и 5 точках, совпадает с верхушечным толчком и пульсом на сонной артерии. Второй тон возникает во время диастолы желудочков, короткий, высокочастотный, лучше выслушивается в 2 и 3 точках, не совпадает с верхушечным толчком и пульсом сонной артерии. При аускультации сердца необходимо оценить ритмичность и громкость тонов сердца, их тембр и цельность звучания (расщепление, раздвоение или появление дополнительных тонов), наличие или отсутствие шумов в сердце.
Рекомендации к оформлению работы: опишите характеристики услышанных звуков в точках аускультации.
· 30.Метод проведения ЭКГ-исследования.
Цель: изучить метод регистрации и основы анализа ЭКГ у человека.
Оборудование: электрокардиограф ЭК 12Т 01-"Р-Д", марлевые салфетки, 0,9% раствор NaCl.
Объект исследования: человек.
Ход работы: В ЭКГ используется 10-и электродный кабель отведений:
4 электрода типа "прищепка" L. R. F. N. - на руки и ноги исследуемого: R - красный - на правую руку; L - желтый - на левую руку; F - зеленый - на левую ногу; N - черный - на правую ногу
6 электродов типа "присоска" С1-С6 - на переднюю стенку грудной клетки исследуемого: С1 - белый с красным - в 4 межреберье у края грудины справа; С2 - белый с желтым - в 4 межреберье у края грудины слева; С3 - белый с зеленым - на 5 ребре посередине между С2 и С4; С4 - белый с коричневым - в 5 межреберье по левой среднеключичной линии; С5 - белый с черным - на уровне С4 по передней подмышечной линии; С6 - белый с фиолетовым - на уровне С4 по средней подмышечной линии.
Каждый штекер кабеля электродного присоединяют к соответствующему электроду. Включают сетевой кабель. Исследуемого укладывают на кушетку и просят свободно вытянуть руки вдоль тела. Перед наложением электродов кожу в местах контакта смазывают салфеткой, смоченной физиологическим раствором. После наложения электродов на пациента, через 5-30 секунд на экране ЭКГ появляется значение пульса пациента, и столбик-индикатор покажет амплитуду сигнала ЭКГ. Выбирают скорость регистрации ЭКГ: 25 мм/сек или 50 мм/сек. После того, как в правой части экрана появляется сообщение "ГОТОВ" нажимают кнопку "СТАРТ/СТОП. При этом начнется автоматическая регистрация ЭКГ всех 12 отведений. В любой момент регистрацию можно остановить повторным нажатием кнопки "СТАРТ/СТОП".
Анализ электрокардиограммы:
Проводится во II стандартном отведении, при этом необходимо:
1) Определить ритм сокращений сердца. Для этого измеряют и сравнивают продолжительность
5 интервалов R-R между последовательно зарегистрированными сердечными циклами. Ритм считаеттся правильным если интервалы R-R, следующие друг за другом не отличаются на +10%
2) Определить ЧСС. Для этого рассчитывают среднюю продолжительность интервала R-R измеряемый в секундах с учетом скорости протяжки ленты. При скорости протяжки ленты 25 мм/с перо проходит 1 мм за 0,04 с, а при скорости протяжки ленты 50 мм/с – за 0,02 с. ЧСС определяют по формуле: ЧСС = 60 сек / R-R.
3) Определить локализацию водителя ритма сердца.
Синусовый ритм - наблюдается в норме:
-зубцы Р во II стандартном отведении положительны и предшествуют желудочковому комплексу QRS; форма зубцов Р в одном и том же отведении одинакова.
4) Измерить длительность зубца Р, продолжительность интервала P-Q и общую длительность желудочкового комплекса QRS и оценить проведение возбуждения по предсердиям и желудочкам.
Рекомендации к оформлению работы: Вклеить фрагмент ЭКГ в тетрадь и определить ЧСС, локализцию водителя ритма, длительность проведения возбуждения по предсердиям и желудочкам.
· 31.Метод пальпации артериального пульса и оценка его характеристик.
Цель: научиться пальпации артериального пульса и определению его характеристик.
Ход работы: пульс исследуют на лучевой артерии, поскольку она располагается поверхностно. С этой целью кисть исследуемого охватывают пальцами правой кисти в области лучезапястного сустава так, чтобы 1-й палец располагался на тыльной стороне предплечья, а остальные пальцы-на передней его поверхности. Нащупав артерию, прижимают ее пальцами к подлежащей кости. Пульсовая волна под пальцами ощущается в виде расширения артерии. Оценивают следующие характеристики пульса:
Ритмичность – определяется путем сопоставления длительности промежутков времени между пульсовыми колебаниями. В норме пульсовые колебания следуют друг за другом через равные промежутки времени, т.е. пульс ритмичен.
Частота пульса (ЧП) – ее определяют путем подсчета числа пульсовых колебаний в 1 минуту. В норме ЧП соответствует ЧСС и составляет 60-80 в мин.
Напряжение пульса – определяется той силой, которую нужно приложить исследуемому, чтобы полностью сдавить пульсирующую артерию. Напряжение пульса зависит от величины систолического АД и состояния стенки артерии. В норме пульс удовлетворительного напряжения. При высоком АД сдавить артерию трудно (пульс твердый), а при низком АД артерия сдавливается легко (пульс мягкий).
Наполнение – отражает наполнение исследуемой артерии кровью. С целью оценки наполнения пульса II и III пальцами левой руки сдавливают артерию выше места расположения пальцев правой руки. Затем пальцы левой руки отжимают и оценивают величину пульсовой волны. В норме пульс удовлетворительного наполнения. При увеличении кровенаполнения артерии пульс оценивается как пульс полного наполнения, а при снижении – пульс слабого наполнения.
Быстрота (крутизна нарастания) – определяется мощностью систолы, оценивается сфигмогрфическим методом.
Рекомендации к оформлению работы: сделайте заключение о соответствии
характеристик пульса исследуемого норме.
· 32.Метод измерения артериального давления у человека.
Цель: научиться измерять артериальное давление у человека.
Оборудование: тонометр, фонендоскоп.
Ход работы: Измерение давления должно производиться в положении сидя, при этом рука располагается на уровне сердца. Измерение необходимо проводить в покое не менее 3 раз с интервалом 3 минуты, при этом за истинное АД принимать среднее из двух последних измерений. Манжету тонометра накладывают на обнаженное плечо испытуемого на 2-3 см выше локтевого сгиба при отведении плеча от туловища под углом 45°, при этом нижний край манжеты должен быть на уровне 4-го межреберного промежутка. Находят в локтевом сгибе пульсирующую лучевую артерию и устанавливают над ней (не надавливая сильно) фонендоскоп. Создают давление в манжете, превышающее максимальное на 20-30 мм рт.ст., а затем, слегка открыв винтовой клапан, выпускают воздух из манжеты, что приводит к постепенному снижению давления в ней. Скорость декомпрессии должна находиться в пределах 2-3 мм рт.ст./с. При определенном давлении раздаются первые тоны. Давление в манжете в этот момент принимается за систолическое артериальное давление. При дальнейшем снижении давления в манжете тоны продолжают выслушиваться и момент последнего тона соответствует давлению воздуха в манжете, которое принимается за диастолическое АД.
Рекомендации к оформлению работы: сделайте заключение о соответствии полученных значений систолического и диастолического АД у исследуемого норме.
· 33.Определение среднединамического артериального давления расчетным методом.
Цель: научиться определять расчетным методом интегральный параметр системной гемодинамики - АДср и факторы, определяющие его величину (МОК и ОПСС).
Ход работы:
1) Расчет среднединамического АД: необходимо измерить АД систолическое (АДс) и АД диастолическое (АДд), а далее по формуле рассчитать АДср: АДср = АДд + 1/3 АДп, где
АДп - пульсовое давление, которое равно: АДс – АДд.
Среднединамическое АД для человека зрелого возраста в норме составляет 75-90 мм рт.ст.
2) Расчет МОК:
Проводится по формуле МОК = ЧСС х СОК, где ЧСС – частота сокращений сердца,
СОК – систолический объем крови.
ЧСС в норме соответствует частоте артериального пульса (ЧП), поэтому пальпаторно определяют ЧП. Определение СОК проводят по формуле:
СОК = 100 + 0,5 х АДп - 0,6 х АДд – 0,6 х возраст (в годах).
3) Расчет ОПСС:
Проводится по формуле: ОПСС = АДс х 80 / МОК.
ОПСС для человека зрелого возраста в норме составляет 1200-2000 дин.с.см- 5
Рекомендации к оформлению работы: сделайте заключение о соответствии АДср и
факторов, определяющих его величину (МОК и ОПСС) у исследуемого норме.
· 34.Метод получения дуоденального содержимого у человека.
Цель: ознакомиться с методом получения дуоденального содержимого у человека и
научиться оценивать его показатели.
Оснащение: бланки показателей дуоденального содержимого.
Ход работы:
1. Ознакомиться с методом получение дуоденального содержимого.
Извлечение дуоденального содержимого проводится при помощи дуоденального зонда,
утром натощак (через 14 часов после последнего приема пищи). Дуоденальный зонд –
тонкая резиновая трубка длиной 1,5 м, толщиной 3-5 мм, с диаметром просвета 2-3 мм; на
дистальном конце зонда имеется металлическая олива с отверстиями для прохождения
жидкости. Зонд имеет три метки: на уровне 40-45 см от оливы, что приблизительно
соответствует расстоянию от зубов до кардиальной части желудка; 70 см - до входа в
привратник; 80 см - до фатерова соска. Дуоденальный зонд через рот или нос вводят
испытуемому в положении сидя в полость желудка до метки 45-50 см, далее до метки 70
см. Зонд вводят в положении больного сидя. При этом больной должен спокойно дышать
и делать активные глотательные движения. После того как, первая метка оказывается у
зубов, т. е. олива достигает желудка, больного укладывают на правый бок и подкладывают
под правый бок валик; он продолжает медленно заглатывать зонд до второй метки.
Дальнейшее продвижение зонда через привратник осуществляется благодаря
перистальтике желудка. Свободный конец зонда опускается в одну из пробирок,
находящихся в штативе на скамеечке ниже изголовья больного. Пока олива находится в
желудке, из зонда вытекает желудочное содержимое. При прохождении оливы в
двенадцатиперстную кишку в пробирку начинает поступать дуоденальное содержимое –
смесь желчи, секрета поджелудочной железы и 12-ти перстной кишки.
Проконтролировать правильное положение зонда можно пробой с воздухом. Шприцем
вводят в зонд немного воздуха: при нахождении зонда в желудке больной ощущает
поступление воздуха и урчание; если зонд находится в двенадцатиперстной кишке,
никаких ощущений нет.
Желчь собирают отдельными небольшими порциями в ряд пробирок (в каждую пробирку
собирают желчь примерно в течение 5 мин). Желчь выделяется по каплям, неравномерно;
первые порции обычно золотисто-желтого цвета, прозрачны (если нет примеси
желудочного сока), слегка вязкой консистенции. Эта желчь происходит из желчного
протока и обозначается как порция А. Через 10 мин после начала выделения желчи вводят
вещества, вызывающие сокращение желчного пузыря. Введение проводят или через зонд
(например 30% раствор сернокислого магния, оливковое масло) или парентерально
(например холецистокинин). Через 15-25 мин отмечают выделение пузырной желчи
темно-оливкового цвета (порция В), обычно в количестве 30-60 мл. Продолжительность
выделения порции В - 10-15 мин. После опорожнения желчного пузыря выделяется более
светлая и прозрачная печеночная желчь - порция С.
С целью получения сока поджелудочной железы, парентерально вводят секретин.
Выделение поджелудочного сока возобновляется через 1-2 мин после введения.
Количество отделяемого сока за первые 20 мин составляет 90-120 мл.
2. Провести оценку показателей желчи и поджелудочного сока, сопоставить с нормой и
сделать заключение о возможных нарушениях пищеварительной системы.
| Нормативы показателей анализа желчи | ||||
| Показатели | Порция А | Порция В | Порция С | |
| Количество, мл | 20-30 | 30-60 | 20-30 | |
| Цвет | Золотисто-желтый | Коричневый или темно-зеленый | Золотисто-желтый | |
| Прозрачность | Прозрачная | Прозрачная | Прозрачная | |
| Консистенция | Слегка вязкая | Вязкая | Малой вязкости | |
| pН | 7,2-7,6 | 7,3-7,8 | 7,4-8,0 | |
| Удельный вес | 1008-1012 | 1026-1032 | 1008-1012 | |
| Билирубин ммоль/л | 0,17-0,34 | 3,4 –6,8 | 0,17-0,34 | |
| Холестерин ммоль/л | 1,3-2,8 | 5,2-15,6 | 1,1-3,1 | |
| Нормативы показателей анализа сока поджелудочной железы | ||||
| Показатели | Нормальные значения | |||
| Количество мл/сут | 1500-2000 | |||
| Цвет | Бесцветный | |||
| Удельный вес | 1008-1013 | |||
| РН | 7,5-8,8 | |||
| Бикарбонаты | 30-74 мэкв/л | |||
| Амилаза | 248-256 ед | |||
| Липаза | 1024-2048 ед | |||
| Трипсин | 160-2560 ед | |||
· 35.Методы исследования энергетического обмена у человека.
· 36.Определение должного основного обмена у человека по таблицам. 

· 37.Расчет отклонения основного обмена от нормы по Риду. 

· 38.Оценка состояния питания человека при помощи определения индекса массы тела.
Цель: оценка состояние питания при помощи индекса массы тела и определение типа
пищевого поведения анкетным методом.
Оборудование: ростомер, весы, таблица для определения соотношения веса и роста, голландский опросник пищевого поведения – DEBQ.
Объект исследования: человек
Ход работы: I этап. Измеряют рост и массу. Оценку соотношения веса и роста проводят при помощи определения индекса массы тела (ИМТ).

II этап. Приступают к определению типа пищевого поведения. Существует ограничительный, эмоциогенный и экстернальный типы пищевого поведения.
Ограничительное пищевое поведение. Так называют избыточные пищевые самоограничения и бессистемные слишком строгие диеты. Слишком строгие диеты не могут применяться долгое время и достаточно быстро сменяются периодами еще более сильного переедания. В результате такого поведения человек находится в постоянном стрессе - во время самоограничений он страдает от сильного голода, а во время перееданий он страдает от того, что опять набирает вес, и все его усилия были напрасны.
Эмоциогенный тип пищевого поведения проявляется тем, что стимулом к приему пищи становится не голод, а эмоциональный дискомфорт. Этот тип представлен четырьмя подвидами: компульсивная гиперфагия, синдром ночной еды, углеводная жажда, предменструальная гиперфагия. Компульсивная гиперфагия характеризуется тем, что человек без видимых причин, или, во всяком случае, по причинам, им не осознаваемым, потребляет большое количество пищи, чаще сладкой и жирной. Синдром ночной еды характеризуется нежеланием есть утром, вечерним и ночное переедание, а также нарушением сна. Углеводная «жажда» характеризуется тем, что при отсутствии сладкой пищи развивается тягостное депрессивное состояние, тогда как при потреблении сладостей эти явления проходят. Предменструальная гиперфагия рассматривается как одно из проявлений синдрома предменструального напряжения. Явления переедания, чаще с предпочтением сладкой и жирной пищи, наблюдаются у женщин в течение 4-7 дней перед месячными.
Экстернальное пищевое поведение проявляется повышенной реакцией не на внутренние стимулы к приему пищи (уровень глюкозы и свободных жирных кислот в крови, пустой желудок и т.д.), а на внешние: витрина продуктового магазина, хорошо накрытый стол, принимающий пищу человек, реклама пищевых продуктов и т.д.
Для определения типа пищевого поведения предлагается ответить на 33 вопроса. Вопросы 1-10 составляют шкалу ограничительного пищевого поведения (10 вопросов), вопросы 11-23 - шкалу эмоциогенного пищевого поведения (13 вопросов), вопросы 24-33 - шкалу экстернального пищевого поведения (10 вопросов). Необходимо ответить на них одним из пяти возможных ответов: Никогда (1), Редко (2), Иногда (3), Часто (4) и Очень Часто (5), поставив цифру в соответствующем столбце на бланке теста. 31-ый вопрос анализируется в противоположных значениях. Далее необходимо сложить баллы по каждой шкале, и разделить на количество вопросов в шкале. Для людей с нормальным ИМТ значения для ограничительного пищевого поведения составляет 2,2-2,6; эмоциогенного – 1,6-2 и экстернального 2,5-2,9.
Таблица опросника DEBQ
| №№ | Вопросы | Никогда | Редко | Иногда | Часто | Очень часто |
| Ограничительное пищевое поведение | ||||||
| 1. | Если ваш вес начинает нарастать, вы едите меньше обычного? | |||||
| 2. | Стараетесь ли вы есть меньше, чем вам хотелось бы во время обычного приёма пищи? | |||||
| 3. | Часто ли вы отказываетесь от еды и питья из-за того, что беспокоитесь о своём весе? | |||||
| 4. | Аккуратно ли вы контролируете количество съеденного? | |||||
| 5. | Выбираете ли вы пищу преднамеренно, чтобы похудеть? | |||||
| 6. | Если вы переели, будете ли вы на следующий день есть меньше? | |||||
| 7. | Стараетесь ли вы есть меньше, чтобы не поправиться? | |||||
| 8. | Часто ли вы стараетесь не есть между обычными приёмами пищи из-за того, что следите за своим весом? | |||||
| 9. | Часто ли вы стараетесь не есть вечером из-за того, что следите за своим весом? | |||||
| Имеет ли значение ваш вес, когда вы едите? | ||||||
| Итого: | ||||||
| Эмоциогенное пищевое поведение | ||||||
| 11. | Возникает ли у вас желание есть, когда вы раздражены? | |||||
| 12. | Возникает ли у вас желание есть, когда вам нечего делать? | |||||
| 13. | Возникает ли у вас желание есть, когда вы подавлены или обескуражены? | |||||
| 14. | Возникает ли у вас желание есть, когда вам одиноко? | |||||
| 15. | Возникает ли у вас желание есть, когда вас кто-либо подвёл? | |||||
| 16. | Возникает ли у вас желание есть, когда вам что либо препятствует, встаёт на вашем пути, или нарушаются ваши планы, либо что-то не удаётся? | |||||
| 17. | Возникает ли у вас желание есть, когда вы предчувствуете какую-либо неприятность? | |||||
| 18. | Возникает ли у вас желание есть, когда вы встревожены, озабочены или напряжены? | |||||
| 19. | Возникает ли у вас желание есть, когда «всё не так», «всё валится из рук»? | |||||
| 20. | Возникает ли у вас желание есть, когда вы испуганы? | |||||
| 21. | Возникает ли у вас желание есть, когда вы разочарованы, когда разрушены ваши надежды? | |||||
| 22. | Возникает ли у вас желание есть, когда вы взволнованы, расстроены? | |||||
| 23. | Возникает ли у вас желание есть, когда вы скучаете, утомлены, неспокойны? | |||||
| Итого: | ||||||
| Экстернальное пищевое поведение | ||||||
| 24. | Едите ли вы больше чем обычно, когда еда вкусная? | |||||
| 25. | Если еда хорошо выглядит и хорошо пахнет, едите ли вы больше обычного? | |||||
| 26. | Если вы видите вкусную пищу и чувствуете е запах, едите ли вы больше обычного? | |||||
| 27. | Если у вас есть что-либо вкусное, съедите ли вы это немедленно? | |||||
| 28. | Если вы проходите мимо булочной (кондитерской), хочется ли вам купить что-либо вкусное? | |||||
| 29. | Если вы проходите мимо закусочной или кафе, хочется ли вам купить что-либо вкусное? | |||||
| 30. | Если вы видите, как едят другие, появляется ли у вас желание есть? | |||||
| 31. | Можете ли вы остановиться, если едите что либо вкусное? | |||||
| 32. | Едите ли вы больше, чем обычно в компании (когда едят другие)? | |||||
| 33. | Когда вы готовите пищу, часто ли вы её пробуете? | |||||
| Итого: |
· 39.Оценка общего клинического анализа мочи у человека.
Цель: научиться оценивать показатели общего клинического анализа мочи.
Оснащение: бланк с нормативами показателей общего клинического анализа мочи у человека зрелого возраста, бланк с результатами общего клинического анализа мочи пациента.
Ход работы: сравнивают результаты общего клинического анализа мочи пациента с нормативами. Делают заключение о соответствии результатов норме. Отвечают на контрольные вопросы.
Рекомендации по оформлению протокола работы: отмечают показатели, которые отличаются от нормы. Указывают возможные причины, основываясь на знаниях механизмов мочеобразования.
 2018-01-21
2018-01-21 4296
4296








