1. Структура, классификация, функции липидов.
2. Атерогенность липопротеинов, маркеры увеличения смертности от ССЗ.
3. Уровни холестерина (желаемый, погранично-высокий, высокий).
4. Правила взятия крови для проведения исследований липидного обмена.
5. Дислипидемии, характеристика, классификация.
6. Первичные гиперлипопротеинемии.
7. Вторичные гиперлипопротеинемии.
8. Этапы диагностики нарушений липидного обмена.
9. ИБС, атеросклероз, понятия причинно-следственные связи.
10. Теории атеросклероза, механизм развития атеросклероза.
11. Алгоритм оценки риска ИБС.
САМОСТОЯТЕЛЬНАЯ РАБОТА СТУДЕНТОВ
1. Записать протокол практического занятия с указанием его цели и задачи, классификации липидов, липопротеинов, таблицы интерпретации исследований липидного спектра.
2. Рассмотреть клинические случаи, связанные с нарушением обмена липидов. Дать заключение с внесением в протокол.
Тема занятия: Заболевания сердечно-сосудистой системы. Инфаркт миокарда. Нарушение снабжения сердца кислородом при ишемической болезни сердца. Основные метаболические нарушения при остром инфаркте миокарда. Условия обратимости изменений миокарда. Необратимые изменения сердечной мышцы. Маркерные ферменты миокарда. Энзимодиагностика инфаркта миокарда. Дифференциальная диагностика заболеваний сердца, ферментные констелляции. Неферментные маркеры инфаркта миокарда.
Сердечно-сосудистые заболевания (ССЗ) являются основной причиной смертности во всем мире. Диагностика возникновения и мониторинг лечения ССЗ занимает важное место в клинической лабораторной диагностике. Особое внимание уделяется экспресс-диагностике таких заболеваний как инфаркт миокарда.
Цель занятия: научиться использовать лабораторные данные в диагностике ССЗ.
Знать:
- биохимические маркеры инфаркта миокарда, сроки изменения их активности в крови;
- основные метаболические нарушения при остром инфаркте миокарда;
- основные и дополнительные исследования, проводимые при дифференциальной диагностике ССЗ.
Уметь:
- интерпретировать полученные результаты лабораторных исследований маркеров ССЗ.
Ишемическая болезнь сердца (ИБС) – это поражение миокарда, вызванное нарушением кровотока в коронарных артериях.
Факторы риска ИБС:
Биологические детерминанты или факторы:
· пожилой возраст;
· мужской пол;
· генетические факторы, способствующие возникновению дислипидемии, гипертензии, толерантности к глюкозе, сахарному диабету и ожирению.
Анатомические, физиологические и метаболические (биохимические) особенности:
· дислипидемия;
· ожирение и характер распределения жира в организме;
· сахарный диабет.
Поведенческие (бихевиоральные) факторы, которые могут привести к обострению ИБС:
· пищевые привычки;
· ожирение, как фактор развития ИБС;
· курение;
· недостаточная двигательная активность, или физические нагрузки, превышающие адаптационные возможности организма;
Нарушение баланса между реальным кровоснабжением миокарда и потребностями его в кровоснабжении может произойти из-за следующих обстоятельств:
Внутрисосудистые причины:
· атеросклеротическое сужения просвета венечных артерий;
· тромбоз и тромбоэмболия венечных артерий;
· спазм венечных артерий.
Внесосудистые причины:
· тахикардия;
Диагноз острого инфаркта миокарда (ОИМ), согласно рекомендациям ВОЗ, основывается на трех базисных постулатах:
1) клинической картине,
2) данных ЭКГ-исследований,
3) выявлении гиперферментемии (повышенной концентрации миокардиальных маркеров).
Диагноз ОИМ считается достоверным в случае, если два из трех названных диагностических критериев являются бесспорными и однозначно трактуемыми.
Развитие ишемии миокарда приводит к угнетению процессов окислительного фосфорилирования, активации гликолиза и гликогенолиза и ухудшению усвоения глюкозы неповрежденными отделами сердца.
В результате дефектов, возникающих в цитоплазматических мембранах миокардиоцитов, белки и ферменты, локализующиеся в цитоплазме, поступают в кровь больного ИМ со скоростью, зависящей в первую очередь от размера молекул. Изменение концентрации белков миокарда в сыворотке крови зависит также от скорости их элиминации из кровотока. Небольшие молекулы, например миоглобин, выводятся очень быстро, а большие, такие как лактатдегидрогеназа (ЛДГ), медленно. Поэтому содержание каждого белка при ОИМ имеет свою кинетику. Практическое применение методов определения общей креатинкиназы (КК), ЛДГ (включая изоформы), аспартатаминотрансферазы (АСТ) в качестве маркеров ИМ в настоящее время не рекомендуется вследствие их низкой специфичности.
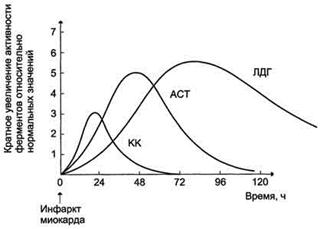
Аналогична ситуация с диагностикой нестабильной стенокардии. В последние годы в клинике все более широко используется определение в сыворотке (плазме) компонентов тропонинового комплекса миокардиоцитов – тропонинов I и Т, отвечающих критериям абсолютной миокардиальной специфичности при высокой диагностической чувствительности.
 2015-01-07
2015-01-07 1046
1046








